ملخّص
"بسبب الألم لم أستطع النوم. لم أتمكن من التحدث مع أصدقائي. أردت ضرب رأسي عرض الحائط... كنت كنتقطّع بالحريق (كنت أتمزق ألما)".
عادل أكرم (29 عاما) عانى من السرطان في ساقه لسنوات، الرباط 1 أكتوبر/تشرين الأول 2014.
زيان إبراهيم (اسم مستعار)، طالب جامعي وطباخ في مطعم في مدينة تبعد حوالي 250 كيلومتر عن الرباط عاصمة المغرب، بدأ يعاني من آلام في عام 2013. بعد أن أساء طبيبان محليان تشخيص حالته وعالجاه على أنه مصاب بالبواسير، أصبح الألم شديدا. كما يقول: "بدأ (الألم) يقودني إلى الجنون"، "أنا لا أنام" و"حتى عندما أكون متعبا جدا، أنام فقط لمدة ساعة واحدة (في كل مرة). ثم استيقظ بسبب الألم".
بناء على نصيحة من صيدلي محلي، سافر زيان إلى الرباط للحصول على مزيد من المساعدة الطبية. اكتشف طبيب هناك أنه مصاب بسرطان القولون. بدأ زيان العلاج في "المعهد الوطني للأنكولوجيا"، وتم تحويله أيضا إلى خدمة الرعاية التلطيفية لمعالجة الألم. هناك، تم أخيرا تقييم ألمه وعلاجه بشكل مناسب.
ولكن أشهر المعاناة أثّرت سلبا على زيان. تدهورت صحته وخسر ما يقارب 30 كيلوغرام من وزنه قبل تلقي العلاج المناسب. بينما كان يخبر "هيومن رايتس ووتش" بتجربته، انهار زيان باكيا عدة مرات، وعبّر عن غضبه أحيانا بسبب خذلانه من قبل نظام الرعاية الصحية.
لا يزال زيان يواجه تحديات رغم أن خدمات الرعاية التلطيفية في الرباط استطاعت علاج ألمه أخيرا. بما أنه لا علاج للسرطان ولا الرعاية التلطيفية متوفرة في مسقط رأسه، اضطر إلى تغيير حياته بشكل جذري والانتقال إلى شقة صديق يعيش في الرباط.
***
يعاني في كل عام أكثر من 150 ألف مغربي من الأمراض المتقدمة، وغالبا غير قابلة للشفاء والمزمنة مثل السرطان، وأمراض القلب والرئة والكلى، والخَرَف، والإيدز. يعاني أكثر من 62 ألف مغربي مصاب بهذه الأمراض، بينهم 6000 طفل، من أعراض مُنهِكة مثل الألم، وضيق التنفس، والاكتئاب.
يمكن في كثير من الأحيان معالجة هذه الأعراض بشكل جيد من خلال الرعاية التلطيفية، والخدمات الصحية التي تركز على تخفيف أثرها، والتأكد من أن المصابين بأمراض تحد حياتهم، بالإضافة إلى أحبائهم، يمكنهم التمتع بأفضل حياة ممكنة أثناء مرضهم حتى لحظاتهم الأخيرة.
أصبح ضمان توفر الرعاية التلطيفية أولوية صحية عالمية هامة بشكل متزايد في السنوات الأخيرة. مع تقدم السكان في العمر، وانتشار الأمراض المزمنة في معظم البلدان منخفضة ومتوسطة الدخل، ازدادت الحاجة إلى الرعاية التلطيفية بشكل كبير. تقدّر "منظمة الصحة العالمية" أن أكثر من 40 مليون شخص يحتاجون سنويا إلى الرعاية التلطيفية عند نهاية الحياة.
المغرب ليس استثناء. الأمراض غير المعدية مثل السرطان، وأمراض القلب، والسكري، وأمراض الجهاز التنفسي تمثّل السبب في وفاة 75 في المئة من حوالي 260 ألف حالة وفاة سنويا، ومن المرجح أن يرتفع عبء المرض المزمن. من المقدّر أن تتضاعف نسبة الشريحة العمرية التي تتجاوز 65 عاما خلال السنوات الـ 15 المقبلة وهي الفئة الأكثر تضررا من هذه الأمراض. في الفترة نفسها، من المتوقع أن تتضاعف حالات السرطان 3 مرات تقريبا.
يحدد هذا التقرير التحديات التي يواجهها المصابون بأمراض تحد من الحياة في المغرب للحصول على الرعاية التلطيفية، مع التركيز بشكل خاص على الحصول على علاج للألم. يستند التقرير إلى أبحاث هيومن رايتس ووتش التي أجريت في المغرب من سبتمبر/أيلول 2014 إلى يناير/كانون الثاني 2015، ومقابلات مع 85 شخصا، منهم عاملون في الرعاية الصحية، ومسؤولون حكوميون، ومرضى وأفراد أسرهم في 5 مناطق. استعرضنا أيضا التشريعات ذات الصلة كسياسات التأمين، وقوائم الأدوية، ووثائق السياسات الأخرى.
وجدت أبحاثنا أن الحكومة المغربية اتخذت عدة خطوات إيجابية في السنوات الأخيرة لتطوير خدمات الرعاية التلطيفية وزيادة فرص الحصول على الأدوية المسكنة للألم. تجدر الإشارة إلى أن الحكومة قدّمت برنامجين للسياسات الصحية الوطنية وضعا معا رؤية لتطوير الرعاية التلطيفية؛ أُصلحت المناهج الدراسية في المرحلة الجامعية الأولى (قبل التخرج) لتشمل وحدة لمعالجة الألم والرعاية التلطيفية؛ وأزالت حاجز تنظيمي كبير للوصول إلى الأدوية الأفيونية القوية المسكّنة والتي لا غنى عنها لمعالجة الألم.
ومع ذلك فإن توفر الرعاية التلطيفية في المغرب محدود للغاية. في الوقت الحاضر قام مستشفيان عموميان في البلاد فقط – كلاهما من المستوى الثالثي (أعلى مستوى من المستشفيات التخصصية) لعلاج السرطان – بإنشاء وحدات للعناية التلطيفية، ونتيجة لذلك يتوافر لمرضى السرطان بعض الفرص للحصول على الرعاية التلطيفية. لكن في كثير من الأحيان، عليهم السفر مسافات طويلة للحصول عليها، وهو عبء كبير وغالبا ما يصبح غير محتمل مع تقدم المرض، ودخوله المراحل النهائية.
وحدات العناية التلطيفية ليست متاحة للذين يعانون من أمراض غير الأورام، رغم أن منظمة الصحة العالمية و"منظمة العجزة الدولية" و"تحالف الرعاية التلطيفية" تقدر أن أكثر من 70 في المئة من البالغين المحتاجين إلى الرعاية التلطيفية في المنطقة التي تصنفها منظمة الصحة كشرق البحر المتوسط، لديهم أمراض مزمنة أخرى غير السرطان. بعبارة أخرى، حوالي 40 ألفا من البالغين في المغرب يحتاجون إلى رعاية تلطيفية كل عام لحالات أخرى غير السرطان.
لم تتمكن هيومن رايتس ووتش من تحديد أي خدمات رعاية تلطيفية في نظام الرعاية الصحية على مستويات أضيق، مثل المستشفيات الجهوية والإقليمية والمحلية، رغم أن هذه المرافق الصحية هي أقرب إلى الناس الذين يحتاجون إلى الرعاية التلطيفية.
رغم أن بعض مقدّمي الرعاية الصحية، ولا سيما المستشفيات الثالثية، أضافوا مستوجبات الرعاية التلطيفية في عملهم، تعتقد هيومن رايتس ووتش أن هذا استثناء. معظم المرافق ببساطة ليس لديها عاملون مدربون في مجال الرعاية التلطيفية، ولا قدرة الحصول على الأدوية الأساسية للرعاية التلطيفية مثل المورفين.
علاوة على ذلك، ورغم أن استخدام المسكنات الأفيونية آخذ في الازدياد في المغرب، تشير بيانات الحكومة إلى أنه لا تزال هناك فجوة كبيرة في علاج الآلام المتوسطة والشديدة. فكمية المواد الأفيونية المستخدمة في المغرب تكفي فقط لتخفيف آلام 1 من كل 5 من مرضى السرطان أو الإيدز، دون الأخذ بعين الاعتبار الاحتياجات الأفيونية للمرضى الذين يعانون من أمراض مثل أمراض القلب، أو الرئة، أو السكري. النتيجة هي أن عشرات الآلاف من المغاربة المصابين بأمراض تحد من الحياة يقضون الأسابيع والأشهر الأخيرة من حياتهم في معاناة كبيرة لا داع لها.
رغم المعاناة الشديدة التي واجهها زيان بسبب الألم غير المعالج، إلا أنه أحد المغاربة المحظوظين الذين استطاعوا في نهاية المطاف الوصول إلى الرعاية التلطيفية، ولو أنها متأخرة وبعيدة عن منزله.
***
تعتبر منظمة الصحة العالمية الرعاية التلطيفية إحدى الخدمات الصحية الأساسية، كما حثّت الدول على ضمان دمج هذه الخدمات في جميع مستويات نظام الرعاية الصحية. وأوصت بأن تنفّذ البلدان السياسات الصحية والتمويل الصحي لتعزيزها، وضمان التدريب الكافي للمهنيين الصحيين، وجعل الأدوية المسكّنة الأساسية للرعاية التلطيفية متاحة، بما فيها المسكّنات الأفيونية، وتشجيع البحوث لتقييم الاحتياجات وتحديد معايير ونماذج الرعاية. بما أن الرعاية التلطيفية لا تحتاج إلى معدات أو أدوية باهظة الثمن، فإنه يمكن بشكل عام أن يتم تقديمها بتكلفة منخفضة نسبيا. يعكس قرار "جمعية الصحة العالمية" بشأن الرعاية التلطيفية بالإجماع يوم 23 مايو/أيار 2014 هذه التوصيات.
اتّخذ المغرب خطوات هامة في كل من المجالات الأربعة التي حددتها منظمة الصحة العالمية وجمعية الصحة العالمية باعتبارها أساسية لتطوير الرعاية التلطيفية، ومع ذلك يُظهر بحثنا أنه لا يزال هناك كثير يتعين القيام به.
السياسات: أدرجت الحكومة أهداف الرعاية التلطيفية المحددة في "الاستراتيجية القطاعية للصحة" 2012-2016 (الاستراتيجية القطاعية) و"استراتيجية الصحة الوطنية في المغرب"، وكذلك في "المخطط الوطني للوقاية ومراقبة السرطان" 2010 -2019 (المخطط الوطني). تدعو الوثائق إلى إنشاء شبكات الرعاية التلطيفية وتطوير استشارات الرعاية التلطيفية الخارجية، وإضفاء الطابع المؤسسي على علاج الألم في جميع مستويات نظام الرعاية الصحية، وجميع هذه الإجراءات تتماشى بشكل كبير جدا مع توصيات منظمة الصحة العالمية وجمعية الصحة العالمية.
مع ذلك لا يبدو أن أيا من الخطتين تهدف إلى تحقيق النجاح، فهما لا تضعان جدولا زمنيا محددا ولا تحددان بوضوح الجهات المسؤولة عن تنفيذ التدابير. لا يبدو أن لدى الحكومة عملية واضحة لتتبع التقدم المحرز في التنفيذ. بينما يوضح المخطط الوطني أهدافه الشاملة في نقاط عمل محددة، تحتوي الاستراتيجية القطاعية على تدابير واسعة النطاق فقط، ولا تشمل الميزانية، بينما تشكل الرعاية التلطيفية 1 في المئة فقط من الميزانية العامة للمخطط الوطني.
بالنظر إلى ما سبق، فإنه ليس مفاجئا أن تحليل هيومن رايتس ووتش لجهود التنفيذ وجد أن التقدم كان متفاوتا ومحدودا في عديد من المجالات، ويشمل التحليل النتائج الرئيسية التالية:
- تم إحراز تقدّم بسيط حتى الآن لتطوير شبكة الرعاية التلطيفية اللامركزية التي ينص عليها المخطط الوطني. في حين تم إنشاء مركز للرعاية التلطيفية في الدار البيضاء، لم يتم إنشاء أي مركز آخر في البلاد (رغم وجود خطط في المخطط الوطني للبدء في بناء مراكز في فاس ومراكش في 2011 و2012 على التوالي).
- لا تزال المسكنات الأفيونية خارج المرافق الصحية الثالثية غير متوفرة إلى حد كبير. تم تعديل قانون المواد الخاضعة للرقابة لزيادة فترة الاستخدام القصوى للمسكنات الأفيونية، ولكن تم اتخاذ خطوات قليلة فقط لمواجهة مخاوف الأطباء، والصيادلة، والمفاهيم الخاطئة لديهم حول هذه الأدوية، أو لزيادة عدد الأطباء القادرين على تقديم الوصفة الطبية.
- كان التقدم المحرز نحو تحقيق اللامركزية في معالجة الألم محدودا. تشير أبحاثنا إلى أن لجان معالجة الألم في مستشفيات الجهات والأقاليم إما لم تنشأ بعد، أو لا تعمل على نحو فعال.
التأمين: منذ عام 2005 وضعت الحكومة إصلاحين رئيسيين للتأمين الصحي: "التأمين الإجباري عن المرض"AMO-لموظفي القطاعين العام والخاص الذين يتقاضون أجرا. ونظام تأمين عام، "نظام المساعدة الطبية" - RAMED الخاص بالفقراء. يغطي هذان البرنامجان قرابة 50 في المئة من المغاربة. ويغطي كل من البرنامجين توفير الرعاية التلطيفية، ومجموعة شاملة نسبيا من أدوية الرعاية التلطيفية الأساسية. ومع ذلك، من الناحية العملية، هذه التغطية التأمينية ليست فعالة لأن عددا قليلا جدا من مزودي الرعاية الصحية يقدمون الرعاية التلطيفية ولا يغطي نظام المساعدة أدوية مرضى العيادات الخارجية.
التعليم: ستبدأ كليات الطب في المغرب في سبتمبر/أيلول 2015 بتقديم 20 ساعة إلزامية عن الرعاية التلطيفية لطلاب الطب العام في السنة الخامسة، وهي خطوة كبيرة نحو ضمان حصول جميع الأطباء على الأقل على المعرفة الأساسية للرعاية التلطيفية ومهاراتها. ومع ذلك فبرامج التعليم الطبي المستمر، وفرص التدريب المتوسطة والمتقدمة في مجال الرعاية التلطيفية تظل محدودة ولا تلبي سوى جزءا صغيرا من الحاجة.
توفر الدواء: عام 2013، غيّر المغرب قانون المواد الخاضعة للرقابة فتمت زيادة عدد الأيام التي تغطيها الوصفة الطبية للحصول على مُسكّن أفيوني من 7 أيام إلى 28 يوم، وأزيلت عقبة رئيسية أمام توفر هذه الأدوية. كان التقييد لمدة 7 أيام يعني أن المرضى المحتاجين إلى المسكنات الأفيونية أو أقاربهم كانوا مضطرين للسفر الى الطبيب كل أسبوع لطلب وصفة جديدة والحصول عليها.
يُبيّن تحليلنا للوائح الأدوية في المغرب أنها أكثر تقييدا مما تقتضيه اتفاقيات الأمم المتحدة للأدوية، تزيد العبء على الأطباء، والصيادلة، وإدارات المستشفى، لكن المتطلبات لا تبدو مرهقة للغاية.
ومع ذلك لا يزال استخدام المسكنات الأفيونية محدودا للغاية، فقليل من الصيدليات والمستشفيات تخزن المورفين الفموي، وجزء صغير فقط من الأطباء لديهم القدرة على وصف المواد الأفيونية. حددت الحكومة نفسها خوف الطبيب المبالغ فيه من المخاطر المرتبطة بالمسكّنات الأفيونية، وهو ما يسمى برُهاب المورفين (أو الخوف من المورفين) باعتباره عائقا كبيرا لوصف الدواء المناسب. فعلا، وجدنا أن عديدا من الأطباء والصيادلة الذين قابلناهم كان لديهم مفاهيم خاطئة حول المسكّنات الأفيونية. الإشكالية تبدو أيضا أن قانون المواد الخاضعة للرقابة في المغرب نفسه يصف هذه الأدوية بأنها "سموم" وهي تسمية قديمة مستخدمة في عديد من البلدان الفرنكوفونية (الناطقة بالفرنسية).
***
من أجل الوفاء بالتزاماتها بموجب القانون الدولي لحقوق الإنسان، على الحكومات إزالة الحواجز غير الضرورية التي تواجه المرضى المحتاجين إلى الرعاية التلطيفية. يستلزم "العهد الدولي الخاص بالحقوق الاقتصادية والاجتماعية والثقافية"، الذي يُعتبر المغرب طرفا فيه، أن تعمل الحكومة المغربية على وجه السرعة المتمثلة في ضمان الحصول على الرعاية والأدوية المخففة للآلام.
حدّد المغرب بوضوح الرعاية التلطيفية كقضية صحية هامة، وألغى بالفعل عددا من العوائق الرئيسية لتوفير هذه الخدمات الصحية، وشرع في اتخاذ خطوات لتعزيز توفرها، ولا سيما على مستوى التعليم العالي. يتطلب ذلك تنفيذ المهمة الضرورية لضمان الرعاية التلطيفية وإتاحتها لجميع المغاربة المحتاجين إليها.
لكن ذلك سيتطلب من الحكومة إزالة الحواجز المتبقية لتوفير الرعاية التلطيفية وتعزيز جهودها بشكل كبير لضمان تقديم خدمات الرعاية التلطيفية، لتصبح متاحة في جميع مستويات نظام الرعاية الصحية العامة. بذلك يصبح لدى المغرب القدرة على أن يكون رائدا في أفريقيا.
التوصيات الرئيسية
لحكومة المغرب
- إنشاء مراكز الرعاية التلطيفية العامة في كل من المستشفيات الجامعية الخمس. هذه خطوة أساسية في جهود المغرب لدمج الرعاية التلطيفية في نظام الرعاية الصحية. لا يستفيد من هذه المستشفيات جميع المرضى الذين يعانون من أمراض مزمنة وحسب، بل تلعب دورا رئيسيا في التدريب الأكاديمي والسريري للعاملين في الرعاية الصحية وإجراء البحوث، وبذلك تعالج 3 احتياجات عاجلة محددة في هذا التقرير.
- إنشاء مراكز الرعاية التلطيفية في جميع مراكز الأورام الإقليمية ومستشفى سرطان الأطفال في الرباط. التأكد من أن جميع مراكز السرطان الإقليمية العاملة حاليا، فضلا عن تلك التي سيتم افتتاحها، لديها وحدات العناية التلطيفية. يمكن أن تُشكّل هذه المراكز أساسا لتحقيق اللامركزية، لمزيد من الرعاية التلطيفية. ويمكن لوحدة العناية التلطيفية في وحدة أورام الأطفال في الرباط أن تشكل أساسا لتطوير الرعاية التلطيفية للأطفال وتحويلها إلى لامركزية مع مرور الوقت.
- دمج علاج الألم وضمان توفر المُسكّنات الأفيونية عن طريق الفم في مرافق الرعاية الصحية الثانوية. التأكد من أن جميع المستشفيات المحلية والإقليمية وعلى مستوى الجهات، لديها موظفين مدربين بشكل كافٍ لتقييم وإدارة الألم، وأن المورفين عن طريق الفم متاح. ينبغي أن تضمن وجود صيدليات بالقرب من هذه المستشفيات تُخزن المورفين عن طريق الفم، أو ينبغي على صيدليات المستشفيات توزيعها على مرضى العيادات الخارجية.
- إزالة ما تبقى من الحواجز الهيكلية أمام الرعاية التلطيفية، وعلى وجه الخصوص تفعيل برنامج التكوين (أو التعليم) الطبي المستمر للعاملين في مجال الرعاية الصحية، وضمان أن يغطي التأمين الصحي الأدوية لمرضى العيادات الخارجية التي تتطلب الرعاية التلطيفية. مقاومة سوء الفهم والخوف من المسكنات الأفيونية، وزيادة عدد الأطباء القادرين على تقديم الوصفة الطبية.
المنهجية
يستند هذا التقرير إلى تقييم أُجري بين سبتمبر/أيلول 2014 ومارس/آذار 2015، بما في ذلك زيارات إلى المغرب في سبتمبر/أيلول 2014 ويناير/كانون الثاني 2015. أجريت تحقيقات ميدانية بشكل رئيسي في الدار البيضاء والرباط، بالإضافة إلى بحوث في العواصم الإقليمية والمدن الصغيرة في 4 مناطق شمال غرب البلاد. أجرينا أيضا بحوثا مكتبية واسعة النطاق بشأن توفر الرعاية التلطيفية في مناطق أخرى مختلفة من البلاد.
أجرى 3 من باحثي هيومن رايتس ووتش 85 مقابلة خلال ما مجموعه 5 أسابيع في المغرب، مع شريحة واسعة من المعنيين، بما في ذلك 24 شخصا ممن يعانون من السرطان أو من أقاربهم؛ 35 من العاملين في الرعاية الصحية، بما في ذلك في أقسام الأورام، وأطباء التخدير، وأطباء الرعاية التلطيفية؛ و17 من صيادلة القطاع الخاص؛ وممثلين عن منظمة الصحة العالمية ووزارة الصحة؛ ومؤسسة "للا سلمى"؛ و"لابروفان" وهي شركة أدوية؛ والجمعيات الصيدلانية الوطنية؛ و"الهيئة الوطنية للطبيبات والأطباء".
أُجرِيت مقابلات مع المرضى وأقاربهم في مجموعة متنوعة من المستشفيات. تم إجراؤها بشكل فردي عندما أمكن ذلك. كانت المقابلات شبه موجّهة وغطت مجموعة من المواضيع المتعلقة بالرعاية التلطيفية وعلاج الألم. قبل كل مقابلة أبلغنا المتحدثين بغرضها، وأنواع القضايا التي ستشملها، وسألناهم عما إذا كانوا يريدون المشاركة. أبلغناهم أن بإمكانهم وقف المقابلة في أي وقت أو رفض الرد على أية أسئلة محددة، من دون أي عواقب.
لم يتم عرض أو تقديم أية حوافز للأشخاص الذين تمت مقابلتهم. حجبنا هويات جميع المرضى والأقارب والعاملين في مجال الرعاية الصحية الذين قابلناهم في هذا التقرير لحماية خصوصيتهم، إلا إذا وافقوا على وجه التحديد بإمكانية استخدام الاسم الحقيقي.
أُجرِيت معظم المقابلات باللغة الفرنسية أو العربية بمساعدة مترجم، وقد أجريت بعض المقابلات باللغة الإنغليزية.
بين أكتوبر/تشرين الأول 2014 ويناير/كانون الثاني 2015، سعت هيومن رايتس ووتش مرارا إلى الحصول على إذن من المسؤولين الحكوميين في وزارة الصحة لمقابلة مسؤولين في وزارة الصحة، فضلا عن مقدّمي الرعاية الصحية ومديري المستشفيات، والمرضى في المرافق الصحية الحكومية. رغم أن وزارة الصحة أشارت في البداية أنها سوف تصدر إذنا خطيا لنا لإجراء المقابلات في المستشفيات العامة، لم تصدر هذا الإذن حتى يونيو/حزيران 2015. نتيجة لذلك لم نتمكن من مقابلة جميع الأفراد الذين سعينا إلى الحصول على وجهات نظرهم.
في أبريل/نيسان 2015 قدّمت هيومن رايتس ووتش مذكرة مكتوبة مع النتائج الأولية لوزارة الصحة إلى جانب قائمة من الأسئلة المحددة.
في يونيو/حزيران 2015 تلقّت هيومن رايتس ووتش ردا من الدكتور عبد العالي بلغيتي علوي، الكاتب العام لوزارة الصحة. أجاب الرد على عدد من أسئلتنا وسجل ملاحظات على بعض النتائج والتوصيات الأولية لدينا. أكدت استجابة الوزارة على التقدم الذي أحرزه المغرب في توسيع فرص الحصول على الرعاية التلطيفية حتى الآن، وذكّر بالالتزام بالمزيد من الخطوات. أوردنا رد الوزارة في الأجزاء ذات الصلة من التقرير.
يستند هذا التقرير إلى بحث سابق لـ هيومن رايتس ووتش بشأن الحصول على الرعاية التلطيفية في المغرب، نُشر في تقرير عام 2011، "حالة علاج الألم في العالم: الرعاية التلطيفية كحق من حقوق الإنسان".
جميع الوثائق المذكورة في التقرير متاحة للجمهور أو محفوظة في ملفات لدى هيومن رايتس ووتش.
I. خلفية
أهمية العناية التلطيفية وتخفيف الآلام
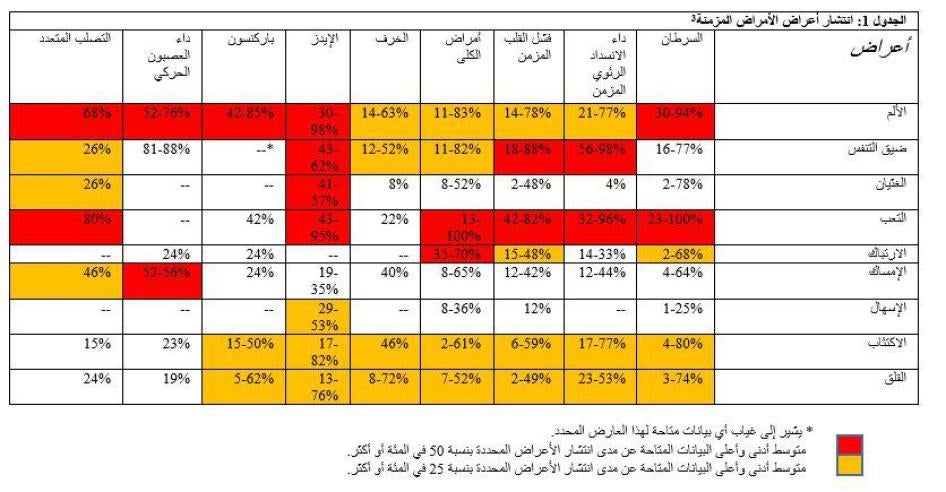
مع ارتفاع معدل الأعمار في جميع أنحاء العالم، يتزايد انتشار الأمراض غير المعدية والأمراض المزمنة بشكل متسارع.[1] تشكل الأمراض غير المعدية مثل السرطان وأمراض القلب والسكري وأمراض الجهاز التنفسي السبب الرئيسي للوفيات في العالم، وهو ما يمثل 63.5 في المئة من مجموع الوفيات.[2] هذه الأمراض والأمراض المزمنة الأخرى غالبا ما يصاحبها الألم والأعراض المؤلمة الأخرى مثل ضيق التنفس والغثيان والقلق والاكتئاب (انظر الجدول 1).
تسعى الرعاية التلطيفية إلى تحسين نوعية حياة المرضى، من البالغين والأطفال، الذين يواجهون مرضا مستفحلا أو يحد من الحياة. الغرض من هذه الرعاية ليس شفاء المريض أو المريضة أو تمديد الحياة، بل تخفيف الألم والمشاكل الجسدية والنفسية والاجتماعية الأخرى. في كلمات أغلبها مقتبسة عن السيدة سيزلي سوندرز، التي أسست أول مأوى حديث للمسنين ودافعت طوال حياتها عن الرعاية التلطيفية: تهتم الرعاية التلطيفية بـ "إضافة حياة إلى الأيام وليس أياما إلى الحياة". رغم توافر العلاج في بعض الأحيان إلا أن الرعاية التلطيفية تخفف العبء وتأثير هذه الأعراض الجسدية بغض النظر عما إذا كان يمكن علاج السبب وراءها.
تعترف منظمة الصحة العالمية بالرعاية التلطيفية باعتبارها جزءا لا يتجزأ من الرعاية الصحية التي يجب أن تُتاح لمن يحتاج إليها.[3] غالبا ما ترتبط الرعاية التلطيفية بمرض السرطان، إلا أن دائرة أوسع بكثير من المرضى يمكنها الاستفادة منها، بمن فيهم المرضى في مراحل متقدمة من الاضطرابات العصبية وأمراض القلب والرئة والكبد وأمراض الكلى.[4] تشير تقديرات منظمة الصحة العالمية وتحالف العناية التلطيفية في الواقع إلى أن أكثر من 65 في المئة من البالغين الذين يحتاجون إلى الرعاية التلطيفية لديهم أمراض مزمنة أخرى غير السرطان.[5]
تعتبر معالجة الأمراض المزمنة وشديدة الألم جانبا هاما من جوانب الرعاية التلطيفية. فالألم المستمر له تأثير عميق على نوعية الحياة ويمكن أن يكون له آثار جسدية ونفسية واجتماعية. ويمكن أن يؤدي إلى خفض القدرة على التنقل؛ فقدان القوة؛ إضعاف الجهاز المناعي؛ والتأثير في قدرة الشخص على تناول الطعام والتركيز والنوم أو التفاعل مع الآخرين.[6] يمكن للتأثير الجسدي للألم المزمن والضغط النفسي الذي ينتج عنه أن يؤثر حتى على مسار المرض: بحسب منظمة الصحة العالمية في المبادئ التوجيهية لمكافحة السرطان، "الألم يمكن أن يقتل".[7] تشمل العواقب الاجتماعية عدم القدرة على العمل، والاهتمام بالذات والأطفال أو غيرهم من أفراد الأسرة، والمشاركة في الأنشطة الاجتماعية وإيجاد نهاية مُرضِية في آخر الحياة.[8]
وفقا لمنظمة الصحة العالمية: "معظم الألم الذي يسببه السرطان، إن لم يكن كله، يمكن أن يزول إذا نفذنا المعرفة الطبية والعلاجات القائمة" (التشديد من المصدر).[9] الدعامة الأساسية لعلاج الآلام المتوسطة والشديدة هو المورفين، وهو مادة أفيونية غير مكلفة مصنوعة من أحد مستخرجات نبات الخشخاش. المورفين دواء خاضع للرقابة، ما يعني أن تصنيعه وتوزيعه منظم بشكل صارم على المستويين الدولي والوطني.
اعترف الخبراء الطبيون بأهمية مسكّنات الألم الأفيونية لعقود من الزمن. "الاتفاقية الوحيدة للمخدرات لسنة 1961"، المعاهدة الدولية التي تحكم استخدام العقاقير المخدرة، تنص صراحة على أن "الاستخدام الطبي للمخدرات لا يزال ضروريا لتخفيف الألم والمعاناة".[10] اعترفت منظمة الصحة العالمية بأن المواد الأفيونية القوية مثل المورفين هي "ضرورة قصوى".[11]
بينما الألم عارض رئيسي لدى المصابين بأمراض تحد من الحياة، فالرعاية التلطيفية أوسع من مجرد الراحة من الألم الجسدي. على سبيل المثال، يعاني كثير من المصابين بأمراض ضيق التنفس المزمنة، من أعراض مؤلمة تجعل المريض يشعر أنه لا يمكنه أبدا الحصول على ما يكفي من الهواء.[12] يمكن للآثار الجسدية والنفسية الناتجة عن ضيق التنفس أن تسبب الاكتئاب، القلق، والأرق.[13] الآثار النفسية لضيق التنفس واضحة بشكل خاص، حتى التغيرات الخفيفة في أنماط التنفس قد "تُفسَّر معرفيا وعاطفيا على أنها تهديدات خطيرة للصحة والحياة...".[14] ثبت أن بروتوكولات العلاج مثل تقنيات التنفس والأوكسجين والاسترخاء تقدم إغاثة كبيرة لبعض المرضى الذين يعانون من ضيق التنفس.[15] تتم التوصية بالمورفين على نحو متزايد لتخفيف أعراض ضيق التنفس.[16]
الأشخاص الذين يعانون من أمراض تحد من الحياة، وأقاربهم أيضا، يواجهون في كثير من الأحيان أسئلة نفسية واجتماعية وروحية عميقة مع مواجهتهم لأمراض تهدد الحياة وغير قابلة للشفاء، وفي الغالب تسبب الوهن. يُعتبر القلق والاكتئاب من الأعراض الاعتيادية،[17] وقد تبين أن تدخلات الرعاية التلطيفية مثل تقديم المشورة النفسية والدعم الروحي تقلل إلى حد كبير من حدوث هذه الأعراض وشدتها وتحسن نوعية حياة المرضى وأسرهم.[18]
حثّت منظمة الصحة العالمية الدول، بما فيها تلك ذات الموارد المحدودة، على جعل خدمات الرعاية التلطيفية متاحة. توصي منظمة الصحة العالمية بأن تضع البلدان تنفيذ خدمات الرعاية التلطيفية ضمن الأولويات. يكون ذلك سواء في المؤسسات الطبية التي تتعامل مع أعداد كبيرة من المرضى الذين يحتاجون إلى الرعاية التلطيفية، أو في المجتمعات حيث يمكن توفيرها بتكلفة منخفضة للأشخاص الذين يعانون من قدرة محدودة على الوصول إلى المرافق الطبية.[19]
لاحظت منظمة الصحة العالمية أن تكلفة هذه التدابير قليلة جدا ولكن يمكن أن يكون لها تأثير كبير.[20] في الواقع تواجه عديد من الدول صعوبة في استيعاب الطلب المتزايد على خدمات الأمراض غير المعدية.[21] وجدت بعض الدراسات أن تقديم الرعاية التلطيفية يؤدي إلى توفير في التكلفة الإجمالية للأنظمة الصحية من خلال تقليل الضغط على النظم الطبية.[22]
حثّ البنك الدولي ومنظمة الصحة العالمية في السنوات الأخيرة الدول على تنفيذ التغطية الصحية الشاملة مجانا لضمان حصول جميع الناس على الخدمات الصحية التي يحتاجون إليها دون أن يعانوا ضائقة مالية.[23] والرعاية التلطيفية هي إحدى الخدمات الصحية الأساسية التي تقول منظمة الصحة العالمية إنها يجب أن تكون متاحة في إطار التغطية الصحية الشاملة. [24]
التوفر العالمي والإقليمي للرعاية التلطيفية
رغم أهمية الرعاية التلطيفية، كان مستوى الحصول على هذه الرعاية الصحية الأساسية دون مستوى تطور الخدمات الصحية الأخرى، بسبب حواجز موثقة جيدا في مجالات سياسة الرعاية الصحية وتعليم الرعاية الصحية، وتوافر الدواء.[25] يفيد تقرير مشترك بين منظمة الصحة العالمية وتحالف الرعاية التلطيفية بأن 98 بلدا لا تُعرف فيها خدمات للرعاية التلطيفية.[26]
وفقا لـ "الهيئة الدولية لمراقبة المخدرات"، المكلفة برصد "الاتفاقية الوحيدة للمخدرات لسنة 1961": "حوالي 5.5 مليار شخص، أو ثلاثة أرباع سكان العالم... ليس لديهم إمكانية مناسبة للحصول على العلاج من الآلام المتوسطة والشديدة...".[27] نظرا إلى محدودية فرص الحصول على الأدوية الأساسية، تقدر منظمة الصحة العالمية أن عشرات الملايين في جميع أنحاء العالم، بما في ذلك نحو 5.5 مليون مريض سرطان في المرحلة الأخيرة من المرض ومليون شخص مصاب بمرض الإيدز، يعانون كل عام من الآلام المتوسطة والشديدة من دون علاج.[28]
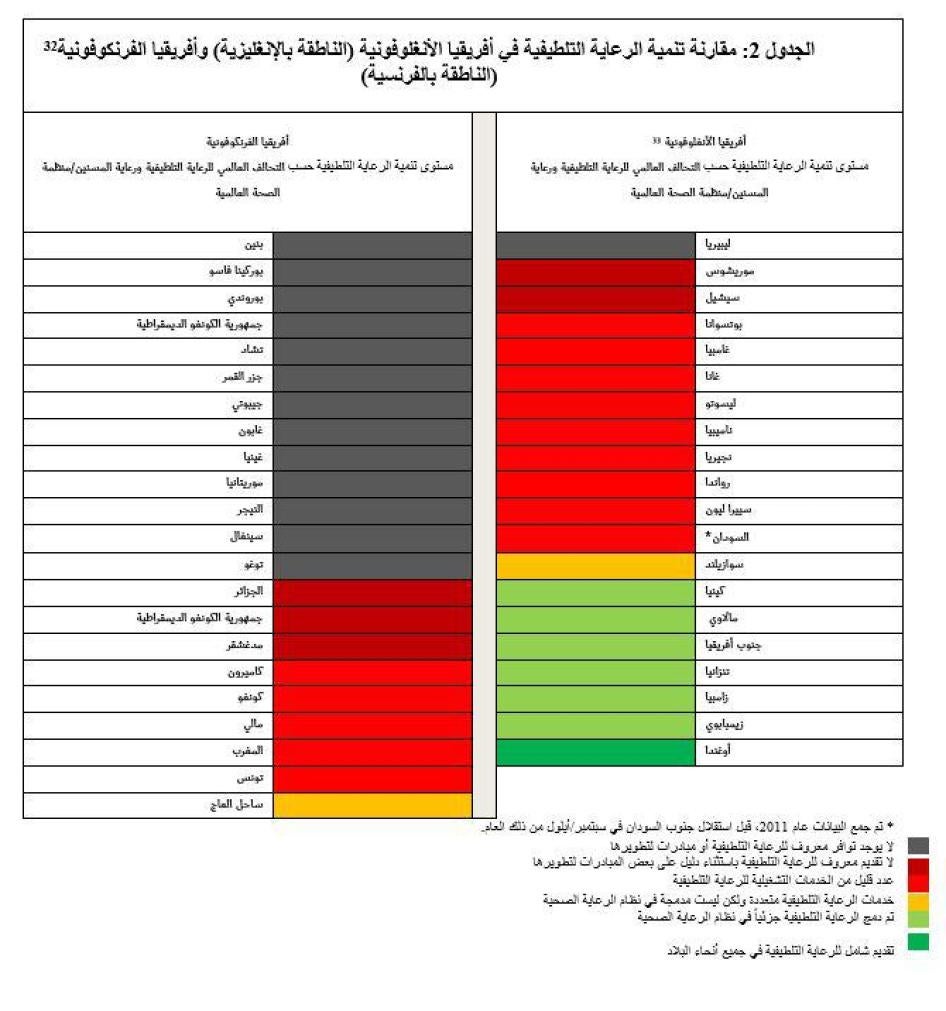
تطور الرعاية التلطيفية ضعيف بشكل خاص في بلدان أفريقيا الفرنكوفونية. وجدت دراسة عام 2012، على سبيل المثال، أن 16 من أصل 22 بلدا في أفريقيا الفرنكوفونية ليس لديه أي مزود خدمات رعاية صحية تقدم الرعاية التلطيفية. في المقابل، وجدت الدراسة نفسها أن البلدان الأفريقية الأنغلوفونية جميعها لديها بعض خدمات الرعاية التلطيفية على الأقل (انظر الجدول 2).
كما أن معدل استهلاك المورفين في أفريقيا الفرنكوفونية من أدنى المعدلات على الصعيد العالمي. تصنف الهيئة الدولية لمراقبة المخدرات كل الدول في المنطقة، باستثناء تونس، بأن توافر المواد الأفيونية فيها "غير كاف إلى حد كبير".[29] أكثر من ثلثي الدول في المنطقة والتي توافرت البيانات عنها لديها تستخدم المورفين بشكل قليل جدا بحيث يكون غير كافٍ حتى لعلاج 5 في المئة من الناس الذين يموتون من شدة الألم من مرض السرطان والإيدز (أنظر الجدول 3). في عام 2013، وثقت هيومن رايتس ووتش الأثر المدمّر الناتج عن نقص خدمات الرعاية التلطيفية على المرضى وأسرهم في السنغال. قال عديد من المرضى إنهم شعروا أنهم تم التخلي عنهم في محنتهم.[30]
خلفية عن نظام الرعاية الصحية في المغرب
يتألف نظام الرعاية الصحية في المغرب من قطاع عام، وقطاع خاص غير ربحي، وقطاع خاص ربحي.[31]
يشكل القطاع العام الجزء الأكبر من مجمل نظام الرعاية الصحية، رغم أن القطاع الخاص ينمو بسرعة، ويمثل الآن 32 في المئة من نظام الرعاية الصحية.[32] يشمل القطاع العام المستشفيات الخاصة والمستشفيات الجامعية والمستشفيات الإقليمية والمحلية والجهوية، ومراكز الرعاية الصحية الأساسية.[33] ورغم توفر خيارات القطاع الخاص وتقديم رعاية صحية عالية الجودة مقارنة مع نظيره العام، فالخدمات أكثر تكلفة بكثير، لا سيما بالنسبة إلى حوالي 21 مليون مغربي ليس لديهم تأمين صحي أو تأمينهم لا يغطي سوى الرعاية في المرافق الصحية العامة.[34]
الرسم I: المرافق الصحية العامة[35]
يتألف نظام الرعاية الصحية العامة في المغرب من 3 مستويات للرعاية (انظر الرسم البياني الأول)[36]. المستشفيات الجامعية والمستشفيات المتخصصة، وجميع مرافق الرعاية الثالثية، هي مرافق الرعاية صحية الأكثر تطورا ولديها عموما صيدليات مجهزة جيدا ومجموعة واسعة من المتخصصين والمعدات الطبية المتطورة وخيارات العلاج. تقع هذه المرافق فقط في المدن الكبرى. هناك عديد من المستشفيات الإقليمية والمحلية والجهوية في المدن الأصغر. مرافق الرعاية الثانوية هذه لديها مرافق تسهيلات للمرضى الداخليين والخارجيين ولكن قد يكون فيها عدد محدود من الموظفين الرئيسيين. فالمستشفيات المحلية على سبيل المثال، لديها التخصصات الطبية الأساسية مثل التوليد والطب العام والجراحة العامة، ولكن لا متخصص في طب العيون أو أمراض الجهاز الهضمي أو أمراض القلب.[37] أخيرا، في المراكز الصحية المتاحة في المدن الصغيرة، قد يكون هناك طبيب رعاية عام واحد فقط أو ممرضة زائرة أو قابلة تقدم الرعاية الأساسية.
عدد العاملين في مجال الرعاية الصحية وعدد مرافقها منخفض بالنسبة إلى عدد السكان في المغرب. وفقا لبيانات منظمة الصحة العالمية الأخيرة، كان لدى المغرب عدد أقل بكثير من أسرّة المستشفيات والأطباء والممرضات والقابلات لكل مواطن مقارنة بجيرانه في شمال أفريقيا.[38] في 2005-2012، على سبيل المثال، تشير تقارير منظمة الصحة العالمية إلى أنه لدى المغرب ما يقرب من 6 أطباء لكل 10 آلاف فرد، مقارنة بـ 12 طبيب لكل 10 آلاف في الجزائر وتونس، و19 في ليبيا، و28 في مصر.[39]
منذ عام 2012، كان نصيب الفرد من الإنفاق الصحي في المغرب 190 دولار أمريكي للشخص الواحد وبلغ مجموع النفقات الصحية 6 في المئة من الناتج المحلي الإجمالي.[40] رغم أن الإنفاق على الصحة في المغرب مشابه نسبيا لمثيله في الدول المجاورة في شمال أفريقيا، إلا أن نسبة أقل بكثير تأتي من الأموال العامة. في عام 2012 على سبيل المثال بلغت ميزانية الدولة المغربية ما يقرب من 34 في المئة من إجمالي النفقات الصحية، مقارنة بـ 59٪ في تونس و77 في المئة في ليبيا، و84 في المئة في الجزائر.[41]
***
منذ عام 2005، سعت الحكومة المغربية إلى توسيع نطاق تغطية التأمين الصحي لسكانها. قبل الإصلاحات التي بدأت تلك السنة، كانت تغطية التأمين الصحي الرسمي في المغرب طوعية، و17 في المئة فقط من السكان تم تأمينهم؛ كان أكثر من ثلثيهم موظفي حكومة استفادوا من خطة التأمين العام.[42]
تمت تغطية نسبة صغيرة من السكان من خلال التأمين الخاص، في حين أن الغالبية العظمى من السكان لم يكن لديهم تأمين صحي. المواطنون ذوو الدخل المحدود يمكنهم الحصول على "شهادة العوز" من حكومتهم المحلية، التي وفرت لهم إما رعاية صحية مجانية أو منخفضة التكلفة في المرافق العامة. غير المؤهلين للحصول على هذه الشهادة يمكنهم تلقي الرعاية الصحية في المرافق العامة بتكلفة مدعومة.[43]
وضعت الحكومة منذ عام 2005 إصلاحين رئيسيّين للتأمين الصحي. أولا: قدمت برنامج "التأمين الإجباري عن المرض" - AMO الذي يغطي كلا من موظفي القطاع العام والخاص العاملين بأجر.[44] يتم تقسيم أقساط البرنامج بين الموظفين وأرباب العمل بشكل غير متساوِ. يغطي التأمين الإجباري نسبة ثابتة تتراوح بين 70-90 بالمئة من تكلفة عدد من التدخلات الطبية والأدوية.[45] وبحلول عام 2012، تمت تغطية 7.6 مليون من المغاربة بهذا البرنامج (ما يقارب 23 في المئة من السكان).[46]
أطلقت الحكومة في عام 2011 إصلاحا رئيسيا آخر وهو إنشاء "نظام المساعدة الطبية" RAMED –، التأمين العام الذي يوفر تغطية لذوي الدخل المنخفض. يستبدل هذا البرنامج إلى حد كبير "شهادة العوز" بنظام رسمي لتقديم خدمات مجانية أو مخفضة للرعاية الصحية لأولئك الذين يعيشون في الفقر. يُقسم المؤهلون للبرنامج إلى فئتين، مُدنية وريفية، ويعتمد على عوامل مثل دخل الأسرة أو الأحوال المعيشية. يمكن لسكان المدن على سبيل المثال، الحصول على خدمات الرعاية الصحية المجانية إذا كانوا يجنون 3767 درهم (423 دولار أمريكي) في السنة، من بين المؤهلات الأخرى.[47]
نظريا، يمكن للمؤهلين لهذا البرنامج الحصول على خدمات الرعاية الصحية الأساسية في المستشفيات العامة والمراكز الصحية العامة في جميع أنحاء البلاد، ولكن المرافق التي يستطيعون الوصول إليها قد لا توفر لهم دائما الرعاية والأدوية التي يحتاجون إليها.[48] بالفعل، غالبا ما تعاني مرافق الصحة العامة من نقص التمويل،[49] وسوء نوعية الاستقبال والرعاية،[50] ويصعب على المغاربة الريفيين الوصول إليها.[51] وبالمثل، لا يغطي البرنامج سوى الأدوية الموزعة من الصيدليات العامة. مع استثناءات قليلة، تزود الصيدليات العامة الأدوية للمرضى أثناء العلاج فقط في المستشفيات.[52] هكذا، تمتد تغطية البرنامج فقط إلى "الأدوية والمستحضرات الدوائية خلال العلاج (المرضى الداخليين)".[53] أما مرضى العيادات الخارجية فعليهم طلب وصفاتهم الطبية ودفع ثمنها في الصيدليات الخاصة.
منذ عام 2013، تمت تغطية 5.6 مليون من المغاربة بـ نظام المساعدة، أي ما يقرب من 17 في المئة من مجموع المغاربة، ليصل عدد السكان الذين يستفيدون من التأمين الصحي إلى أكثر قليلا من 50 في المئة من السكان.[54] النصف الآخر من سكان المغرب ليس لديهم تأمين. على وجه الخصوص، تأمين المؤهلين الذين لا يستفيدون من هذا البرنامج (ما يقرب من 2.5 مليون شخص) وأولئك الذين يعملون في الاقتصاد غير الرسمي (ما يقرب من 10 مليون شخص)، لا يزال عقبات كبيرة لتحقيق التغطية الصحية الشاملة.[55]
يعتزم المغرب في السنوات المقبلة مواصلة جهوده لتوسيع التغطية الصحية لقطاعات أوسع من السكان، بما في ذلك تلك المشار إليها أعلاه.[56] الجدير بالذكر أن الحكومة سعت إلى جمع، وتلقت، ما مجموعه 166 مليون دولار كتمويل من "بنك التنمية الأفريقي" و"الاتحاد الأوروبي" للجهود المستمرة لإصلاح التأمين الصحي.[57]
تاريخ الرعاية التلطيفية في المغرب
في أوائل تسعينات القرن الماضي، كانت الرعاية التلطيفية وعلاج الألم شبه معدومين في المغرب.[58] في عام 1994، أشار الدكتور المعطي نجمي رئيس قسم التخدير في المعهد الوطني للأنكولوجيا إلى الحاجة الملحة لهذه الخدمة الصحية وشارك صنّاع السياسة الصحية في المغرب والمجموعات الدولية في محاولة لإدخال خدمات الرعاية التلطيفية في المغرب. وعلى مدى
السنوات التالية، حقق هذا العمل عددا من المحطات الهامة، بما فيها:
- إدخال المورفين عن طريق الفم لأول مرة في المغرب (1995)
- افتتاح الجمعية المغربية لدراسة الألم (1996)؛
- إنشاء أول وحدة للعناية التلطيفية في المغرب، بقرب المعهد الوطني للأنكولوجيا في الرباط (2005)؛
- تطوير الاستراتيجية القطاعية للصحة" (2012) (الاستراتيجية القطاعية) و"المخطط الوطني للوقاية ومراقبة السرطان" (2010)، ويشملان أهدافا محددة للرعاية التلطيفية.[59]
توضح هذه التحسينات أن المغرب في وضع جيد لتولي مهمة هامة وضرورية وهي ضمان توافر الرعاية التلطيفية وعلاج الألم لجميع المغاربة المحتاجين إلى هذه الخدمات. وبالقيام بذلك، يمكن أن يصبح المغرب من الدول الرائدة على المستوى الإقليمي في أفريقيا الفرنكوفونية، المنطقة حيث الرعاية التلطيفية محدودة للغاية.
II. العناية التلطيفية في المغرب وتجارب المرضى
توفر الرعاية التلطيفية في المغرب
مثل العديد من البلدان المحدودة والمتوسطة الدخل، يشهد المغرب حاليا مرحلة انتقالية للأمراض مع انتشار متناقص للأمراض المعدية وتزايد عبء الأمراض غير السارية والأمراض المزمنة الأخرى. في عام 2013، قدرت منظمة الصحة العالمية أن الأمراض غير المعدية كانت مسؤولة عن 75 في المئة من الوفيات في البلاد.[60] ونتيجة لذلك، أكثر من أي وقت مضى، يتعرض المغاربة لحالات مزمنة تصاحبها آلام وأعراض أخرى، إذا تركت دون علاج يمكن أن تقوض نوعية حياتهم بشكل خطير.
من المرجح أن يرتفع عبء المرض المزمن. ومن المتوقع أن تتضاعف تقريبا خلال السنوات الـ 15 المقبلة نسبة الأشخاص الذين تزيد أعمارهم عن 65، وهم الشريحة من السكان الأكثر تضررا من هذه الأمراض.[61] في الفترة نفسها من المتوقع أن يتضاعف عدد المصابين بالسرطان 3 مرات.[62] كما تنص استراتيجية الصحة المغربية، "هذا يؤدي إلى زيادة مطردة في الطلب على الرعاية الصحية في المستشفيات الكبرى لتوفير العلاج للأمراض المزمنة والتنكسية".[63] أدى هذا التحول إلى زيادة كبيرة ومطردة في الحاجة إلى الرعاية التلطيفية.[64]
استناد إلى تقديرات منظمة الصحة العالمية لتلبية احتياجات الرعاية التلطيفية في الشرق الأوسط، يحتاج حوالي 62 ألف مغربي، من بينهم 6 آلاف طفل، إلى رعاية تلطيفية في كل عام.[65] سيعاني عشرات الآلاف منهم من الألم البالغ وربما يحتاجون إلى العلاج بالمسكنات الأفيونية مثل المورفين. يتسبب السرطان والإيدز وحدهما بآلام متوسطة وشديدة لدى ما يقرب من 19 ألف مغربي سنويا.[66]
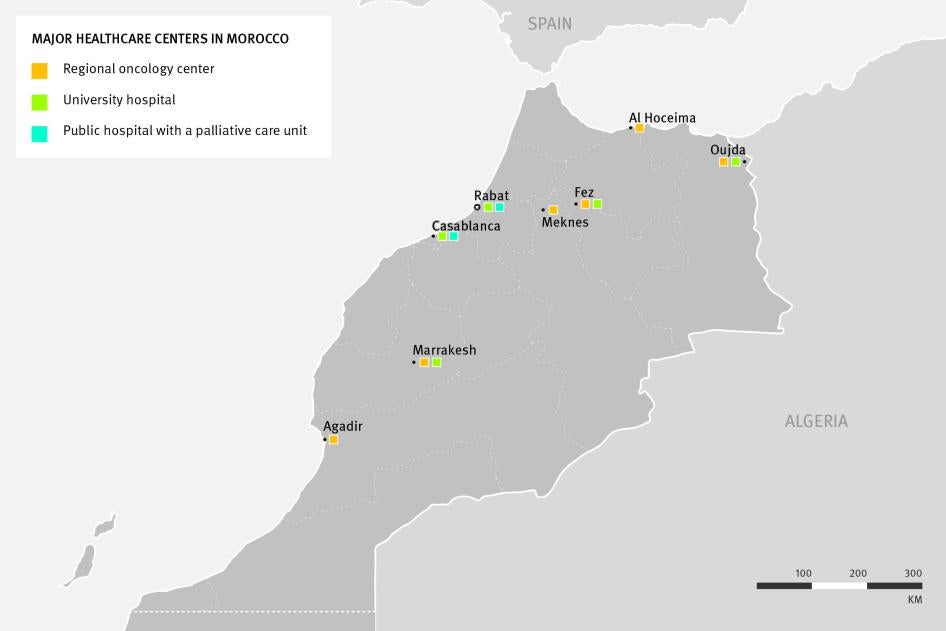
حاليا ليس لدى نظام الرعاية الصحية في المغرب القدرة الكاملة على تقديم الرعاية التلطيفية لجميع هؤلاء المرضى. حددت أبحاثنا وحدتين للعناية التلطيفية في نظام الرعاية الصحية العام في المغرب، في الدار البيضاء والرباط. تقع كلاهما في مستشفى ثالثي للسرطان، ويستقبل فقط مرضى السرطان (انظر الخارطة الأولى أدناه).
في حين توصي منظمة الصحة العالمية بأن على البلدان إدماج الرعاية التلطيفية في جميع مستويات الرعاية، بما في ذلك المجتمع المحلي، لم نجد من خلال بحثنا أي مقدمين للرعاية التلطيفية في المستويات الثانوية للرعاية. في الواقع، أظهرت
المقابلات مع العاملين الطبيين في 8 مرافق رعاية صحية ثانوية في 8 مدن وبلدات مختلفة، بعضها يبعد بما يقدر بـ 150 كيلومتر عن أقرب مركز للرعاية المرتبطة بالتعليم العالي، أن أيا منها لم يقدم الرعاية التلطيفية وليس لديها مورفين الفموي.
كشف بحثنا أيضا أن عددا قليلا من المرافق الخاصة تقدم خدمات الرعاية التلطيفية.[67] في عام 2013، افتتح الدكتور المعطي نجمي، الرئيس السابق لقسم التخدير في المعهد الوطني للأنكولوجيا، أول عيادة للرعاية التلطيفية الخاصة في البلاد في الدار البيضاء.[68] هذا يعني أن هناك أجزاء كبيرة من المغرب، خصوصا في جنوب وشمال شرق البلاد من دون أي مقدمي للرعاية التلطيفية على الإطلاق.
رغم أن بعض مقدمي الرعاية الصحية قاموا بدمج تدخلات الرعاية التلطيفية في ممارساتهم العامة والمستشفيات على مستوى التعليم العالي بشكل خاص، تعتقد هيومن رايتس ووتش أن هذا استثناء حيث أن معظم المرافق ببساطة ليس لديها العاملين المدرَبين في مجال الرعاية التلطيفية أو قابلية الحصول على أدوية الرعاية التلطيفية الرئيسية مثل المورفين.
تشير البيانات عن استخدام المسكنات الأفيونية إلى وجود فجوة كبيرة في علاج الآلام المتوسطة والشديدة في المغرب. وتشير أحدث البيانات المتاحة أن المغرب يستهلك كمية سنوية من المورفين كافية لعلاج ما يقرب من 3700 من المرضى الذين يعانون من سرطان مزمن أو مرض الإيدز وهي نسبة 20 في المئة من أولئك الذين في حاجة إليه.[69] لا يأخذ هذا التقدير بعين الاعتبار احتياجات المورفين للأشخاص الذين يعانون من الألم بسبب أمراض مثل أمراض القلب والرئة أو السكري، على الرغم من أنه عارض مشترك بين هذه الحالات. بما أن المورفين يُستخدم أيضا لعلاج الألم الناجم عن الصدمات النفسية والجراحة، فإن نسبة كبيرة من المورفين المستخدم في المغرب لا تستهلك فعليا في الرعاية التلطيفية.
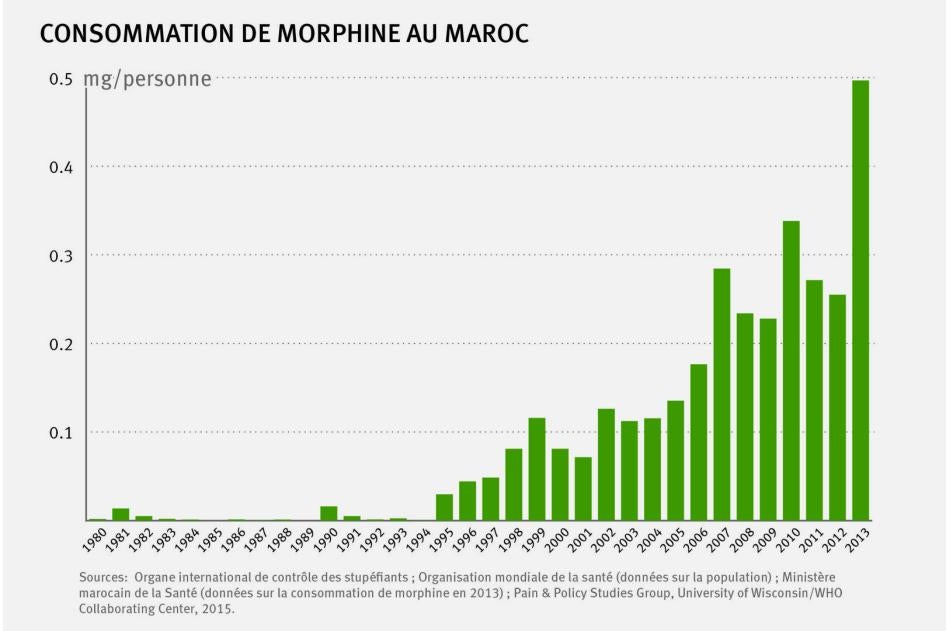
رغم هذه الثغرة الكبيرة، حقق المغرب تقدما كبيرا في زيادة توافر المورفين. زاد الاستهلاك باستمرار منذ عام 1995، عندما قُدم المورفين لأول مرة في المغرب (انظر الرسم البياني الأول أدناه). من المهم الإشارة إلى أنه بين عامي 2012 و2013، تضاعف تقريبا استهلاك المغرب للمورفين. مع ذلك، وبتصنيف الهيئة الدولية لمراقبة المخدرات، لا يزال استهلاك المورفين في المغرب 2013 "غير كافٍ إلى حد بعيد".[70]
|
مصير المرضى الذين يعانون من الأمراض غير السرطانية بينما يستطيع المرضى الذين يعانون من السرطان في مراحله المتقدمة الوصول بشكل محدود للغاية إلى الرعاية التلطيفية في المغرب، لا يحصل أولئك الذين يعانون من أمراض غير ورمية متقدمة على أي شيء تقريبا. ومع ذلك، فإن منظمة الصحة العالمية والتحالف العالمي للرعاية التلطيفية ورعاية المسنين يقدران أن أكثر من 70 في المئة من البالغين ممن هم بحاجة إلى الرعاية التلطيفية في شرق المتوسط لديهم أمراض مزمنة أخرى غير السرطان. بعبارة أخرى، حوالي 40 ألف بالغ في المغرب يحتاجون إلى الرعاية التلطيفية كل عام لحالات غير السرطان. حددت منظمة الصحة العالمية الأمراض التالية من غير الأورام كحالات يمكن أن تتطلب الرعاية التلطيفية: أمراض القلب والأوعية الدموية وأمراض الانسداد الرئوي المزمن والفشل الكلوي وأمراض الكبد المزمن والتصلب المتعدد ومرض باركنسون والتهاب المفاصل الروماتويدي والأمراض العصبية وألزهايمر وأمراض الخرف الأخرى، والتشوهات الخلقية والأمراض المعدية مثل فيروس نقص المناعة المكتسبة/الإيدز، والسل المقاوم للأدوية. يوضح الجدول I أن الأشخاص الذين يعانون من هذه الحالات غالبا ما يواجهون عديدا من الأعراض التي تقوض نوعية حياتهم. على سبيل المثال، يعاني من الألم ما يصل الى 78 في المئة من المصابين بفشل القلب المزمن في مرحلته الأخيرة، وهو القاتل رقم واحد في المغرب؛ يعاني ما يصل إلى 88 في المئة من ضيق التنفس؛ و48 في المئة من الغثيان؛ و59 في المئة من الاكتئاب. |
تجربة أشخاص بحاجة إلى علاج الألم
جمعنا خلال بحثنا شهادات من 24 مريضا وأسرهم، حول التحديات التي يواجهونها أثناء الوصول إلى الرعاية التلطيفية. في حين أن عدد قليل من المرضى أفادوا بحصولهم على الرعاية التلطيفية الشاملة، ومعظمهم من الرباط والدار البيضاء، استطاع أكثرهم حصول على هذه الرعاية بشكل محدود أو بصعوبة، وغالبا مع فترات تأخير طويلة وبعد معاناة كبيرة من الألم والأعراض الأخرى.
ومع ذلك، كانوا محظوظين لأنهم استطاعوا في نهاية المطاف الحصول على الرعاية التلطيفية. مع وصول جزء صغير من المواد الأفيونية إلى من يحتاج إليها، يقضي عديد منهم الأسابيع والأشهر الأخيرة من حياتهم دون الحصول على الرعاية الكافية، وغالبا ما يتوفون في ظروف مؤلمة.
المعاناة التي يسببها الألم غير المعالج
كانت والدتي تبكي من شدة الألم. أمي امرأة قوية جدا. أرادت أن تمد يدها إلى داخل جسدها لتزيل الألم.
دانيا قاسم ابنة امرأة مصابة بسرطان في البطن[71]
كما ذُكر أعلاه، فالألم لديه آثار مدمرة بدنيا ونفسيا واجتماعيا على من يعانيه وأحبائهم. في مقابلات مع هيومن رايتس ووتش، وصف المرضى في المغرب الذين عانوا آلام هذه العواقب والمعاناة الناجمة عن ذلك بكلمات قاسية.
عادل أكرم، رجل يبلغ من العمر 29 عاما قاوم السرطان في ساقه لسنوات، قال لـ هيومن رايتس ووتش: "منذ 4 أشهر بدأت أشعر بالألم.... بسبب الألم لم أستطع النوم. لم أتمكن من التحدث مع أصدقائي. أردت سحق رأسي بالحائط والاهتزاز... ألمي نار".[72] قال إن الألم تسبب بصعوبة في النوم والتحرك وتناول الطعام، وأجبره على التوقف عن العمل. أصبح منعزلا اجتماعيا، ولم يعد يريد أن يجتمع مع الأصدقاء أو الأحباء.
ردد حبيب سعد، وهو رجل يبلغ من العمر 59 عاما لديه سرطان الرئة، قصة عادل قائلا: " تحملت الألم بحيث بالكاد أستطيع النوم أو مشاهدة التلفزيون، أو التحدث مع عائلتي.... (عندما أكون في حالة الألم)، لا أستطيع التفكير في أي شيء. أفكر فقط بنفسي".[73]
يشكل الألم أيضا عبئا ثقيلا على مقدّمي الرعاية. على سبيل المثال، وصفت مايا ابنة حيدر جلالي، وهو رجل مصاب بسرطان في البطن، العبء الثقيل من مشاهدة والدها يتألم دون أن تتمكن من المساعدة. وقالت لـ هيومن رايتس ووتش:
قبل استخدام المورفين، لم يكن يستطيع النوم، أو حتى الجلوس.... اعتاد أن يصرخ طوال الوقت، ويطلب منا البقاء معه.... عندما ترى شخص يشعر بالألم، تشعر بالألم أيضا. هو والدك وأنت لا تعرفين ماذا تفعلين لمساعدته. أودّ لو أستطيع أن آخذ جزءا من الألم.[74]
الاستفادة المتأخرة من الرعاية التلطيفية
تلقى بعض المرضى علاج الألم قبل وصولهم هنا، ولكن هناك خوف تجاه المورفين في المغرب. كان المرضى يأتون هنا من قبل، وعادة كانوا يحصلون فقط على الباراسيتامول أو ترامادول أو الكوديين. في بعض الأحيان لم يكن ذلك كافيا، وفي كثير من الأحيان نحتاج إلى وصف المورفين.
- متخصص في الأورام، مركز الأورام الإقليمي [75]
وصف كثير من الناس الذين قابلناهم تأخيرات كبيرة في الحصول على الرعاية التلطيفية. بما أنها لا تتوفر إلا في عدد قليل من المدن الكبرى، سعى هؤلاء الناس في البداية إلى الحصول على الرعاية في المستشفيات التي لم يكن لديها أي موظفين مدرَبين بشكل كاف لتوفير هذه الخدمات الصحية ولم يستطيعوا نتيجة لذلك تقييم أو علاج الأعراض بشكل صحيح. وصف هؤلاء الناس معاناة شديدة وآلام مبرحة بينما كافح الأطباء في هذه المؤسسات الصحية لتلبية احتياجاتهم الصحية العاجلة. وتوضح ذلك حالة زيان إبراهيم في الملخص.
حتى في المستشفيات التي لديها أطباء مدربين على الرعاية التلطيفية، قد يعاني المرضى من ألم كبير غير معالج عندما لا يتم تحويلهم في الوقت المناسب. فعلى سبيل المثال آدم خليل، وهو إمام بالغ من العمر 75 عاما لديه سرطان جلد انتشر إلى البروستات والعظام، عانى الألم لعدة أشهر قبل أن يرسله طبيبه في أحد مراكز علاج الأورام الإقليمية المغربية إلى وحدة العناية التلطيفية. قابلنا محمود، صهر آدم لأن الأخير لا يستطيع الكلام بسبب مرضه.
قال محمود لـ هيومن رايتس ووتش أن آدم كان يتلقى علاج المرض في مركز الأورام في المنطقة عندما بدأ الألم الشديد. رغم أن المستشفى كان لديه مختص بالرعاية التلطيفية، لم يحوّله طبيبه في البداية ولكن حاول علاج الأعراض بنفسه. قال محمود:
كان لديه ألم في ذراعيه وأعضائه الحميمة. لا يبكي إلا عندما يتألم. لا يستطيع الكلام .... وكان يعاني من آلام لمدة 6 أشهر قبل الحصول على المورفين. وصف الأطباء أنواعا أخرى من الأدوية قبل المورفين، ولم تكن كافية، فكانت تسكّن الألم لبضع دقائق.[76]
عندما شاهدت هيومن رايتس ووتش آدم كان في نهاية المطاف قد تم إرساله إلى اختصاصي الرعاية التلطيفية. وقال محمود إن معالجة ألم آدم كانت في تحسن، ولكن لم يكن ألمه تحت السيطرة الكاملة.
ردد الأطباء هذه الشهادة، وقال الدكتور زكريا بلخضير، رئيس قسم التخدير في المعهد الوطني للأنكولوجيا في الرباط لـ هيومن رايتس ووتش: نرى كثير من المرضى الذين يتناولون الباراسيتامول ولكنهم بحاجة إلى أدوية أقوى للألم. ولكن الأطباء (خاصة خارج المدينة الرئيسية ) لا يصفون المورفين"[77]. قالت الدكتورة ليلى حسيسين من مستشفى الأطفال في الرباط: "عندما يأتي المرضى من مناطق أخرى غالبا ما يأتون (إلى المستشفى) وهم يعانون من الألم. وأول ما يطلبوه هو علاج الألم ".[78]
مسافات طويلة للوصول إلى مقدمي الرعاية التلطيفية
لانزال في بداية هدفنا فقط، وهو تزويد الناس الذين يعانون أصعب الأوقات في حياتهم بفرصة الحصول على الرعاية المناسبة في مكان قريب من أسرهم.
المعطي نجمي، الرئيس السابق لقسم التخدير بالمعهد الوطني للأنكولوجيا في الرباط [79]
بما أن عددا قليلا فقط من المستشفيات المتخصصة في المغرب تقدم الرعاية التلطيفية، يعيش عديد من المرضى الذين يحتاجون إليها بعيدا عن أقرب مزوّد. هذا يعني أنهم في كثير من الأحيان عليهم السفر مسافات طويلة للوصول إلى الرعاية التلطيفية، غالبا باستخدام وسائل النقل العام. للحصول على الرعاية العلاجية، قد لا يكون هناك مفر من التكلفة والازعاج من هذا السفر إلى المرافق الأساسية، بسبب عدم وجود المتخصصين ومعدات التشخيص، و/أو القدرات المختبرية لإدارة المرضى الذين يعانون من أمراض معقدة بشكل مناسب. لا ينطبق هذا الأمر على الرعاية التلطيفية بالنسبة لمعظم المرضى لا يتطلب ذلك أي تدخلات معقدة ويمكن بسهولة وبتكلفة زهيدة تقديمها في المستويات الأدنى من الرعاية.
الاستراتيجية القطاعية والمخطط الوطني يدعوان بشكل واضح إلى اللامركزية في توفير الرعاية التلطيفية وإنشاء شبكات لها. ومع ذلك لم يتم حتى الآن تحقيق اللامركزية في خدمات الرعاية التلطيفية، ما يجعل من المستحيل بالنسبة إلى الكثير من الناس تلقيها في مكان قريب من ديارهم.
تفرض المسافة البعيدة معضلة على المرضى، وخاصة الذين يعانون من أمراض متقدمة بحيث يصبح السفر صعبا على نحو متزايد، إن لم يكن مستحيلا. وغالبا ما ينتهي الأمر إلى الاختيار بين 3 خيارات لا يحسدون عليها:
- ; أعباء ومشاق السفر، وحتى في حالة وهن، من أجل الحصول على الرعاية المثلى؛
- ; إرسال الأقارب - في كثير من الأحيان يكونون مقدمي الرعاية - للحصول على الأدوية. في مثل هذه الحالات، فإن المرضى لا يرون الطبيب بأنفسهم، ما يمسّ بقدرة فريق الرعاية التلطيفية على توفير الرعاية المناسبة؛
- • البقاء في المنزل وعدم الحصول على أي رعاية على الإطلاق.
تكاليف السفر هي المعضلة الثانية، فالمرضى وأسرهم في كثير من الأحيان يتكبدون بالفعل تكاليف كبيرة، وكثيرا ما تتراكم ديون كبيرة عليهم، جراء دفع تكاليف الفحوصات التشخيصية والرعاية العلاجية. حتى عندما يتم تقديم خدمات الرعاية التلطيفية والأدوية مجانا، غالبا ما تدفعهم تكاليف السفر إلى مزيد من الفقر.
وصف مختلف الناس الذين قابلتهم هيومن رايتس ووتش معاناة السفر مسافات طويلة للوصول إلى الرعاية التلطيفية وعلاج الألم. وقالت مايا جلالي لـ هيومن رايتس ووتش إنها اضطرت إلى قطع مسافة 120 كم من منزلها في وسط المغرب لتلقي أدوية الرعاية التلطيفية لوالدها:
أسافر للحصول على الدواء فقط، أو عندما تصعب السيطرة على ألمه. أستقل الحافلة، وعندما أصحب والدي، استقل سيارة خاصة لان الحافلة غير مريحة له والمحطة بعيدة عن المستشفى.... عندما آتي لوحدي أدفع 150 درهم (15.71 دولار أمريكي). وأكثر من ذلك عندما يأتي والدي معي.
قالت إنها قد توقفت عن العمل عندما أصبح والدها مريضا، ما يجعل تكلفة النقل تزيد من العبء.[80]
راجية عزام، ابنة لوجا عزام التي تبلغ من العمر 75 عاما ولديها سرطان البنكرياس من منطقة بني ملال، وسط المغرب، عكست هذا الشعور وقالت:
لا بد لي من المجيء هنا للحصول على الأدوية. لا يوجد مكان بالقرب مني للحصول عليها. في كل مرة آتي يختلف الأمر قليلا، فأحيانا كنت استأجر سيارة، وأحيانا أستطيع اقتراض سيارة، وأحيانا كنت أستقل الحافلة. يستغرق السفر حوالي 3 ساعات بالسيارة، و4 ساعات بالحافلة.[81]
بسبب مسافات السفر الطويلة للحصول على خدمات الرعاية التلطيفية، كثير من المرضى لا يأتون إلى المستشفى على الإطلاق، أو في كثير من الأحيان عند الضرورة. وهذا يخلق تحديات كبيرة لمقدمي الرعاية التلطيفية ويمكن أن يؤدي إلى انخفاض جودة الرعاية الصحية المقدمة إلى المريض. كما لاحظت الدكتورة أسماء الأزهري، رئيسة وحدة العناية التلطيفية في مركز الأورام الإقليمي في الدار البيضاء:
إلى جانب صعوبة الأمر على المرضى الذين عليهم قطع الطريق إلى الدار البيضاء، لا بد لي من إدارة هؤلاء المرضى عن طريق الهاتف. إذا اتصل ابن مريض وقال: "الألم ازداد سوءا". لا أعرف لماذا ازداد سوء الألم وما يجب أن أقوم به لعلاجه.[82]
إحدى النتائج الهامة لعدم وجود نهج اللامركزية في الرعاية التلطيفية هو أن مقدّمي الرعاية الصحية المتخصصين في المستشفيات الثالثية يقدمون الخدمات لمرضى يعانون من مشاكل صحية يمكن تقديمها في المستويات الدنيا من نظام الرعاية الصحية. يحد ذلك من قدرة هذه المستشفيات على علاج المرضى الذين يعانون من أعراض معقدة، أو إجراء البحوث، أو تعليم جميع المهام الحيوية للمتخصصين كما هو محدد في المخطط الوطني.[83]
نظرا للعبء الثقيل الذي يعانيه المرضى من السفر، توصي منظمة الصحة العالمية بتوفير الرعاية التلطيفية في المجتمع المحلي. وتماشيا مع هذا الهدف، قال البروفيسور عبد اللطيف بنيدر، أخصائي الأورام الرئيسي في مركز الأورام الإقليمي بالدار البيضاء: "في المغرب، ما يميز الأسرة هو أنها تظهر التضامن، وتفضل أن يتوفى المريض في منزله. لكنها بحاجة إلى مساعدة الأطباء".[84] البروفسور خالد حسوني، رئيس قسم الأورام في مركز الأورام الإقليمي بفاس، يصف رغبته في تطوير الرعاية المنزلية في هذه المدينة ويقول: "أنا لا أريد أن أرى المرضى يعانون. أنا لا أحتمل هذا. فمن الأفضل علاج المرضى في منازلهم مع أسرهم. من الصعب عليهم أن يأتوا إلى المستشفى".[85]
التأثير الإيجابي للرعاية التلطيفية على حياة المرضى
أشكر الله على المورفين. حياتي أفضل.
رابيل المنان، امرأة عمرها 30 عاما ولديها سرطان عنق الرحم [86]
كما ذكر أعلاه، يمكن لمقدمي الرعاية التلطيفية بشكل عام السيطرة على أعراض الأمراض التي تحد من الحياة، وفي كثير من الأحيان مع الأدوية والتدخلات الأساسية. المورفين والمسكنات الأفيونية الأخرى فعالة جدا في تخفيف آلام السرطان. وبالمثل، فإن تقديم المشورة الأساسية وتدخلات الرعاية التلطيفية الأخرى يمكن أن يمنع أو يخفف إلى حد كبير المعاناة الناتجة عن الأعراض النفسية والاجتماعية وغيرها. قال لنا عديد من الأشخاص الذين قابلناهم كيف تغيّرت نوعية حياتهم بشكل كبير وتحسنت عندما استطاعوا الحصول على خدمات الرعاية التلطيفية وأصبحت آلامهم أو الأعراض الأخرى تحت السيطرة.
حبيب سعد على سبيل المثال، هو رجل مصاب بسرطان الرئة، قال لـ هيومن رايتس ووتش: "ربما أموت من دونها (وحدة العناية التلطيفية). ليس هناك مكان آخر يمكنني أن أذهب إليه.... أنا سعيد لأنني (تقريبا) لا أتألم".[87]
جليل المنان، امرأة تبلغ من العمر 40 عاما ولديها سرطان الثدي، تتشارك هذه المشاعر:
بسبب الألم، لم أستطع النوم. لم أستطع حتى شرب الماء. بدأ الألم في بطني ونزل إلى قدميّ.... كان ألمي 10 والآن 5. لولا الأدوية لم أكن لأستطيع البقاء هنا والتحدث إليكم. الآن أشعر بالألم من وقت لآخر، ولكنه لا يماثل ذلك الألم الذي كنت أعانيه قبل تلقي المورفين.[88]
III. موانع الوصول إلى الرعاية التلطيفية في المغرب
توصي منظمة الصحة العالمية والهيئة المقررة فيها، جمعية الصحة العالمية، بدمج الرعاية التلطيفية ضمن الأنظمة الصحية الوطنية. لتحقيق هذا، توصي المنظمة بعمل الحكومات على صياغة وتنفيذ عدد من السياسات المحددة التي تعتبرها ضرورية لتوسيع نطاق الرعاية التلطيفية، ومنها:
- سياسات للنظم الصحية تضمن دمج الرعاية التلطيفية في هياكل نظم الرعاية الصحية الوطنية وتمويلها على مستويات الرعاية كافة؛
- سياسات لتدعيم وتوسعة الموارد البشرية، بما فيها تعليم وتدريب العاملين في الرعاية الصحية، بغية ضمان الاستجابة الكافية لاحتياجات الرعاية التلطيفية، إضافة إلى تدريب المتطوعين وتوعية الجمهور العام؛
- سياسة دوائية بغية ضمان توافر الأدوية الضرورية لمعالجة الأعراض، بما فيها الألم والكرب النفسي، وبوجه خاص المسكنات الأفيونية لتسكين الألم والكرب التنفسي؛
- سياسة لإجراء الأبحاث على احتياجات الرعاية التلطيفية والتعرف على المعايير ونماذج الخدمة الفاعلة، وخاصة في سياق محدودية الموارد.[89]
لاحظت منظمة الصحة العالمية أن مثل تلك التدابير، الضرورية لتطوير الرعاية التلطيفية، "تكلّف القليل إلا أنها قد تحدث أثرا ملحوظا".[90] كما أن أحد قرارات جمعية الصحة العالمية، تم تبنيه بالإجماع في 23 مارس/آذار 2014، يعكس تلك التوصيات عن كثب.[91]
ثمة تقابل وثيق بين هذه التوصيات وعدد من الالتزامات المندرجة تحت الحق في الصحة. ارتأت "اللجنة المعنية الحقوق الاقتصادية والاجتماعية والثقافية"، وهي الهيئة الراصدة لتنفيذ "العهد الدولي الخاص بالحقوق الاقتصادية والاجتماعية والثقافية"،[92] أن على البلدان تبنّي وتنفيذ استراتيجية وخطة عمل وطنية في مجال الصحة العامة، وضمان الوصول إلى الأدوية الأساسية بحسب تعريفها من قبل منظمة الصحة العالمية.[93] كما أشارت اللجنة إلى توفير التدريب الملائم للعاملين في المجال الصحي كالتزام "ذي أولوية مماثلة".[94] ومن شأن الإخفاق في اتخاذ خطوات في تلك المجالات أن ينتهك الحق في الصحة.
دمج الرعاية التلطيفية في نظم الرعاية الصحية
على سياسات نظم الرعاية الصحية الوطنية، بحسب منظمة الصحة العالمية، أن تعزز دمج الرعاية التلطيفية في هيكل النظم الوطنية للرعاية الصحية وتمويلها على جميع مستويات الرعاية. وينبغي في تلك السياسات التشديد على الرعاية الأولية والمجتمعية والمنزلية.[95]
الحق في الصحة يلزم الدول باتخاذ الخطوات اللازمة لـ "تهيئة ظروف من شأنها تأمين الخدمات الطبية والعناية الطبية للجميع في حالة المرض" (التشديد مضاف).[96] ارتأت لجنة الحقوق الاقتصادية والاجتماعية والثقافية أن للناس الحق في "نظام للوقاية الصحية يوفر للأشخاص تكافؤ الفرص للتمتع بأعلى مستوى يمكن بلوغه من الصحة".[97] بعبارة أخرى فإن الخدمات الصحية يجب أن تتاح لجميع الحالات الصحية، بما فيها الأمراض المزمنة والميؤوس منها، على قدم المساواة.
الفكرة الأساسية من وراء قرار جمعية الصحة العالمية وتوصيات منظمة الصحة العالمية هي ضرورة حصول المرضى على الرعاية التلطيفية في أقرب موضع ممكن من منازلهم. المريض الذي يتلقى علاج السرطان في منشأة للرعاية الثالثية يمكنه تلقي الرعاية التلطيفية في المنشأة أثناء خضوعه للعلاج الشفائي، لكن من اللازم إحالته إلى مقدم الرعاية الأولية بالقرب من منزله إذا سمحت حالته، عند استعصاء شفائه من السرطان. وبالعكس فإن مريض الرعاية التلطيفية الذي يعالج على المستوى الأولي، لكنه يعاني من أعراض معقدة لا يستطيع مقدم الرعاية الأولية التصدي لها، تنبغي إحالته إلى مستويات الرعاية الثانوية أو الثالثية.
لكي يتسنى للمرضى تلقي الرعاية التلطيفية قرب منازلهم، من اللازم وصولهم إلى طبيب مدرب على الأقل على معالجة الأعراض الأساسية المشتركة بين المرضى الذين يعانون من أمراض تحد من الحياة، وقادر على وصف الأدوية الضرورية لمعالجة تلك الأعراض. أما في مستويات الرعاية الأعلى، حيث تتم معاينة الكثير من المرضى ذوي الأعراض المعقدة، فينبغي توافر فرق متعددة التخصصات للرعاية التلطيفية.
وقد أوضح المغرب أنه ينظر إلى تطوير الرعاية التلطيفية كأولوية. الاستراتيجية القطاعية والمخطط الوطني يسفران عن رؤية لتطوير نظام للرعاية التلطيفية يتفق في خطوطه العريضة مع توصيات منظمة وجمعية الصحة العالميتين. تدعو الوثيقتان إلى إنشاء شبكات للرعاية التلطيفية؛ تطوير خدمات الاستشارة للرعاية التلطيفية الخارجية؛ وإدراج علاج الألم ضمن جميع مستويات نظام الرعاية الصحية.
يلاحظ المخطط الوطني أن "النظرة الشاملة إلى الرعاية التلطيفية تكشف عن مشكلات كبرى" تتطلب التصدي لها، مشيرا ضمن أمور أخرى إلى:
- عدم كفاية تدريب العاملين في مجال الرعاية التلطيفية؛
- غياب الموارد البشرية من أطباء ممرضين ومعالجين فيزيائيين وممرضين معاونين، إلخ؛
- غياب مراكز الاستشفاء المُعدة لاحتياجات الرعاية التلطيفية العامة أو في نهاية الحياة؛
- عدم كفاية متابعة الرعاية التلطيفية بعد العودة إلى المنزل؛ و
غياب الرعاية المساندة والثقافة المدنية المتعلقة بقضايا نهاية الحياة والوفاة.[98]
يحدد المخطط الوطني هدفين طموحين لتحقيقهما بحلول سنة 2019، هما "امتلاك شبكة تغطي البلاد للرعاية التلطيفية" و"دعم مئة بالمئة من مرضى [السرطان] المحتاجين إلى رعاية تلطيفية".[99] أما الاستراتيجية القطاعية فلا توفر أي تحليل لوضع الرعاية التلطيفية الراهن، ولا تضع أهدافا محددة، رغم أن نقاط العمل التي تشير إليها تماثل النقاط الواردة في المخطط الوطني (انظر مربع الاستراتيجية القطاعية للصحة).
ويحتوي المخطط الوطني على تفصيل للتدابير المحددة المطلوبة لتحقيق الرؤية العريضة لنظام الرعاية التلطيفية المغربي الخاص بمرضى السرطان، موزعة على 4 فئات: تطوير علاج الألم؛ ضمان المساعدة الأسرية والاجتماعية؛ ضمان تطوير وتوسيع شبكات الرعاية في مجال الرعاية التلطيفية؛ وتطوير أبحاث الرعاية التلطيفية.
تعمل نقاط العمل هذه على تغطية كل مجال من المجالات الأربعة ـ السياسة والتعليم وإتاحة الدواء والأبحاث ـ التي أشارت إليها منظمة الصحة العالمية باعتبارها ضرورية لتطوير الرعاية التلطيفية ودعم التوجه اللامركزي في تقديمها. على سبيل المثال، تعمل التدابير المطروحة تحت فئة علاج الألم على تغطية إضفاء الطابع المؤسسي على هذا العلاج في مختلف قطاعات نظام الرعاية الصحية، والتغييرات القانونية والتنظيمية اللازمة لتحسين الوصول إلى أدوية علاج الألم، وتطوير المواد والبروتوكولات التعليمية، وحملات التثقيف العامة بغرض توعية الجمهور.
ومع ذلك فإن المخطط الوطني لا يوضح إطارا زمنيا محددا ولا يعين الجهات الحكومية أو غير الحكومية المسؤولة عن تنفيذ تلك التدابير، باستثناء إنشاء وحدات الرعاية التلطيفية في الدار البيضاء ومراكش وفاس، التي كانت مزمعة في 2011-2013 (ولم يتم إنشاء مراكز الرعاية التلطيفية في مراكش وفاس حتى الآن).[100]
يخصص المخطط الوطني ما يبلغ مجمله 86 مليون درهما مغربيا (أو ما يقارب 8.7 مليون دولار أمريكي) لتنفيذ مكونات الرعاية التلطيفية على مدار فترة السنوات العشر التي يغطيها، بما فيها 5 ملايين درهما مغربيا لتطوير علاج الألم، و6 ملايين للدعم الاجتماعي، و75 مليونا لتطوير شبكة الرعاية التلطيفية.[101] ولم تخصص أية موازنة لأبحاث الرعاية التلطيفية، كما لا تشير الموازنة إلى هوية الجهات الحكومية التي ستتلقى تلك الأموال.
تمثل مخصصات الموازنة للرعاية التلطيفية 1 بالمئة من إجمالي الموازنة بموجب المخطط الوطني ـ مقارنة بـ 88 بالمئة للتدخلات التشخيصية والعلاجية.[102] ويبدوهذا المبلغ هزيلا، بالنظر إلى أن المخطط الوطني نفسه يعترف بأن صعوبة الوصول إلى خدمات الرعاية الصحية تؤدي بالعديد من المرضى إلى "تشخيص إصابتهم في مراحل شديدة التقدم من المرض"، حينما تكون التدخلات الشفائية محدودة الفائدة.[103] بحسب الدكتور المعطي نجمي والدكتورة ليلى حسيسن فإن 60-70 بالمئة من مرضى السرطان يتم تشخيص إصابتهم في مراحل متأخرة من المرض.[104] ويلاحظ المخطط الوطني أن 96 بالمئة من المصابين بسرطان الرئة، وهو أشيع أنواع السرطان عند الرجال في المغرب، يتم تشخيصهم في المرحلتين الثالثة والرابعة.[105]
على عكس المخطط الوطني المغربي، أشارت منظمة الصحة العالمية إلى أنه في "البلدان محدودة الموارد، من غير المنطقي أن تتوفر علاجات باهظة الثمن تفيد قلة من المرضى، بينما تضطر أغلبية المرضى في مراحل مرضية متقدمة والمحتاجين إلى السيطرة على الأعراض للمعاناة من دون إغاثة".[106]
بالنظر إلى ما تقدم، قد لا يكون مفاجئا أن تحليل هيومن رايتس ووتش للجهود التنفيذية ـ بقدر ما استطعنا تفقد أوجه التقدم، مع مراعاة القيود المفروضة على وصولنا إلى منشآت الرعاية الصحية والمسؤولين الحكوميين ـ وجد أن التقدم الحادث متفاوت ومحدود في مجالات عديدة، بعد انقضاء أكثر من نصف مهلة المخطط الوطني. وتشمل النتائج المحورية:
- حدوث تقدم صغير حتى الآن في تطوير الشبكة اللامركزية للرعاية التلطيفية التي يرمي إليها المخطط الوطني. رغم إنشاء مركز للرعاية التلطيفية في الدار البيضاء إلا أن أيا من أرجاء البلاد الأخرى لم يشهد إنشاء مركز آخر؛
- تظل المسكنات الأفيونية غير متاحة إلى حد بعيد خارج المنشآت الصحية الثالثية. تم تعديل قانون المواد المخدرة لزيادة مهلة الوصف القصوى للمسكنات الأفيونية، ولكن لم تتخذ إلا خطوات قليلة لطمأنة مخاوف الأطباء والصيادلة وتصحيح المفاهيم المغلوطة المحيطة بتلك الأدوية، أو زيادة أعداد الأطباء المتمتعين بامتياز وصفها؛
- محدودية التقدم في اتجاه لامركزية علاج الألم. توحي أبحاثنا بأن لجان علاج الألم في المستشفيات الإقليمية والجهوية إما لم تتشكل بعد أو لا تعمل بفعالية؛
- رغم أن المخطط الوطني يشير إلى أبحاث متنامية عن احتياجات الرعاية التلطيفية وممارساتها كمجال للعمل، إلا أننا عجزنا عن تحديد أية جهود من قبل الحكومة لإجراء أبحاث عن الرعاية التلطيفية. لا يخصص المخطط الوطني أية موازنة لأبحاث الرعاية التلطيفية.
مع بقاء 4 أعوام ونصف من مهلة تنفيذ استراتيجيات السرطان، ما زال أمام الحكومة الفرصة لإعادة تركيز جهودها وتحقيق تقدم ملحوظ نحو أهدافها في مجال الرعاية التلطيفية. وجدير بالذكر أن وزارة الصحة أبلغت هيومن رايتس ووتش بأنها تتولى مراجعة تقدم المخطط الوطني حتى الآن، وتتوقع بزوغ الرعاية التلطيفية كقضية ذات أولوية.[107]
دمج الرعاية التلطيفية في تمويل الرعاية الصحية
رغم أن الحق في الصحة لا يلزم الدول بتقديم الرعاية الصحية والأدوية مجانا بغير مقابل، إلا أنها يجب أن تكون "في متناول الجميع".[110] تضيف منظمة الصحة العالمية أن الاستفادة من خدمات الرعاية التلطيفية "يجب ألا تؤدي إلى مصاعب مالية، وخاصة وسط... الفئات التي تعيش في أوضاع هشة". كما توصي بأن تعمل النظم الصحية الوطنية على تعزيز دمج الرعاية التلطيفية في تمويل الرعاية الصحية ضمن جهود تعزيز التغطية الصحية الشاملة.[111] بدأ دستور المغرب منذ 2011 يعترف صراحة بالحق في التغطية الصحية لجميع مواطنيه، لكن مخططات التأمين الصحي حتى الآن لا تغطي سوى نحو 50 بالمئة من السكان.[112] أما بقية السكان فيضطرون لدفع تكاليف الخدمات الصحية من جيوبهم الخاصة.
تغطية الرعاية التلطيفية بموجب مخططات التأمين في المغرب
من حيث المبدأ، يتكفل مخططا التأمين الصحي العموميين في المغرب، وهما نظام المساعدة والتأمين الإجباري، بتغطية تقديم الرعاية التلطيفية. ومع ذلك فقد وجدت أبحاثنا أن تغطية الرعاية التلطيفية للعديد من المسجلين في البرنامجين لا تتسم بالفعالية. وبعبارة أخرى، فإنهم يعجزون عن الحصول عليها أو أن بعض المكونات الرئيسية غير مشمولة بالتغطية، رغم تغطية الرعاية التلطيفية نظريا.
ولعل العقبة الرئيسية الكبرى أمام التغطية التأمينية الفعالة للرعاية التلطيفية هي أن عدد مقدمي الرعاية الصحية الذين يوفرونها محدود جدا. ليس أمام مرضى السرطان المقيمين خارج المدن الكبرى سوى السفر بغرض تلقي الرعاية. أما المرضى المحتاجين إلى رعاية تلطيفية بسبب أمراض أخرى، فالخدمة بأكملها تقريبا غير متاحة لهم. يجوز لمرضى التأمين الإجباري التماس الرعاية من موفري الرعاية التلطيفية في القطاع الخاص، فتأمينهم يغطي الخدمات التي تقدمها المستشفيات الخاصة، لكن لا يوجد في البلاد سوى مركز خاص واحد معروف للرعاية التلطيفية.
وكما ذكر أعلاه، يغطي نظام المساعدة الأدوية المستخدمة أثناء الإقامة بالمستشفيات طالما كانت مدرجة على قائمة الأدوية مدفوعة الثمن. لكنه لا يوفر تغطية للأدوية الموصوفة في العيادات الخارجية (ويمكن لمرضى السرطان الذين يحصلون على رعاية العيادات الخارجية تلقي أدوية مجانية من خلال برنامج "آكسس" المشترك بين مؤسسة للا سلمى ووزارة الصحة).[113] وهكذا يضطر مرضى العيادات الخارجية المتمتعين بتغطية نظام المساعدة إلى صرف وصفاتهم من صيدليات خاصة حتى بالنسبة للأدوية الموجودة على قائمة نظام المساعدة. بما أن معظم مرضى الرعاية التلطيفية يتلقون جُل رعايتهم في العيادات الخارجية، يفرض ذلك قيود لا يستهان بها على تغطية الرعاية التلطيفية من خلال مخطط نظام المساعدة.[114] أما التأمين الإجباري فهو يغطي الأدوية الموصوفة لمرضى العيادات الخارجية ويزود المرضى بتعويضات كبيرة عما دفعوه.
أخيرا، فإن نظام المساعدة والتأمين الإجباري على السواء لا يغطيان أية تكاليف يتحملها المريض المضطر للسفر إلى مدن أخرى لتلقي رعاية أو علاج غير متاحين في محل إقامته. وكما أسلفنا فكون خدمات الرعاية التلطيفية متاحة في المدن الكبرى فقط يعني اضطرار الكثيرين من المرضى أو أقاربهم إلى السفر لمسافات طويلة، تبلغ 5 ساعات في بعض الأحيان، لتلقي الرعاية التلطيفية. لاحظت إحدى المريضات أن رحلاتها الشهرية إلى مركز الأورام الإقليمي تكلفها 150 درهما مغربيا (15.71 دولارا أمريكيا) أو أكثر، وهو ما يقارب ثلثي تكلفة المورفين الذي كانت تشتريه.[115] يعترف الإجراء رقم 68 من المخطط الوطني بعبء نفقات السفر الذي يتحمله المرضى، ويدعو إلى "التغطية المالية للانتقال الآمن من المستشفى إلى المنزل، ومن المنزل إلى المستشفى".[116]
تعليم العاملين في الرعاية الصحية على الرعاية التلطيفية
لا يعي (الأطباء) أهمية الرعاية التلطيفية، وعلينا الآن أن نضيف الرعاية التلطيفية إلى تدريب الأطباء... إذا بدأنا الآن فسوف يكون الجيل التالي من الأطباء كله على علم بكيفية (تقديم) الرعاية التلطيفية.
ــ الدكتور المعطي نجمي، رئيس قسم التخدير سابقا بالمعهد الوطني للأنكولوجيا في الرباط[117]
يعد التدريب والتعليم (او التكوين) الكافيين للعاملين الطبيين في مجال الرعاية التلطيفية ضرورة لإطلاق تلك الخدمة الصحية.[118] بل إن غياب هذا التدريب يمثل في العديد من البلدان أكبر الموانع التي تحول دون تقديم الرعاية التلطيفية.
تعتبر اللجنة المعنية بالحقوق الاقتصادية والاجتماعية والثقافية أن التدريب المناسب للعاملين في الرعاية الصحية هو التزام يتمتع بأهمية محورية.[119] توصي منظمة الصحة العالمية بـ "تقديم التعليم المتعلق بالرعاية التلطيفية (بما في ذلك جوانبه الأخلاقية) للطلبة في المرحلة الجامعية الأولى في كليات الطب والتمريض، ولمقدمي الرعاية الصحية على جميع مستوياتها...".[120] يدعو قرار جمعية الصحة العالمية الصادر في مايو/أيار 2014 البلدان إلى إدراج الرعاية التلطيفية كـ"جزء لا يتجزأ من التعليم والتدريب المستمر المقدم إلى مقدمي الرعاية"، كما يحدد:
- ضرورة دمج التدريب الأساسي والتعليم المستمر المتعلق بالرعاية التلطيفية كعنصر روتيني في التكوين المهني لجميع المراحل الجامعية الأولى في الطب والتمريض، وكجزء من التدريب العملي لمقدمي الرعاية على مستوى الرعاية الأولية، بمن فيهم العاملين في الرعاية الصحية، ومقدمي الرعاية المكرسين لاحتياجات المرضى الروحانية، والأخصائيين الاجتماعيين؛
- ضرورة توفير التدريب الوسيط لجميع العاملين في الرعاية الصحية الذين يعملون بشكل روتيني مع مرضى بأمراض تهدد الحياة، بمن فيهم العاملين في الأورام والأمراض المعدية وطب الأطفال وطب المسنين والأمراض الباطنية؛
- ضرورة إتاحة التدريب على الرعاية التلطيفية التخصصية لإعداد المهنيين الصحيين الذين سيتولون الرعاية المتكاملة للمرضى ذوي الاحتياجات التي تتجاوز علاج الأعراض الروتيني.[121]
وضعت الجمعية الأوروبية للرعاية التلطيفية مقررا دراسيا نموذجيا لتدريب طلبة المرحلة الجامعية الأولى وتدريب متخصصي الرعاية التلطيفية. وهي توصي بحصول طلبة الطب في المرحلة الجامعية الأولى على 40 ساعة من التدريب على الرعاية التلطيفية وعلاج الألم، بما في ذلك بعض الجوانب السريرية، وضرورة اختبار معرفتهم بالمادة العلمية.[122] كما توصي الجمعية أيضا بحصول الأخصائيين على 40 ساعة إضافية من التدريب النظري و160 ساعة من التدريب السريري بعد التخصص في مجال آخر، مثل الأمراض الباطنية.[123] ولم تقدم الجمعية الأوروبية أية توصيات بشأن محتوى التدريب على المستوى الوسيط.
هذا التوجه التدرجي في التعليم في مجال الرعاية التلطيفية ضروري لدمج الرعاية التلطيفية عبر جميع مستويات نظام الرعاية الصحية، كما يوصي قرار جمعية الصحة العالمية. فنظام الرعاية الصحية الذي يتمتع جميع العاملين فيه بتدريب على الرعاية التلطيفية المناسبة لدورهم يتيح للمرضى تلقي الرعاية قرب منازلهم بقدر الإمكان، ما يريحهم من عناء السفر إلى الأخصائيين، وما يستهلكه من مال ووقت. كما يتيح للأخصائيين التركيز على الحالات الأعقد بينما يمكن لممارسي الطب العام التكفل بالحالات الروتينية، ما يحسن من كفاءة النظام.[124] وكما لاحظت الدكتورة حسيسن، وهي اختصاصية أورام الأطفال بمستشفى أورام الأطفال في الرباط، فإن "أفضل الأطباء لمعالجة المرضى هو الطبيب القريب. (لكنه) يجب أن يكون مدربا".[125]
التعليم الطبي
التعليم في المرحلة الجامعية الأولى
توجد بالمغرب 5 جامعات حكومية بها كليات للطب، في الرباط والدار البيضاء ومراكش وفاس ووجدة. ينطوي الحصول على شهادة في الطب من إحدى هذه الجامعات على برنامج تعليمي وتدريبي يستمر لسبع سنوات.[126] تتمثل سنوات البرنامج الأولى أساسا في التلقين النظري في العلوم الأساسية والطبية.[127] وفي السنتين السادسة والسابعة، ينخرط الطلبة في العمل بدوام كامل كمتدربين.[128]
قبل 2015، كما لاحظنا في تقرير هيومن رايتس ووتش لسنة 2011 عن الوضع العالمي لعلاج الألم، لم تكن الرعاية التلطيفية مدمجة رسميا في مقررات المراحل الجامعية الأولى لطلبة الطب.[129] بينما كانت بعض كليات الطب تقدم محتوى يتطرق إلى الرعاية التلطيفية، لم تكن هناك دورات إجبارية عن الموضوع.[130] نتيجة لهذا فإن معظم الأطباء الحاليين في المغرب يتمتعون بمعرفة محدودة أو لا تذكر عن الرعاية التلطيفية، ويفتقرون إلى التعامل السريري مع هذه الخدمة الصحية، ما يعقد جهود دمج الرعاية التلطيفية في نظام الرعاية الصحية إلى حد كبير.
بيد أن هذا يوشك أن يتغير؛ استنادا إلى توصيات أصدرتها لجنة مشتركة من وزارتي الصحة والتعليم العالي، تشكلت في 2005 لإصلاح التعليم الطبي في المغرب، تعمل الحكومة حاليا على تغيير المقرر الطبي الوطني، الذي يتعين اتباعه في كليات الطب الحكومية الخمس، وكليتين خاصتين في الدار البيضاء والرباط. بموجب المقرر الجديد، الذي يبدأ تدريسه في أواخر 2015، سيحصل جميع طلبة الطب على 20 ساعة من التلقين الإجباري في علاج الألم والرعاية التلطيفية أثناء السنة الخامسة من دراستهم.[131]
وبقدر علم هيومن رايتس ووتش وقت كتابة هذا التقرير، لم يتحدد بعد المحتوى الدقيق لمكون الرعاية التلطيفية ضمن المقرر التعليمي الجديد. لنجاح التطبيق، من الضروري أن يشارك في العملية خبراء من مقدمي الرعاية التلطيفية، ويدرّسوا المحتوى لطلبة الطب، وأن تندرج الرعاية التلطيفية في اختبارات الطلبة. كما أن المقرر الجديد لا يشمل العمل السريري الإجباري في مجال الرعاية التلطيفية لطلبة الطب في سنتيهم الأخيرتين. ينبغي إدراج العمل السريري بالتدريج في تدريب طلبة الطب.
ورغم أن دخول الأطباء الذين تلقوا هذا المقرر إلى قوة العمل بأعداد يعتد بها سيتطلب بعض الوقت، إلا أن المقرر الجديد من شأنه إحداث أثر ملحوظ في الوصول إلى الرعاية التلطيفية وعلاج الألم في المغرب. تم تطبيق مقرر مشابه من 20 ساعة في فرنسا في منتصف تسعينات القرن العشرين.[132] وبحسب الهيئة الدولية لمراقبة المخدرات، فإن إصلاحات فرنسا التعليمية كانت من أهم مكونات جهودها الناجحة في زيادة الوصول إلى المسكنات الأفيونية.[133]
التعليم الطبي المستمر
رغم أن المقرر الجديد المخصص للمراحل الجامعية الأولى يمثل قفزة هائلة إلى الأمام، إلا أنه من الضروري للمغرب أيضا أن يستثمر في تدريب الأطباء الممارسين في الوقت الحاضر لكنهم لم يحصلوا على أي تدريب في مجال الرعاية التلطيفية. كان تطوير التعليم المستمر في مجال الرعاية التلطيفية من الأجزاء المحورية في "خطة العمل المغربية" التي تم تبنيها أثناء ورشة عمل عن الرعاية التلطيفية استضافتها منظمة الصحة العالمية بالتعاون مع الجمعيتين المغربية والأفريقية للرعاية التلطيفية في 2010.[134]
في التعليم (أو التكوين) المستمر، على عكس التدريب الوسيط الموصوف أدناه، ينبغى تقديم تدريب أساسي على علاج الألم والرعاية التلطيفية لقطاعات عريضة من المجتمع الطبي. أجرت الجمعية المغربية لدراسة الألم والعلاجات التلطيفية دورات تدريبية في مدن عديدة بالمغرب في 2006-2007، وعقدت الدورات التدريبية في عدد من المدن الكبرى في المغرب، واجتذبت ما يزيد على ألفين من ممارسي الطب.[135] رغم أن هذه الدورات التدريبية مبهرة من حيث مداها التواصلي، إلا أنها انصبت على علاج الألم بدلا من الرعاية التلطيفية بشكل أوسع، ولم تعقد منذ سنوات.
من المزمع في سبتمبر/أيلول 2015 أن تقوم الجمعية الأمريكية لعلم الأورام السريري، ومركز الأورام الإقليمي في فاس، بالتعاون مع مؤسسة للا سلمى، باستضافة ورشة عمل للرعاية التلطيفية هي الأولى من نوعها في فاس. ستغطي الورشة التي تستمر 3 أيام طيفا من الموضوعات، تشمل علاج الألم وغيره من الأعراض الشائعة، ونقل التشخيص إلى المريض.[136] رغم انعقاد الورشة بعد كتابة هذا التقرير إلا أنها قد تقدم نموذجا يمكن التوسع فيه لبلوغ قطاعات أوسع من العاملين الطبيين.
التدريب الوسيط
هناك نقص ملحوظ في التدريب الوسيط الإجباري في مجال الرعاية التلطيفية. تمكنت هيومن رايتس ووتش من إيجاد برنامج واحد من هذه النوعية للأطباء المتخصصين في التخدير بجامعة محمد الخامس (سويسي) في الرباط. وفي هذا البرنامج يطلب من مقيمي التخدير الانضمام إلى برنامج أطباء التخدير المقيمين لمدة 6 أشهر بالمعهد الوطني للأنكولوجيا في الرباط، يشمل دورة مدتها شهران في وحدة الرعاية التلطيفية.[137]
أما الأطباء المتخصصون في فروع الطب الأخرى الذين يعاينون العديد من مرضى الرعاية التلطيفية، مثل الأورام والأمراض الباطنية وأمراض القلب، فلا يحصلون على أي تدريب إجباري أكاديمي أو سريري في مجال الرعاية التلطيفية. بل إن الأطباء المتخصصين في التخدير خارج الرباط لا يحصلون عليها بدورهم.
تمكنت أبحاثنا من تحديد 3 برامج اختيارية لمنح شهادات أو دبلومات توفر التدريب الوسيط لممارسي الطب العام والمتخصصين في علاج الألم و/أو الرعاية التلطيفية في كليات الطب في الرباط والدار البيضاء ووجدة. ففي الرباط تقدم الجامعة شهادة مدتها عام واحد في علاج الألم والرعاية التلطيفية، مكونة من 60 ساعة من الدراسة النظرية إضافة إلى بعض التعامل السريري مع الرعاية التلطيفية داخل المعهد الوطني للأنكولوجيا.[138]
أما في وجدة فالجامعة تقدم برنامج دبلوم علاج الألم لـ 30 مرشحا. رغم احتواء البرنامج على ساعات تدريب أطول من برنامج الرباط ـ 120 ساعة نظرية و20 من "التدريب العملي" ـ إلا أنه لا يوفر تدريبا على الرعاية التلطيفية.[139] وبالمثل فإن برنامج شهادة معالجة الألم في الدار البيضاء لا يقدم ساعات دراسية في الرعاية التلطيفية.[140] رغم أهمية هذه البرامج التي تمنح شهادة أو دبلوم لمن يستفيدون منها فهناك حاجة إلى بذل جهد أكبر لضمان حصول الممارسين الذين يكثر تعاملهم مع مرضى الرعاية التلطيفية على تدريب في علاج الألم والرعاية التلطيفية على السواء.
من أكبر موانع زيادة برامج التدريب الوسيط في مجال الرعاية التلطيفية للأطباء، الذين يتعاملون بشكل مستمر مع مصابين بأمراض تحد من الحياة، هي قلة مراكز الرعاية التلطيفية في البلاد القادرة على توفير الموارد لمثل تلك البرامج. مع زيادة المغرب أعداد المستشفيات التي تقدم الرعاية التلطيفية، كما هو مزمع بموجب المخطط الوطني، سيتسنى إنشاء المزيد من برامج التدريب الوسيط.
التدريب التخصصي
يسرد قرار وزاري من سنة 1993 سرد قائمة حصرية بالتخصصات الطبية المتاحة في المغرب.[141] في 2008 تمت إضافة الأمراض الباطنية، وطب الطيران، والمعلوماتية الطبية، وطب نفس الأطفال كتخصصات طبية، من خلال قرار أصدره وزير التعليم العالي.[142]
أما الرعاية التلطيفية فهي ليست في الوقت الحاضر ضمن التخصصات الطبية في المغرب. وبدءا من عام 2015 تنوي جامعة محمد الخامس تقديم دبلوم في علاج الألم والرعاية التلطيفية تتضمن 152 ساعة من التدريب النظري على علاج الألم و28 ساعة عن الرعاية التلطيفية، إضافة إلى تدريب سريري مدته 40 ساعة في وحدة الرعاية التلطيفية بالمعهد الوطني للأنكولوجيا في الرباط.[143] من شأن هذا البرنامج الجديد لمنح درجة الدبلوم أن يمثل أقرب فرصة تعليمية من التخصص الطبي في الرعاية التلطيفية في المغرب، رغم أنه لن يؤدي إلى حمل لقب أخصائي في الرعاية التلطيفية، ويظل دون مستوى توصيات الجمعية الأوروبية للرعاية التلطيفية، التي تحدد 160 ساعة من التدريب السريري للأخصائين في هذا المجال.
التعليم على التمريض
يوصي قرار جمعية الصحة العالمية بحصول جميع أعضاء هيئات التمريض على تدريب في الرعاية التلطيفية.[144] فعلا، غالبا ما يكون أعضاء هيئة التمريض الأقرب من المرضى وأسرهم، والأكثر وعيا بالأعراض البدنية والذهنية التي يمر بها المرضى.[145] بهذا يقومون بدور حيوي في تحديد المرضى الذين تجب إحالتهم إلى تدخلات أكثر تعقيدا، وفي توفير الرعاية الأساسية، وتقييم الألم، وتقديم الدعم والمواساة الاجتماعيين. في أوغندا يجوز للممرضات والممرضين ذوي التدريب المتخصص وصف المسكنات أفيونية للمرضى، ما وسّع بشكل كبير الوصول إلى الرعاية التلطيفية في المجتمعات الريفية التي لا يتاح فيها أطباء.[146]
المصاد المنشورة بشأن تعليم الرعاية التلطيفية لأعضاء هيئة التمريض في المغرب قليلة. ومع ذلك فإن استقصاء ضيق النطاق، تم إجراؤه في مركز الأورام الإقليمي في الرباط، يوحي بأن تدريب الممرضين والممرضات على الرعاية التلطيفية في المدينة لم يكن كافٍ وقتذاك. من الممرضين/الممرضات الـ21 الذين سئلوا، قال 20 منهم إنه لا توجد دورات دراسية متاحة في المراحل الجامعية الأولى لتدريس العناية بمرضى الرعاية التلطيفية، ذكر 16 انطباعا أنهم شعروا بنقص التدريب مجال الرعاية في نهاية الحياة. من بين جميع الممرضات/الممرضين المستجوبين، قال 5 فقط إنهم شاركوا في أي شكل من أشكال التدريب المستمر على رعاية المرضى في نهاية الحياة.[147]
توفر الأدوية
توصي منظمة الصحة العالمية بتبني البلدان "سياسة دوائية بغية ضمان توافر الأدوية الأساسية للسيطرة على الأعراض، بما فيها الألم والكرب النفسي، والمسكنات الأفيونية بوجه خاص لتسكين الألم والكرب التنفسي".[148] وفي 2013 أضافت المنظمة أقساما خاصة بالألم والرعاية التلطيفية في "القائمة النموذجية للأدوية الأساسية" و"القائمة النموذجية لأدوية الأطفال الأساسية". تحتوي تلك الأقسام على أدوية وتركيبات صيدلانية محددة تعتبرها منظمة الصحة العالمية ضرورية لعلاج الألم والرعاية التلطيفية.
لتلبية الحق في الصحة، على البلدان أن تضمن توافر جميع الأدوية المدرجة بقائمة الأدوية الأساسية الخاصة بالمنظمة وسهولة الوصول إليها. ارتأت لجنة الحقوق الاقتصادية والاجتماعية والثقافية أن توفير الأدوية الأساسية كما حددتها منظمة الصحة العالمية من الالتزامات الأساسية التي لا يمكن تقييدها بدعوى محدودية الموارد.[149]
توفر المسكنات الأفيونية والوصول إليها
المسكنات الأفيونية ضرورية لعلاج الألم وضيق التنفس والعديد من الأعراض الأخرى الشائعة بين المحتاجين إلى الرعاية التلطيفية. لأن الأدوية الأفيونية من المواد المُضبَطة، فإن الدول تلتزم بتنظيم كيفية إنتاجها وتوزيعها ووصفها وصرفها.
في عديد من البلدان، بما فيها المغرب، الوصول إلى هذه الأدوية محدود جدا. كما ورد أعلاه، لاحظت الهيئة الدولية لمراقبة المخدرات في تقريرها السنوي لعام 2014 أن 5.5 مليار شخص يعيشون في بلدان حيث الوصول إلى هذه الأدوية محدود أو معدوم.[150]
- تحتوي الاتفاقية الوحيدة للمخدرات لسنة 1961، وهي الاتفاقية الدولية التي توفر الإطار للجهود الوطنية في مجال الرقابة على المخدرات، على 4 شروط أساسية لعمليات التنظيم الوطني للأدوية المُضبطة:
- على الأفراد الذين يصرفون الأدوية أن يكونوا مرخصين، إما بحكم تراخيصهم المهنية أو من خلال عملية ترخيص خاصة؛
- لا يجوز تناقل الأدوية إلا بين مؤسسات أو أفراد مرخص لهم بهذا؛
- لا يجوز صرف الأدوية للمريض إلا بوصفة طبية؛
- تحفظ السجلات الخاصة بتحركات هذه الأدوية لمدة لا تقل عن عامين.[151]
تنص الاتفاقية تحديدا على السماح للبلدان بإقرار اشتراطات إضافية، منها نماذج طبية خاصة لصرف المواد المضبطة. ومع ذلك على البلدان التزام مزدوج فيما يتعلق بتلك الأدوية: عليها أن تضمن توافرها الكافي للاستخدامات الطبية والعلمية، مع منع إساءة استخدامها والانحراف بها عن قصدها.[152] على البلدان أن تحرص ألا تعمل أية اشتراطات إضافية تتجاوز المنصوص عليه في هذه الاتفاقية على تعويق الوصول الطبي دون مسوغ.[153]
المعايير الدولية لحقوق الإنسان تلزم البلدان بضمان توافر المسكنات الأفيونية المدرجة في قائمة الأدوية الأساسية الخاصة بمنظمة الصحة العالمية والوصول إليها. بما أن تصنيع الأدوية المضبطة ووصفها وصرفها يخضع لتنظيم صارم من قبل الحكومات فإن الدول ملزمة بضمان ألا تعمل هذه التنظيمات دون مسوغ على تقييد وصول المرضى إليها لأغراض طبية. أما التنظيمات التي تتعسف في عرقلة الحصول على تلك الأدوية وصرفها لأغراض طبية فقد تنتهك الحق في الصحة.
****
أوضحت الحكومة المغربية أن زيادة الوصول إلى المسكنات الأفيونية من أولوياتها. تحتوي الاستراتيجية القطاعية على نقطة عمل محددة من أجل "تدريب العاملين في القطاع الصحي وتزويدهم بالمعلومات، ومكافحة رهاب المورفين".[154] تعكس هذه النقطة بشكل وثيق التدابير الواردة في المخطط الوطني.[155]
إلا أن توفر المسكنات الأفيونية والوصول إليها لا يزالان محدودين للغاية. وجدت أبحاثنا أن معظم مراكز الأورام الإقليمية وبعض الصيدليات في محيطها المباشر يتاح فيها المورفين، وأن بعض الأطباء على الأقل يمكن لهم وصفه.[156] ومع ذلك فإن زياراتنا إلى 4 أقاليم وجدت أن قلة قليلة من منشآت الرعاية الثانوية يتوافر بها المورفين، وأن الأطباء بها لا يمتلكون نماذج الوصف الطبي الخاصة بوصف المسكنات الأفيونية، وأن الصيدليات لا تخزنها.
تحليل الإطار التنظيمي
قمنا بتحليل تفصيلي لتنظيمات المغرب المتعلقة بالمسكنات الأفيونية وتطبيقها بالممارسة، لتحديد مدى مساهمتها في الحد من توافر تلك الأدوية.
غيّر المغرب في 2013 قانونه الخاص بالمواد المُضبطة لزيادة عدد الأيام التي تغطيها وصفة المسكنات الأفيونية من 7 إلى 28 يوما، ما أزال مانعا رئيسيا يحول دون الوصول إلى تلك الأدوية.[157] فقد كان قيد الأيام السبعة يعني اضطرار المرضى المحتاجين إلى المسكنات الأفيونية، أو أقاربهم، إلى السفر للطبيب كل أسبوع للحصول على وصفة جديدة وصرفها. تقرير هيومن رايتس ووتش لسنة 2011 عن الوضع العالمي للرعاية التلطيفية أشار إلى هذا الشرط التنظيمي كمانع هام يحول دون الوصول إلى المسكنات الأفيونية.[158]
تظهر أبحاثنا أن تنظيمات المغرب الحالية تتجاوز اشتراطات الاتفاقية الوحيدة للمخدرات لسنة 1961. رغم أن الاشتراطات الإدارية الإضافية، حسب تعريفها، من شأنها إيجاد عقبات إضافية في وجه استخدام تلك الأدوية، إلا أننا لم نجد أنها فرضت عبئا مفرطا على الأطباء أو الصيادلة، وخاصة من العاملين في نظام الرعاية الصحية العام.
هناك قانون مغربي من سنة 1922، حين كانت البلاد ما تزال تحت الحكم الفرنسي، يحكم تداول المسكنات الأفيونية ووصفها وصرفها. بموجب هذا القانون، لا يجوز إلا للأطباء وصف المسكنات الأفيونية، رغم قدرة جميع الأطباء على حيازة الحق في وصفها.[159]
نماذج الوصف الخاصة: يشترط القانون المغربي تدوين جميع وصفات المسكنات الأفيونية لمرضى العيادات الخارجية على نماذج خاصة.[160] ورغم أن الاتفاقية الوحيدة تنص تحديدا على السماح للبلدان باشتراط استخدامها، إلا أن منظمة الصحة العالمية لاحظت أن اشتراط نماذج الوصف الخاصة يزيد العبء الإداري على العاملين في المجال الصحي وسلطات الرقابة على الأدوية.[161] كما قررت أن هذه المشكلة "تتفاقم إذا لم تكن النماذج متاحة في المتناول، أو إذا اضطر العاملون في القطاع الصحي إلى دفع ثمنها". توصي المنظمة بأن "تضمن البلدان ألا يعمل هذا النظام على عرقلة توافر الأدوية المضبطة وسهولة الوصول إليها".[162]
على الأطباء الحصول على دفاتر الوصف الخاصة، المسماة "الدفاتر ذات القسائم"(carnet à)
souche) من إدارة الأدوية والصيدلة بوزارة الصحة. وجدير بالذكر أنه يجوز للأطباء طلب الدفاتر الخاصة بالبريد بدلا من الاضطرار إلى الذهاب بشكل شخصي. كما يجوز لهذه الإدارة صرف دفترين في المرة الواحدة، يحتوي كل منهما على 50 وصفة. وتجب إعادة الدفتر المستهلك إلى وزارة الصحة قبل أن يتسنى صرف دفتر جديد، لكن السماح للأطباء بصرف دفترين في المرة يساعد على درء خطر بقاء الطبيب بدون نماذج وصف للمسكنات الأفيونية أثناء عملية الطلب.[163]
قد قال أطباء في عدد من المستشفيات العامة من الثالثية لـ هيومن رايتس ووتش إن إجراءات الحصول على دفاتر الوصف الخاصة سهلة نسبيا وكثيرا ما يقوم بها إداريو المستشفى نيابة عنهم. اللافت أن العديد من مراكز الأورام الإقليمية تطلب أعدادا كبيرة من دفاتر الوصفات الخاصة دفعة واحدة، ما يضمن توافرها.[164]
لكن عملية الحصول على دفاتر الوصفات الخاصة تمثل عقبة أكبر أمام الأطباء خارج نظام الرعاية الصحية العام. فعلى عكس الأطباء العموميين، يتعين على الأطباء الخاصين التقدم بطلب هذه الدفاتر في البداية من خلال وسيط: رئيس الهيئة الوطنية للطبيبات والأطباء، وهي جمعية مهنية. على الرئيس بدوره أن يتقدم بطلب مكتوب إلى وزارة الصحة.[165] وبحسب الدكتور المعطي نجمي، الذي اشتغل بالممارسة الخاصة منذ 2013، يمكن لهذه العملية أن تستغرق أكثر من شهر.[166] رغم أن أطباء القطاع الخاص بوسعهم الحصول على دفاتر لاحقة بالتراسل المباشر مع وزارة الصحة، إلا أن العملية المبدئية قد تقوم بمثابة رادع.
في 2014 صرفت وزارة الصحة 409 من دفاتر الوصف الخاصة، منها 310 لأطباء عموميين و99 لأطباء من القطاع الخاص.[167] لا تعرف هيومن رايتس ووتش كم يبلغ عدد الأطباء الأفراد الحائزين على دفاتر القسائم، لكن بالنظر إلى أن الكثيرين منهم يستهلكون أكثر من دفتر واحد في العام فمن المرجح أن يكون العدد أدنى بكثير من 409.
حقق المغرب مؤخرا تقدما ملحوظا في زيادة امتيازات وصف المسكنات الأفيونية ـ فقد زادت أعداد الدفاتر المنصرفة بمقدار 32 بالمئة بين 2013 و2014. ومع ذلك فإن نسبة ضئيلة فقط من أطباء المغرب البالغ عددهم 20500 تمتلك تلك الدفاتر.[168] يسبب ذلك مشكلة للمرضى لدى محاولة إيجاد طبيب يمتلك مجرد القدرة على وصف المسكنات الأفيونية.
تنظيمات المسكنات الأفيونية بالنسبة للصيدليات: بموجب القانون المغربي، يجوز لأية صيدلية تخزين المسكنات الأفيونية.[169] إلا أن عليها الامتثال لعدد من الشروط التنظيمية.[170] وصف الصيادلة اشتراطات بضرورة الاحتفاظ بسجلات تفصيلية لأي عمليات شراء أو بيع في عدد من دفاتر الأحوال، يحتوي أحدها على وصف تفصيلي لجميع عمليات البيع، ويتولى آخر تسجيل المخزون الحالي، ويتولى ثالث تسجيل عمليات شراء الأدوية المضبطة.[171]
ينبغي شراء كل دفتر بشكل شخصي على حدة (بواسطة الصيدلي أو من ينوب عنه) من جهة مختلفة ـ المجلس الوطني للصيادلة، والمجلس الإقليمي للصيادلة، ونقابة الصيادلة ـ رغم وقوعها جميعا في نفس المبنى بالرباط. وعلى الصيادلة أيضا سداد ثمن الدفاتر، الذي يتراوح بين 200 و500 درهما مغربيا (21-53 دولار أمريكي).[172] ينبغي حفظ الدفاتر الثلاثة جميعا لمدد تصل إلى 10 سنوات تحسبا للمراجعة الحكومية.[173]
رغم تعقيد العملية فإن معظم الصيادلة الذين أجرت معهم هيومن رايتس ووتش المقابلات قالوا إنهم لا يشعرون بأن هذه الشروط تثقل كاهلهم بشكل غير ضروري. أوحت المقابلات مع 16 صيدلية خاصة في 6 مدن، وكانت 14 منها لا تخزن المورفين، بأن الاشتراطات التنظيمية ليست السبب الأساسي لامتناع الصيدليات عن عرض هذا الدواء. قال عدد من الصيادلة إنهم يمتلكون جميع الدفاتر الضرورية لبيع المورفين وصرفه، لكنهم لا يعرضونه بسبب مخاوف من إدمان المخدرات واحتمالات إساءة الاستعمال وغياب الطلب على الدواء. كما شعر الصيادلة الذين كانوا يعرضون المسكنات الأفيونية ويصرفونها بانتظام بأن إساءة الاستعمال من جانب العملاء يمكن التغلب عليها من خلال الإدارة السليمة، لكنهم رددوا بعض المخاوف الاقتصادية التي أثارها صيادلة آخرون، بما فيها انخفاض هوامش الأرباح وقلة الطلب.[174]
على سبيل المثال، الدكتور الأغدف الرحوتي، وهو صاحب صيدلية تقع أمام المعهد الوطني للأنكولوجيا وتخزن المورفين، أوضح لـ هيومن رايتس ووتش أنه يعرض المورفين رغم انخفاض ربحيته:
"أعرض المورفين لأنه واجبي المهني... إنه عمل إنساني... أليس هذا عملي كصيدلي؟ أليس هذا ضميري كإنسان؟... أنا لا أفكر في الربح وحده، بل أفكر في احتياج الجمهور إلى تلك الأدوية".[175]
ومع ذلك فالأغلبية الساحقة من الصيادلة تفضل الامتناع عن عرض تلك الأدوية، كما أن ندرتها في المدن الصغرى من أكبر موانع استخدامها. لتلبية الحق في الصحة، على الحكومة ضمان توافر هذه الأدوية الأساسية للمرضى، حتى إذا كانت قوى السوق تعمل على تقليل جاذبيتها بالنسبة للصيدليات الخاصة.
رُهاب الأدوية الأفيونية والفهم الخاطئ
أشار العديد من محاورينا إلى الخوف من المسكنات الأفيونية ونقص التدريب على استخدامها على أنهما السببين الرئيسيين لمحدودية توافر تلك الأدوية في معظم أرجاء البلاد. تشير الحكومة نفسها في الاستراتيجية القطاعية والمخطط الوطني إلى هذا الواقع على أنه مانع لا يستهان به.[176]
قال كثيرون من الأطباء ومديري المستشفيات الذين أجرينا معهم المقابلات في منشآت الرعاية الثانوية إنهم لا يطلبون دفاتر الوصفات الخاصة لاعتقادهم أن المسكنات الأفيونية تسبب الإدمان ولا يجوز وصفها إلا من أخصائيين أو في مراكز الرعاية الثالثية.[177] في معظم تلك المنشآت كان المورفين يستخدم حصريا من جانب أطباء التخدير ولأغراض جراحية.
قد لا يكون الخوف من المورفين وغيره من المسكنات الأفيونية مفاجئا بالنظر إلى أن القانون الذي ينظمها يدعى "الظهير الشريف بشأن تنظيم استيراد المواد السامة والاتجار فيها وإمساكها واستعمالها" (التشديد مضاف).[185] فبموجب القانون، تندرج المسكنات الأفيونية ضمن جدول يسمى "الجدول ب للمواد السامة". ورغم أن المغرب يشترك في ممارسة هذه التسمية مع بعض البلدان الفرنكوفونية الأخرى،[186] إلا أن العديد من هذه البلدان تستخدم لفظ المخدرات (stupéfiants)[187] وهو اللفظ المستخدم في الاتفاقية الوحيدة.[188]
من الواضح أن وصف أدوية ضرورية بأنها سموم يلحق بها وصمة ويناقض إرشادات منظمة الصحة العالمية بشأن سياسات المواد المُضبطة، التي تدعو الدول إلى التخلص في سياساتها الوطنية لضبط الأدوية من المصطلحات التي "من شأنها إحداث خلط بين الاستخدام الطبي للمسكنات الأفيونية في علاج الألم، وبين إساءة استخدام العقاقير أو إدمانها".[189]
توفر الأنواع الأخرى من المسكنات الأفيونية
لاحظ العديد من الأطباء والصيادلة أن بدائل المورفين، مثل الأوكسيكودون والميثادون، غير متوافرة لعلاج الألم في المغرب. الميثادون متاح لعلاج إدمان المواد الأفيونية ولكن ليس لعلاج الألم. ونتيجة لهذا لا يجد الأطباء بدائل للمورفين مما يعقد معالجة المرضى الذين لا يتحملون العقار أو لا تستجيب آلامهم له. وكما علق أحد المتخصصين في علاج الأورام:
عدم توفر طيف عريض من أدوية الألم يمثل مشكلة أيضا إذا أظهر المريض عدم تحمل المورفين أو ظهرت عليه أعراض جانبية لاستخدامه، مثل الغثيان أو الدوار. لدينا المورفين، ومن ثم فإن بوسعنا معالجة الألم المبرح، لكننا نواجه مشكلة إذا احتجنا إلى البحث عن دواء آخر للألم.[190]
تم إدراج الأوكسيكودون في القسم الخاص بالألم والرعاية التلطيفية من قائمة منظمة الصحة العالمية النموذجية للأدوية الأساسية، كبديل للمورفين. ولم يرد الميثادون إلا في القسم الخاص باضطرابات استعمال العقاقير، لكنه كثيرا ما يستخدم في علاج الألم في بلدان عديدة.[191]
علاوة على هذا فقد لاحظ الأطباء أن المورفين الفموي السائل (forme buvable بالفرنسية) غير متوافر في المغرب. من شأن هذا أن يعقد وصفه للمرضى الذين يجدون صعوبة في البلع أو المصابين بغثيان تعذرت السيطرة عليه، وكلاهما من الأعراض الشائعة في مرضى الرعاية التلطيفية. كما لاحظت الدكتورة حسيسن، أخصائية أورام الأطفال، أن هذا يمثل مشكلة في معالجة الأطفال الذين يعانون من الألم: "يعجز الأطفال الصغار عن بلع الأقراص. وبدلا من هذا نعطيهم الكوديين".[192] وقد قامت منظمة الصحة العالمية برفع الكوديين من إرشاداتها السريرية بشأن علاج الألم المستمر في الأطفال في 2012 بسبب مخاوف من أمانه وفعاليته.[193]
IV. التزام المغرب بتحسين الرعاية التلطيفية
القانون الوطني
عقب إصلاحات العام 2011، نص الدستور المغربي للمرة الأولى على ضمان لعدد من الحقوق الاقتصادية والاجتماعية لجميع مواطنيه، بما فيها الحق في الصحة. [199] ينص الفصل 31 من بين أمور أخرى على:
أن "تعمل الدولة والمؤسسات العمومية والجماعات الترابية، على تعبئة كل الوسائل المتاحة، لتيسير أسباب استفادة المواطنات والمواطنين، على قدم المساواة، من الحق في: العلاج والعناية الصحية؛ الحماية الاجتماعية والتغطية الصحية..."[200]
ينص الفصل 34 من الدستور على "معالجة الأوضاع الهشة لفئات" من الناس، منهم المسنون.[201]
أما الاستراتيجية القطاعية التي تتضمن نقاط عمل بشأن الرعاية التلطيفية وعلاج الألم، فتسلط الضوء على أنه وفقا لدستور المغرب لعام 2011 هناك "اعتراف واضح للمواطنين والمواطنات بالحق في الولوج إلى العلاجات، بالحق في تغطية صحية وفي الحقوق الأخرى"[202]. في هذا السياق تبنت الاستراتيجية القطاعية "المقاربة المبنية على الحقوق والتي تهدف إلى دمج المقتضيات الحقوقية للصحة الواردة في الدستور الجديد".[203]
الحق في الصحة
"العهد الدولي الخاص بالحقوق الاقتصادية والاجتماعية والثقافية" الذي صادق عليه المغرب في العام 1979 ينص في المادة 12 على "حق كل إنسان في التمتع بأعلى مستوى من الصحة الجسمية والعقلية يمكن بلوغه".[204]
نصت اللجنة المعنية بالحقوق الاقتصادية والاجتماعية والثقافية، وهي الجهة المنوط بها مراقبة الامتثال لمواد العهد الدولي، على أنه "يجب أن توفر الدولة الطرف القدر الكافي من المرافق العاملة المعنية بالصحة العامة والرعاية الصحية، وكذلك من السلع والخدمات والبرامج"، وشددت على أنه "ينبغي أن يتمتع الجميع، بدون تمييز، بإمكانية الوصول إلى المرافق والسلع والخدمات المرتبطة بالصحة".[205]
لأن الدول تتفاوت في مستويات الموارد، لم يحدد القانون الدولي نوع الخدمة الصحية التي يجب تقديمها. نص العهد الدولي على الإحقاق "التدريجي" للحق في الصحة. تتعهد كل دولة طرف في الاتفاقيات الدولية "بأن تتخذ... وبأقصى ما تسمح به مواردها المتاحة، ما يلزم من خطوات لضمان التمتع الفعلي التدريجي" بالحق في الصحة.[206] بعبارة أخرى، الدول ذات الدخل المرتفع، بشكل عام، تقدم خدمات الرعاية الصحية بمستوى أعلى من الدول محدودة الموارد. لكن من المفترض أن تتخذ جميع الدول خطوات ملموسة نحو زيادة الخدمات، وأي تراجع في تقديم الخدمات الصحية، سيشكل في معظم الحالات انتهاكا للحق في الصحة.
ومن الجدير بالذكر، أن "لجنة الأمم المتحدة المعنية بالحقوق الاقتصادية والاجتماعية والثقافية" تؤكد وجود واجبات جوهرية إلى حد أن جميع الدول ملزمة بتطبيقها. ففي حين أن قلة الموارد ربما تبرر ضمان الحق جزئيا في الرعاية الصحية، ترى اللجنة بخصوص هذه الالتزامات الجوهرية "أنه ينبغي التشديد على أنه لا يمكن لأي دولة طرف، أيا كانت الظروف، أن تبرر عدم وفائها بالالتزامات الأساسية المنصوص عليها... وهي التزامات غير قابلة للانتقاص". وبناء على ذلك، ترى اللجنة أن هذه الواجبات الأساسية تشمل، على الأقل، الالتزامات التالية:
- تأمين حق الوصول إلى المرافق والسلع والخدمات الصحية على أساس غير تمييزي، خصوصا للفئات الضعيفة والمهمشة؛
- توفير العقاقير الأساسية، على نحو ما تم تحديده من وقت إلى آخر في إطار برنامج عمل منظمة الصحة العالمية المتعلق بالعقاقير الأساسية؛
- تأمين التوزيع العادل لجميع المرافق والسلع والخدمات الصحية؛
- اعتماد وتنفيذ استراتيجية وخطة عمل وطنيتين للصحة العامة، إذا ظهرت أدلة على وجود أوبئة، بحيث تتصديان للشواغل الصحية لجميع السكان. [207]
واعتبرت اللجنة أن "توفير التدريب الملائم للموظفين الصحيين" هو "التزام ذو أولوية مماثلة".[208]
الرعاية التلطيفية والحق في الصحة
بما أن الرعاية التلطيفية جزء أساسي من الرعاية الصحية، فالحق في الصحة يتطلب من الدول اتخاذ خطوات لتوسيع الاستفادة الاستفادة من مواردها المتاحة وضمان توفرها إلى أقصى حد. بالفعل، أكدت اللجنة المعنية بالحقوق الاقتصادية والاجتماعية والثقافية (لجنة الحقوق) "الاهتمام بالأشخاص المصابين بأمراض مزمنة وميؤوس من علاجها ورعايتهم لتخفيف آلامهم ولتجنيبهم المهانة عند الوفاة".[209] ينجم عن ذلك التزام الدول بالتزامَين آخرين:
- التزام سلبي بالامتناع عن سن سياسات أو اتخاذ إجراءات تتداخل تعسفيا مع توفير أو تطوير الرعاية التلطيفية؛ و
- التزام إيجابي باتخاذ خطوات معقولة لضمان إدماج الرعاية التلطيفية في الخدمات الصحية القائمة، العامة والخاصة، من خلال استخدام الصلاحيات التنظيمية وغيرها من وسائل النفوذ، وكذلك مصادر التمويل.
لا تدخّل في الرعاية التلطيفية
نصت لجنة الحقوق على أن الحق في الصحة يفرض على الدول الأطراف "أن تمتنع عن التدخل بشكل مباشر أو غير مباشر في التمتع بالحق في الصحة".[210] لا يجوز للدول أن تمنع أو تحد من فرص الوصول المتساوي لجميع الأشخاص؛ أو فرض سياسات صحية تمييزية؛ أو أن تعوق بشكل تعسفي الخدمات الصحية القائمة؛ أو الحد من الوصول إلى المعلومات حول الصحة.[211] بتطبيق هذا الالتزام على الرعاية التلطيفية، لا يجوز للدول أن تسن لوائح للسيطرة على حركة الأدوية، من شأنها أن تعرقل دون مبرر توافر وسهولة الحصول على الأدوية الأساسية اللازمة للرعاية التلطيفية مثل المورفين، وغيره من المسكنات الأفيونية.
ضمان إدماج الرعاية التلطيفية في الخدمات الصحية
يتطلب الحق في الصحة أن تتخذ الدول الخطوات الضرورية لـ"تهيئة ظروف من شأنها تأمين الخدمات الطبية والعناية الطبية للجميع في حالة المرض".[212] تشدد لجنة الحقوق على أن الناس لهم "الحق في نظام للحماية الصحية يتيح التكافؤ في الفرص أمام الناس للتمتع بأعلى مستوى من الصحة يمكن بلوغه"،[213] بمن فيهم المصابون بأمراض مزمنة أو ميؤوس من علاجها.
شددت لجنة الحقوق "على أهمية اتباع نهج متكامل، يجمع ما بين عناصر العلاج الصحي الوقائي، والعلاجي، والتأهيلي".[214] كما شددت على أنه لا ينبغي للاستثمارات أن تقدم دعما غير متكافئ للخدمات الصحية العلاجية الباهظة الثمن التي غالبا ما لا يستطيع الوصول إليها إلا شريحة صغيرة وتتمتع بالامتيازات من السكان، بدلا من دعم الرعاية الصحية الأولية والوقائية التي تستفيد منها شريحة سكانية أكبر بكثير.[215] ينطبق المبدأ نفسه على خدمات الرعاية التلطيفية. بما أن نسبة كبيرة من مرضى السرطان وغيرهم يحتاجون إلى خدمات الرعاية التلطيفية، لا سيما في البلدان المنخفضة والمتوسطة الدخل، ثمة حاجة ملحة لإيلاء اهتمام كبير لتطوير خدمات الرعاية التلطيفية لهؤلاء المرضى.
أدوية علاج الألم والحق في الصحة
بما أن المورفين الذي يعطى عن طريق الحقن أو الفم، مدرج ضمن "قائمة منظمة الصحة العالمية للأدوية الأساسية"، على الدول توفير هذه الأدوية كجزء من الالتزامات الأساسية في إطار الحق في الصحة.[216] على الدول التأكد من أن هذه الأدوية متوفرة بكميات كافية، ويسهل لمن هم في حاجة إليها الوصول المادي إليها، ولهم القدرة على تحمل نفقاتها. لضمان توافر وسهولة الوصول إليها، يتعين أن تتعهد الدول، من بين أمور أخرى، بالالتزامات التالية:
- نظرا لأن تنظيم سوق الأدوية الخاضعة للمراقبة مثل المورفين يقع خالصا في أيدي الحكومة، على الدول وضع لوائح تضمن تطبيق نظام فعال للشراء والتوزيع، ووضع إطار قانوني وتنظيمي يمكّن مقدمي الرعاية الصحية، في القطاعين العام والخاص، من الحصول على هذه الأدوية ووصفها وصرفها. أي لوائح تعرقل بصورة تعسفية شراء هذه الأدوية وصرفها قد تؤدي إلى انتهاك الحق في الصحة؛
- تحتاج الدول إلى اعتماد وتنفيذ استراتيجية وخطة عمل للبدء في تنفيذ علاج الألم والرعاية التلطيفية. ويتعين أن تحدد مثل هذه الاستراتيجية وخطة العمل العقبات التي تحول دون تحسين الخدمات فضلا عن الخطوات اللازمة للقضاء عليها؛
- ينبغي للدول أن تقيس بانتظام التقدم المحرز في ضمان توافر وسهولة الوصول إلى أدوية تخفيف الآلام؛ و
- شرط الوصول المادي يعني أن هذه الأدوية ينبغي أن تكون "في المتناول المادي والآمن لجميع فئات السكان، خاصة الفئات الضعيفة أو المهمشة".[217] وتحتاج الدول إلى ضمان وجود عدد كاف من مقدمي الرعاية الصحية أو الصيدليات التي تخزن المورفين وتصرفه، وكذلك ضمان توفير عدد كاف من العاملين المدربين في الرعاية الصحية والمصرح لهم بوصف هذه الأدوية.
رغم أن الحق في الصحة لا يلزم الدول بتوفير الأدوية مجانا، فإن الإمكانية الاقتصادية للحصول عليها، تعني أنه يجب أن يتمكن الجميع من تحمل نفقاتها. وبكلمات اللجنة: "ينبغي سداد قيمة خدمات الرعاية الصحية... بناء على مبدأ الإنصاف، الذي يكفل القدرة للجميع، بما فيهم الفئات المحرومة اجتماعيا، على دفع تكلفة هذه الخدمات سواء أكانت مقدمة من القطاع الخاص أو من القطاع العام. ويقتضي الإنصاف عدم تحميل الأسر الفقيرة عبء مصروفات صحية لا تتناسب مع قدرتها المادية مقارنة بالأسر الأغنى منها".[218]
علاج الألم والحق في تجنب المعاملة القاسية أواللاإنسانية أو المهينة
الحق في عدم التعرض للتعذيب أو المعاملة أو العقوبة القاسية أو اللاإنسانية أو المهينة أو العقاب، هو حق أساسي من حقوق الإنسان المعترف به في العديد من الأدوات الدولية لضمان حقوق الإنسان.[219] وبصرف النظر عن حظر استخدام المعاملة القاسية أو اللاإنسانية أو المهينة، فإن هذا الحق يخلق أيضا التزاما إيجابيا على الدول بحماية الأشخاص الخاضعين لولايتها القضائية من مثل هذه المعاملة.[220]
فُسر هذا الالتزام على أنه يتضمن حماية الناس من الألم غير الضروري المتعلق بحالة صحية ما. وكما كتب مانفريد نواك، المقرر الخاص لمجلس حقوق الإنسان المعني بالتعذيب وغيره من ضروب المعاملة أو العقوبة القاسية أو اللاإنسانية أو المهينة آنذاك، في رسالة مشتركة مع المقرر الخاص للأمم المتحدة المعني بالحق في الصحة إلى الهيئة الدولية لمراقبة المخدرات في ديسمبر/كانون الأول 2008:
على الحكومات، أيضا، التزام باتخاذ التدابير اللازمة لحماية الناس الخاضعين لولايتها القضائية من المعاملة اللاإنسانية والمهينة. إن إخفاق الحكومات في اتخاذ تدابير معقولة لضمان الوصول إلى علاج الألم، ما يترك ملايين الناس يعانون دون داع من آلام حادة وغالبا لفترات طويلة، يثير تساؤلات عما إذا كانت قد أوفت على نحو كاف بهذا الالتزام.[221]
وفي تقرير رفعه إلى مجلس حقوق الإنسان، أعرب نواك في وقت لاحق عن رأيه بصفته خبيرا، أن "الحرمان من الناحية الفعلية من فرص الحصول على ما يخفف الآلام يشكل، إذا تسبب في حدوث آلام ومعاناة شديدة، معاملة أو عقوبة قاسية أو لا إنسانية أو مهينة".[222]
لكن ليس كل حالة يعاني فيها الشخص من آلام حادة ولا يستطيع الحصول على العلاج الملائم تشكل معاملة قاسية أو لا إنسانية أو مهينة، أو عقوبة. ففي تقرير رفعه في العام 2013 إلى مجلس حقوق الإنسان، حدد مقرر الأمم المتحدة المعني بالتعذيب خوان منديز أن هذه الحالة تتحقق فقط إذا توفرت الشروط التالية:
- تكون المعاناة شديدة ويتوفر فيها الحد الأدنى الذي يوجب منع التعذيب وغيره من ضروب المعاملة أو العقوبة القاسية أو اللاإنسانية أو المهينة؛
- تكون الدولة، أو ينبغي أن تكون، واعية لمستوى ومدى المعاناة؛
- يكون العلاج اللازم لإزالة المعاناة أو التخفيف منها متاحا، لكن لا يقدم بالشكل المناسب؛
- لا تقدم الدولة تبريرا مقنعا لعدم إتاحة، أو عدم الوصول إلى، علاج للألم. [223]
.Vالتوصيات الكاملة
ثمة حاجة ملحة لتقديم الرعاية التلطيفية في المغرب، في المستشفيات الكبرى وكذلك داخل المجتمعات المحلية، لمنع معاناة آلاف من الناس في جميع أنحاء البلاد التي لا داع لها. بما أن حكومة المغرب موقعة على مختلف المعاهدات الدولية لحقوق الإنسان واتفاقيات المخدرات للامم المتحدة، عليها الالتزام بحصول مواطنيها على الرعاية التلطيفية وأدوية الرعاية التلطيفية الأساسية بنفقات يمكن تحملها.
خطت الحكومة المغربية خطوات كبيرة في سبيل إزالة الحواجز التي تحول دون تطوير الرعاية التلطيفية. وعليه فهي في وضع جيد للشروع في تطبيق كل من المخطط الوطني والاستراتيجية القطاعية، لتوفير الرعاية التلطيفية في جميع مستويات نظام الرعاية الصحية. سيوفر ذلك فوائد هائلة لعشرات آلاف المغاربة سنويا. وتعتقد هيومن رايتس ووتش أن القيام بالخطوات التالية ضروري لهذا الغرض:
- إنشاء مراكز عامة للرعاية التلطيفية في جميع المستشفيات الجامعية الخمس. ينبغي أن تضم هذه الوحدات فرقا متعددة التخصصات، بما في ذلك الأطباء، الممرضات والممرضين، وعلماء النفس المدربين جميعا على الرعاية التلطيفية. هذه الخطوة ذات أهمية محورية لأنها ستسمح للمغرب بالمضي قدما في 3 مجالات مهمة:
- الحاجة إلى تقديم الرعاية التلطيفية لأصحاب الأمراض غير السرطانية؛
- بوسع الأطقم العاملة في هذه الخدمات أن تساعد في تعليم مكون الرعاية التلطيفية في المناهج الدراسية الطبية الجديدة في المغرب، والسماح بتطبيق نظام التناوب السريري في مجال الرعاية التلطيفية؛ و
- بوسع هذه المؤسسات التعليمية أن تساعد في تطوير وتنفيذ مشروعات بحثية في مجال الرعاية التلطيفية، يحتاج إليها المغرب بشدة، لتحديد معايير ونماذج الرعاية الملائمة له.
- إنشاء مراكز الرعاية التلطيفية في جميع مراكز الأورام الإقليمية ووحدة السرطان في مستشفى الأطفال في الرباط. على الحكومة ضمان أن جميع مراكز السرطان الإقليمية العاملة حاليا، فضلا عن تلك التي أفتتحت حديثا، تقدم خدمات الرعاية التلطيفية. يمكن استغلال هذه المراكز لتحقيق قدر أكبر من اللامركزية في مجال الرعاية التلطيفية. إن إنشاء وحدة للعناية التلطيفية في وحدة سرطان الأطفال في الرباط يمكن أن يشكل أساسا لتطوير الرعاية التلطيفية للأطفال وإضفاء الصبغة اللامركزية عليها بمرور الوقت.
- دمج علاج الألم وضمان توافر المسكنات الأفيونية عن طريق الفم في مرافق الرعاية الصحية الثانوية. على الحكومة التأكد من أن جميع المستشفيات المحلية والإقليمية والجهوية لديها موظفون مدربون تدريبا كافيا على تقييم ومعالجة الألم وأن المورفين الفموي متاح. كما ينبغي أن تؤمن صيدليات قريبة من هذه المستشفيات المورفين الفموي أو، بدلا من ذلك، ينبغي للصيدليات التابعة للمستشفيات أن تصرف المورفين لمرضى العيادات الخارجية.
ولتنفيذ هذه الخطوات، نقدم التوصيات المحددة التالية:
في مجال دمج الرعاية التلطيفية في هيكل نظام الرعاية الصحية
- تنفيذ تدابير الرعاية وعلاج الألم التلطيفية التي تم تحديدها في كل من المخطط الوطني والاستراتيجية
- القطاعية. على وزارة الصحة وضع معايير وجداول زمنية لتنفيذ تدابير الرعاية التلطيفية المنصوص عليها في كل من البرنامجين، وأن تحدد بوضوح الوكالات أو الفاعلين المسؤولين عن تنفيذها. ينبغي أن تحدد ميزانية واضحة لتنفيذ عنصر الرعاية التلطيفية في الاستراتيجية القطاعية. وعليها أن تفعل ذلك من خلال عملية شاملة تضم أصحاب المصلحة ذوي الصلة. وعلى وزارة الصحة أيضا استعراض التقدم المحرز بانتظام.
- وضع وتنفيذ نموذج لتقديم الرعاية التلطيفية في مرافق الرعاية الصحية الأولية والثانوية. ينبغي أن يشمل نموذجا للفرق المتنقلة والرعاية المنزلية التلطيفية.
- تطوير شبكات الرعاية التلطيفية. على الحكومة وضع نماذج وبروتوكولات للاتصال الفعال بين مختلف مقدمي الرعاية التلطيفية في مختلف مستويات نظام الرعاية الصحية. وينبغي أن يكون الغرض من ذلك السماح للمرضى بتلقي الرعاية التلطيفية في أقرب منشأة يمكن أن توفر مستوى مناسبا من الرعاية.
- إدخال الرعاية التلطيفية ضمن استراتيجية التعاون القطري المقبلة لمنظمة الصحة العالمية. إن هذه الخطوة تعود بالفوائد على المغرب من عمل منظمة الصحة العالمية، في الوقت الحالي، على تنفيذ قرار جمعية الصحة العالمية في مجال الرعاية التلطيفية.
- تنفيذ كل من خطة عمل الاستراتيجية العالمية لتوقي ومكافحة الأمراض غير السارية لمنظمة الصحة العالمية، وقرار جمعية الصحة العالمية في مجال الرعاية التلطيفية.
في مجال دمج الرعاية التلطيفية في تمويل الرعاية الصحية
- مراجعة تغطية نظام المساعدة للحصول على الأدوية الأساسية. ينبغي إصلاح تغطية هذا البرنامج لضمان ألا تشكل تكاليف الدواء عائقا لا مبرر له للحصول على الأدوية الأساسية للرعاية التلطيفية.
- تعويض المرضى ذوي الدخل المنخفض عن نفقات السفر. مع أن الحكومة تعمل لتحقيق اللامركزية في تقديم الرعاية التلطيفية، ينبغي أن تنشئ آلية لدعم المرضى الذين يضطرون للسفر إلى الحصول على الرعاية التلطيفية لضمان أن تكاليف السفر لا تشكل عبئا مفرطا عليهم. يقر الإجراء 68 من المخطط الوطني بعبء مصاريف السفر التي يتحملها المرضى ويدعو لـ "التغطية المالية للنقل الآمن من المستشفى إلى المنزل، ومن المنزل إلى المستشفى".[224]
- التوسع التدريجي في التأمين الصحي لغير المؤمن عليهم في المغرب. وفقا للدستور المغربي والتوصيات الصادرة عن منظمة الصحة العالمية والبنك الدولي، ينبغي على المغرب أن يتوسع تدريجيا في التأمين الصحي لضمان تغطية المناطق التي تفتقر في الوقت الحاضر التغطية.
في مجال التعليم
- توسيع مناهج المرحلة الجامعية الأولى تدريجيا لتشمل الرعاية التلطيفية لتشمل الجوانب السريرية. على وزارتيّ التعليم العالي والصحة أن تشتركا مع الجهات المعنية في وضع مخطط مفصل لعنصر الرعاية التلطيفية في منهج كلية الطب الجديد. ينبغي أيضا وضع وتنفيذ خطة للعمل الطبي السريري في مجال الرعاية التلطيفية، لطلاب كلية الطب في سنتيهم السادسة والسابعة.
- رعاية ورش تدريبية للتعليم المستمر في مجال الرعاية التلطيفية. رغم أن المناهج الدراسية الجديدة في المرحلة الجامعية الأولى، بشأن الرعاية التلطيفية، ستعدّ أطباء المستقبل لتقديم هذا النوع من الطبابة، من الضروري أن يستثمر المغرب في تدريب آلاف الأطباء العاملين الذين لم يستفيدوا من إصلاح المناهج الطبية. على وزارة الصحة أن ترعى حلقات دراسية في مجال التعليم المستمر للوصول إلى جمهور واسع من ممارسي العمل الطبي.
- تطوير برنامج إلزامي متوسط المستوى للتدريب السريري في مجال الرعاية التلطيفية. على وزارة التعليم العالي بالتعاون مع الجامعات الحكومية ذات الصلة وضع خطة تَداور في وحدات الرعاية التلطيفية لأطباء بعض برامج الدراسات العليا، بما في ذلك الأورام، الطب الباطني، التخدير، وأمراض الشيخوخة (عندما تضاف كتخصص طبي، كما ورد في الاستراتيجية القطاعية للصحة)، لضمان تدريبهم على العمل السريري في مجال الرعاية التلطيفية.
- الاعتراف بالرعاية التلطيفية كتخصص طبي. إن وجود أخصائيي الرعاية التلطيفية ضروري لتوفير مجموعة كاملة من علاجات الرعاية التلطيفية في مرافق الرعاية من الثالثية، وتنسيق خدمات الرعاية التلطيفية داخل المناطق، وتدريب أطباء آخرين على تقديم علاجات الرعاية التلطيفية الأساسية. على الحكومة المغربية أن تعترف بالرعاية التلطيفية كتخصص طبي، وعلى وزارة التعليم العالي، بالتعاون مع الجامعات الحكومية ذات الصلة، الشروع في وضع المناهج الدراسية لهذا التخصص.
- تطوير خطة لدمج الرعاية التلطيفية في النظام التعليمي لعامل الرعاية الصحية. على وزارة التعليم العالي عقد اجتماع شامل لأصحاب المصلحة المعنيين لتطوير خطة عمل لإدخال دروس الرعاية التلطيفية، تدريجيا، في المناهج الدراسية لبرامج التمريض، علم النفس، والعمل الاجتماعي.
في مجال توفر الأدوية
- وضع وتنفيذ برنامج لمواجهة سوء فهم المسكنات الأفيونية والخوف منها، ومنح عدد أكبر من الأطباء امتياز كتابة الوصفات الطبية. على الحكومة أن تكافح بشكل فاعل "رهاب المورفين" من خلال تطوير دورات تدريبية في استخدام المسكنات الأفيونية وبرامج التوعية لضمان أن يكون لدى الأطباء في مرافق الرعاية الصحية الثانوية دفاتر للوصفات الطبية الخاصة بالمواد الأفيونية.
- تبسيط إجراءات حصول الأطباء العاملين في القطاع الخاص على امتياز كتابة الوصفة الطبية. إن حصول الأطباء في المستشفيات الخاصة على امتياز كتابة وصفة طبية للمسكنات الأفيونية أكثر صعوبة من مثيله في المستشفيات العامة. على وزارة الصحة تعديل هذه الإجراءات لضمان ألا يرتدع الأطباء العاملون في القطاع الخاص من الحصول على دفاتر وصفات طبية.
- تعديل قانون المواد الخاضعة للرقابة واللوائح ذات الصلة، لضمان عدم تصنيف المسكنات الأفيونية وغيرها من الأدوية كسموم.
- ضمان توافر المسكنات الأفيونية خارج المدن الكبرى. على الحكومة أن تضمن أن كل منطقة في المغرب لديها صيدليات توفر المسكنات الأفيونية. وفي المناطق التي لا يتوفر فيها ذلك، على صيدليات المستشفيات أن توفر هذه الأدوية لمرضى العيادات الخارجية.
- إدراج جميع الأدوية المخففة للآلام، من كل فئات أدوية علاج آلام الأعصاب التي أوصى بها فريق الاهتمام الخاص بآلام الأعصاب، التابع للرابطة الدولية لدراسة الألم، في قوائم الأدوية الأساسية في المغرب ونظام المساعدة والتأمين الإجباري.
- توسيع التنوع في المسكنات الأفيونية المتاحة والمصرح باستخدامها في الرعاية التلطيفية. على الحكومة أن تضمن توافر بدائل أقراص المورفين للمرضى، مثل المورفين السائل، الميثادون، والأوكسيكودون.
- البدء في استخدام النظام الإلكتروني لاستيراد وتصدير الأدوية الخاضعة للمراقبة الذي أطلقته الهيئة الدولية لمراقبة المخدرات في مارس/آذار 2015.[225] أبلغت وزارة الصحة المغربية هيومن رايتس ووتش أن استخدام هذا النظام يتطلب تغييرات في الإجراءات التنظيمية والإدارية، لكنها تخطط لتنفيذ الإصلاحات الضرورية.[226]
شكر وتقدير
أجرى عمليات البحث لهذا التقرير كل من: ماثيو سيمون من كلية الحقوق بجامعة نيويورك، زميل القانون في قسم الصحة وحقوق الإنسان في هيومن رايتس ووتش؛ جوزيف آمون، مدير قسم الصحة وحقوق الإنسان في هيومن رايتس ووتش؛ ديدريك لوهمان، المدير المشارك في قسم الصحة وحقوق الإنسان في هيومن رايتس ووتش؛ ولورا توماس، مستشارة قسم الصحة وحقوق الإنسان في هيومن رايتس ووتش. وكتب ماثيو سيمون هذا التقرير. قدم إبراهيم الأنصاري، الباحث المساعد في قسم الشرق الأوسط في هيومن رايتس ووتش، مساعدة لا تقدر بثمن في البحث والترجمة. راجع التقرير كل من: ديدريك لوهمان، المدير المشارك في قسم الصحة وحقوق الإنسان؛ جوزيف آمون مدير قسم حقوق الإنسان والصحة؛ وآيلنج ريدي، المستشارة القانونية في هيومن رايتس ووتش؛ وإريك غولدستين نائب المدير التنفيذي لقسم الشرق الأوسط وشمال أفريقيا في هيومن رايتس ووتش؛ ودانييل هاس المحررة الرئيسية في قسم البرامج.
قدم مساعدة لا تقدر بثمن كل من: جنيفر بيير، المنسقة الرئيسية في قسم الصحة وحقوق الإنسان والصحة؛ وثيرنو أدنهوف، وجيف إيمون، وستيفاني مارتينيز، المتدربون في قسم الصحة وحقوق الإنسان في هيومن رايتس ووتش. أجرى الترجمة إلى الفرنسية إرفيه كوتورييه. ساعد في الإنتاج كل من: غريس تشوي وكاثي ميلز وجيسي غراهام وجيني كاثيرل وفيتزروي هوبكنز وخوسيه مارتينيز.
نعرب عن امتناننا العميق للكثير من مرضى الرعاية التلطيفية في المغرب؛ فرغم أنهم يعانون من أمراض خطيرة، وافقوا على إجراء مقابلات من أجل هذا التقرير. بدونهم ودون أقاربهم، لم يكن هذا التقرير ليرى النور. نحن ملتزمون بالاستعانة بهذا التقرير لنحاول أن نضمن أن أشخاصا آخرين يواجهون أمراضا تهدد حياتهم، ويعانون من آلام وغيرها من الأعراض المرتبطة بهذه الأمراض، لا يقاسون هم أيضا المعاناة التي مر بها الكثير من هؤلاء المرضى.
نحن أيضا مدينون بشدة للكثير من أنصار الرعاية التلطيفية من الأطباء والممرضين والصيادلة والأخصائيين الاجتماعيين والمتطوعين، في المغرب وأماكن أخرى، ممن ساعدونا في إجراء بحثنا، واستخلاص النتائج التي توصلنا إليها، وكتابة هذا التقرير. التزامهم بخدمة الناس في أشد حالاتهم ضعف هو مدعاة للتواضع والإلهام.
ونحن ممتنون بشكل خاص للمساعدة التي قدمها الدكتور المعطي نجمي الرئيس السابق لقسم التخدير بالمعهد الوطني للأنكولوجيا، مؤسس الجمعية المغربية لدراسة الألم والعلاجات التلطيفية، أحد رواد الجهود الرامية إلى تحقيق الرعاية التلطيفية في المغرب، الذي أدت جهوده في المرافعة في هذا المجال والعمل الطبي السريري الذي قام به إلى تحسين حياة آلاف المغاربة.