Résumé
À cause de la douleur, je ne pouvais pas dormir. Je ne pouvais pas parler à mes amis. J'avais envie de m'écraser la tête contre le mur et de la secouer….J’étais littéralement déchiré par la douleur.
—Adil Akram, 29 ans, qui a lutté pendant des années contre un cancer à la jambe. Rabat, 1er octobre 2014
En 2013, Zayan Ebrahim (pseudonyme) était à la fois étudiant à l'Université et cuisinier dans un restaurant, dans une ville située à environ 250 kilomètres de Rabat, la capitale du Maroc, quand il a commencé à ressentir des douleurs. Après que deux médecins locaux eurent fait une erreur de diagnostic et l'eurent soigné pour des hémorrhoïdes, la douleur est devenue si intense que, selon ses propres termes, cela a commencé à le rendre « fou ». « Je ne dors pas », a-t-il dit. « Même quand je suis très fatigué, je ne dors qu'une heure [à la fois]. Et puis je me réveille à cause de la douleur. »
Sur le conseil d'un pharmacien local, il s'est rendu à Rabat à la recherche d'autres avis médicaux. Là, un médecin a découvert qu'il était atteint d'un cancer du colon. Zayan a alors commencé à suivre un traitement à l'Institut national d'oncologie, où il a également été recommandé auprès du service de soins palliatifs pour la gestion de ses douleurs. Là, celles-ci ont été enfin évaluées et traitées de manière appropriée.
Mais les mois de souffrance précédents avaient eu un fort impact sur Zayan. Sa santé s'était détériorée et il avait perdu près de 30 kilos avant de recevoir le traitement adéquat. En racontant son histoire à Human Rights Watch, Zayan a fondu en larmes à plusieurs reprises et a parfois manifesté de la colère en évoquant comment le système de santé l'avait déçu.
Bien que le service de soins palliatifs à Rabat soit finalement en mesure de contenir ses douleurs, les défis auxquels Zayan fait face n'ont pas disparu pour autant. Du fait que ni son traitement anti-cancéreux ni les soins palliatifs ne sont disponibles dans sa ville d'origine, il a dû se déraciner et s'installer dans l'appartement d'un ami qui vit à Rabat.
Chaque année, plus de 150 000 Marocains sont frappés de maladies chroniques à un stade avancé—et souvent incurables—telles que le cancer; les maladies cardiaques, pulmonaires ou rénales; les formes de démence; et le sida. Plus de 62 000 Marocains, dont 6 000 enfants, atteints de ces maladies vont souffrir de symptômes débilitants tels que la douleur, l'insuffisance respiratoire et la dépression.
Ces symptômes peuvent souvent être traités de manière satisfaisante grâce aux soins palliatifs, un service de santé qui consiste à les atténuer et à faire en sorte que les personnes atteintes de maladies incurables, ainsi que leurs proches, puissent jouir de la meilleure qualité de vie possible pendant le cours de leur maladie et jusqu'à leurs derniers moments.
Assurer la disponibilité des soins palliatifs est devenu une priorité de plus en plus pressante en matière de santé à l'échelle mondiale ces dernières années. Alors que les populations vieillissent et que la prévalence des maladies chroniques s'accroît dans la plupart des pays à revenus moyens ou bas, les besoins en termes de soins palliatifs ont augmenté de manière spectaculaire. L'Organisation mondiale de la santé (OMS) estime que chaque année, plus de 40 millions de personnes ont besoin de soins palliatifs en fin de vie.
Le Maroc ne fait pas exception. Les maladies non transmissibles comme le cancer, l'insuffisance cardiaque, le diabète et les affections respiratoires représentent 75 % des décès annuels dont le nombre est estimé à 206 000. Et le fardeau constitué par les maladies incurables est susceptible de s'alourdir. Le pourcentage des personnes âgées de plus de 65 ans, segment de la population le plus affecté par ces maladies, devrait presque doubler au cours des 15 prochaines années. Lors de la même période, l'incidence du cancer devrait presque tripler.
Ce rapport identifie les défis auxquels sont confrontées les personnes atteintes de maladies incurables au Maroc pour avoir accès aux soins palliatifs, avec un accent particulier sur l'accès au traitement de la douleur. Il est basé sur des recherches effectuées par Human Rights Watch au Maroc de septembre 2014 à janvier 2015, notamment des entretiens avec 85 personnes, dont des prestataires de services de santé, des responsables gouvernementaux et des malades et des membres de leurs familles, dans cinq régions du pays. Nous avons également étudié la législation en vigueur, les pratiques en matière d'assurance, les listes de médicaments et d'autres documents pertinents.
Nos recherches ont permis de constater que le gouvernement du Maroc avait pris plusieurs mesures positives ces dernières années afin de développer les services de soins palliatifs et d'améliorer l'accès aux analgésiques. Ainsi, le gouvernement a émis deux directives politiques en matière de santé nationale qui, ensemble, exposent une vision pour le développement des soins palliatifs; réformé le programme des études de médecine de premier cycle pour y inclure un module sur la douleur et les soins palliatifs; et levé un important obstacle règlementaire à l'accès aux analgésiques opioïdes—sédatifs puissants qui sont indispensables à la gestion de la douleur.
Cependant, la disponibilité des soins palliatifs au Maroc est très limitée. À présent, seuls deux hôpitaux publics dans le pays—tous deux de niveau tertiaire et spécialisés dans l'oncologie—disposent d'unités de soins palliatifs. En conséquence, les malades du cancer ont bien un accès aux soins palliatifs, mais ils doivent souvent parcourir de longues distances pour les recevoir, ce qui constitue pour eux une lourde contrainte qui souvent devient insurmontable au fur et à mesure que leur maladie progresse et approche de sa phase finale.
Aucune unité de soins palliatifs n'est disponible pour les personnes souffrant d'affections non cancéreuses, alors que l'OMS et l'Alliance mondiale pour les hospices et les soins palliatifs estiment que plus de 70 % des adultes ayant besoin de soins palliatifs dans la région définie par l'OMS comme la Méditerranée orientale, sont atteints de maladies chroniques autres que le cancer. En d'autres termes, chaque année environ 40 000 adultes au Maroc ont besoin de soins palliatifs pour des affections autres que le cancer.
Human Rights Watch n'a pas été en mesure d'identifier de services de soins palliatifs aux niveaux inférieurs du système de santé, tels que les hôpitaux régionaux, provinciaux et locaux, alors même que ces établissements de santé sont situés au plus près des lieux de résidence des personnes qui ont besoin de ces soins.
Bien que certains fournisseurs de soins médicaux, notamment les hôpitaux de niveau tertiaire, aient intégré des prestations de soins palliatifs dans leur pratique générale, Human Rights Watch estime qu'il s'agit là d'une exception, car la plupart des établissements ne disposent pas d'un personnel formé à la pratique des soins palliatifs ou n'ont pas accès à des analgésiques essentiels tels que la morphine.
En outre, malgré l'utilisation croissante d'analgésiques opiacés au Maroc, les données du gouvernement laissent penser que d'importantes lacunes subsistent dans le traitement de la douleur modérée à intense. La quantité d'opioïdes utilisée au Maroc suffit à soulager les douleurs de seulement un malade du cancer ou du sida sur cinq, sans même prendre en considération les besoins en opioïdes de personnes atteintes d'affections comme les maladies cardiaques et pulmonaires ou le diabète. La conséquence est que des dizaines de milliers de Marocains atteints de maladies incurables passent les dernières semaines ou mois de leur vie dans de grandes souffrances qui pourraient leur être épargnées.
En dépit des grandes souffrances qu'il a endurées à cause de douleurs non traitées, Zayan est l'un des Marocains privilégiés qui ont finalement pu avoir accès aux soins palliatifs, quoique avec retard et loin de son domicile.
***
L'OMS considère les soins palliatifs comme un service médical essentiel et a exhorté les pays à s'assurer que ces soins soient intégrés à tous les niveaux de leur système de santé. Il a recommandé que les pays mettent au point et appliquent des politiques de santé et de financement des soins médicaux qui fassent la promotion des soins palliatifs, assurent une formation adéquate des professionnels de la santé, rendent disponibles les principaux médicaments utilisés en soins palliatifs, y compris les analgésiques opioïdes, et encouragent la recherche pour évaluer les besoins et identifier les normes de référence et les modèles de soins. Les soins palliatifs ne nécessitant pas d'équipements ou de médicaments onéreux, ils peuvent en général être prodigués pour un coût relativement bas. Une résolution de l'Assemblée mondiale de la santé (AMS) sur les soins palliatifs, adoptée à l'unanimité le 23 mai 2014, reflète fidèlement ces recommandations.
Le Maroc a pris d'importantes mesures dans chacun des quatre domaines identifiés par l'OMS et l'AMS comme fondamentaux pour le développement des soins palliatifs. Cependant, nos recherches démontrent que beaucoup reste à faire.
Politique : Le gouvernement a inclus des objectifs spécifiques en matière de soins palliatifs dans la Stratégie sectorielle de santé (SSS) 2012-2016, la stratégie nationale du Maroc en matière de santé, ainsi que dans son Plan national de prévention et de contrôle du cancer (PNPCC) 2010-2019. Ces deux documents appellent à la création de réseaux de soins palliatifs; au développement de consultations externes en soins palliatifs; et à l'institutionnalisation des traitements de la douleur à tous les niveaux du système de santé—trois points parfaitement conformes aux recommandations de l'OMS et de l'AMS.
Cependant, aucune de ces stratégies ne semble destinée au succès. Elles n'établissent pas de calendrier spécifique et n'identifient pas clairement quels organismes ont la responsabilité de mettre en œuvre ces mesures. Et il ne semble pas que le gouvernement dispose d'un procédé clair pour superviser les progrès dans leur application. Alors que le PNPCC divise ses objectifs globaux en points d'action spécifiques, la SSS ne contient que des mesures générales. La SSS ne comporte pas de budget; et les soins palliatifs ne représentent que 1 % du budget total du PNPCC.
Compte tenu de ce qui précède, il n'est peut-être pas surprenant que l'analyse effectuée par Human Rights Watch des efforts de mise en œuvre ait permis de constater que les progrès avaient été inégaux et limités dans de nombreuses régions. Les principales constatations sont les suivantes:
- Peu de progrès ont été accomplis jusqu'à présent dans la création du réseau décentralisé de soins palliatifs que le PNPCC envisage. Même si un centre de soins palliatifs a été créé à Casablanca, aucun n'a été créé ailleurs dans le pays (en dépit des projets contenus dans le PNPCC de commencer à créer de tels centres à Fès et à Marrakech en 2011 et 2012, respectivement);
- Les analgésiques opiacés restent dans une large mesure indisponibles en dehors des établissements de santé de niveau tertiaire. La loi sur les substances contrôlées a été amendée afin d'allonger la durée maximale des ordonnances comportant des analgésiques opioïdes, mais peu de mesures ont été prises pour effacer les craintes et les préjugés des médecins et des pharmaciens au sujet de ces médicaments ou pour accroître le nombre des médecins dotés de privilèges de prescription; et
- Les progrès vers la décentralisation du traitement de la douleur ont été d'ampleur limitée. Nos recherches montrent que les comités chargés de la gestion de la douleur dans les hôpitaux régionaux et provinciaux n'ont pas encore été mis sur pied ou ne fonctionnent pas efficacement.
Assurance : Depuis 2005, le gouvernement a institué deux réformes importantes de l'assurance maladie: un programme obligatoire d'assurance maladie (L'Assurance maladie obligatoire ou AMO) pour les salariés des secteurs public et privé; et un système public d'assurance (le Régime d’assistance médicale ou RAMED) pour les pauvres. Ces programmes d'assurance couvrent près de 50 % des Marocains. Les deux systèmes couvrent la fourniture de soins palliatifs et une série assez complète de médicaments essentiels utilisés en soins palliatifs. Toutefois, en pratique, cette couverture n'est pas efficace car très peu de prestataires de services de santé offrent des soins palliatifs et le RAMED ne couvre pas les médicaments pour les malades en soins ambulatoires.
Éducation : En septembre 2015, les facultés de médecine du Maroc vont commencer l'enseignement d'un segment obligatoire de 20 heures sur les soins palliatifs pour les étudiants de 5ème année de médecine, ce qui constitue un important pas en avant pour faire en sorte que tous les médecins aient au moins des connaissances et des compétences de base en matière de soins palliatifs. Cependant, les programmes d'enseignement médical continu et les possibilités de suivre une formation intermédiaire ou avancée en soins palliatifs demeurent limités et ne satisfont qu'une fraction des besoins.
Disponibilité des médicaments: En 2013, le Maroc a modifié sa loi sur les substances contrôlées pour allonger, de 7 à 28 jours, la période qu'une ordonnance pour des analgésiques opioïdes peut couvrir, levant ainsi un important obstacle à la disponibilité de ces médicaments. La limite précédente de sept jours obligeait les malades dont l'état nécessitait des analgésiques opiacés ou leurs proches à se déplacer chaque semaine pour se rendre chez leur médecin et obtenir une nouvelle ordonnance, puis se procurer les médicaments.
Notre analyse des règlementations marocaines en matière de médicaments montre que même si elles sont plus restrictives que ne le réclament les conventions des Nations Unies sur les médicaments et représentent un travail supplémentaire pour les médecins, les pharmaciens et les administrations hospitalières, leurs exigences ne paraissent pas excessivement lourdes.
Toutefois, l'utilisation d'analgésiques opioïdes reste très limitée. Peu de pharmacies et d'hôpitaux stockent de la morphine absorbable par voie buccale et seulement une petite fraction des médecins sont habilités à prescrire des opioïdes. Le gouvernement lui-même a identifié la crainte excessive manifestée par certains médecins vis-à-vis des risques associés aux analgésiques opiacés—connue sous le nom d'opiophobie ou de morphinophobie—comme étant un important obstacle à des prescriptions adéquates. En effet, nous avons constaté que beaucoup des médecins et pharmaciens que nous avons interrogés avaient des idées fausses au sujet des analgésiques opioïdes. Fait préoccupant, la loi marocaine sur les substances règlementées paraît elle-même stigmatiser ces médicaments en les étiquetant comme «vénéneux» —désignation périmée utilisée dans de nombreux pays francophones.
***
Afin de remplir leurs obligations aux termes du droit international dans le domaine des droits humains, les gouvernements devraient lever les obstacles inutiles auxquels se heurtent les malades qui ont besoin d'un accès aux soins palliatifs. Le Pacte international relatif aux droits économiques, sociaux et culturels, auquel le Maroc est un État partie, exige du gouvernement qu'il agisse sans retard pour s'assurer que les Marocains aient accès aux soins palliatifs et aux médicaments sédatifs de la douleur.
Le Maroc a clairement identifié les soins palliatifs comme étant une importante question de santé publique. Il a déjà éliminé un certain nombre d'obstacles qui se dressaient devant la fourniture de ce service de santé et a pris des initiatives pour accroître sa disponibilité, en particulier au niveau tertiaire. En conséquence, il est bien placé pour s'attaquer à la tâche importante consistant à assurer que les soins palliatifs soient à la portée de tous les Marocains qui en ont besoin.
Mais cela exigera que le gouvernement lève les obstacles restants à la fourniture de soins palliatifs, et qu'il accroisse sensiblement ses efforts pour assurer que les soins palliatifs deviennent disponibles à tous les échelons du système de santé publique. Ce faisant, le Maroc a la possibilité de jouer un rôle de pointe en Afrique francophone, région où les soins palliatifs sont extrêmement limités.
Principales recommandations
Au gouvernement du Maroc
- Créer des unités de soins palliatifs généraux dans chacun des cinq centres hospitaliers universitaires. Ceci constitue une mesure essentielle dans les efforts du Maroc pour intégrer les soins palliatifs à son système de santé. Non seulement ces hôpitaux accueillent toutes sortes de malades atteints d'affections chroniques, mais ils jouent également un rôle essentiel dans la formation académique et clinique des prestataires de services de santé et dans la recherche, ce qui correspond à trois besoins urgents identifiés dans ce rapport.
- Créer des unités de soins palliatifs dans tous les centres oncologiques régionaux et à l'hôpital d'oncologie pédiatrique de Rabat. S'assurer que tous les centres oncologiques régionaux actuellement opérationnels, ainsi que ceux qui viennent de s'ouvrir, disposent d'unités de soins palliatifs. Ces centres peuvent ensuite servir de base pour une plus grande décentralisation des soins palliatifs. Une unité de soins palliatifs au sein de l'unité d'oncologie pédiatrique de Rabat pourrait constituer une base de développement des soins palliatifs pédiatriques et permettre de les décentraliser par la suite.
- Intégrer le traitement de la douleur et assurer la disponibilité des analgésiques opiacés administrés par voie buccale dans les établissements de soins secondaires. S'assurer que tous les hôpitaux locaux, provinciaux et régionaux disposent de personnels adéquatement formés à l'évaluation et à la gestion de la douleur, et que la morphine absorbable par voie buccale soit disponible. S'assurer que se trouvent à proximité de ces hôpitaux des pharmacies qui stockent de la morphine à prendre par voie buccale ou, alternativement, que les pharmacies des hôpitaux en dispensent aux malades en consultation ambulatoire.
- Lever les obstacles structurels restants à l'accès aux soins palliatifs. En particulier, développer un programme de formation médicale continue à l'intention des prestataires actifs de services de santé; s'assurer que les assurances maladie couvrent les médicaments prescrits aux malades en consultation ambulatoire qui ont besoin de soins palliatifs; lutter contre les idées fausses et les peurs concernant les analgésiques opioïdes; et accroître le nombre de médecins dotés de privilèges de prescription.
Méthodologie
Ce rapport est basé sur une évaluation effectuée entre septembre 2014 et mars 2015, incluant des visites au Maroc en septembre 2014 et janvier 2015. Des enquêtes de terrain ont été effectuées principalement à Casablanca et à Rabat. Des recherches complémentaires ont été effectuées dans des capitales régionales et dans des villes de moindre taille dans quatre régions du nord-ouest du Maroc. Nous avons également effectué une recherche documentaire approfondie sur la disponibilité des soins palliatifs dans diverses autres régions du pays.
Pendant une période totale de cinq semaines au Maroc, trois chercheurs de Human Rights Watch ont réalisé 85 entretiens avec une grande diversité d'intéressés, dont 24 personnes atteintes de cancer ou leurs proches; 35 prestataires de services de santé, dont des oncologues, des anesthésistes et des médecins fournisseurs de soins palliatifs; 17 pharmaciens privés; ainsi que des représentants de l'OMS; du ministère de la Santé; de la fondation Lalla Salma; de Laprophan, une compagnie pharmaceutique; d'associations pharmaceutiques nationales; et de l'Ordre national des médecins.
Les entretiens avec des malades et leurs proches ont été réalisés dans divers hôpitaux. Ils ont eu lieu en privé lorsque c'était possible. Ils étaient à demi structurés et couvraient un champ de questions relatives aux soins palliatifs et au traitement de la douleur. Avant chaque entretien, nous avons informé les personnes sur le but poursuivi, sur le genre de sujet qui serait abordé, et nous leur avons demandé si elles acceptaient de participer. Nous leur avons précisé qu'elles pouvaient mettre fin à l'entretien à tout moment ou refuser de répondre à certaines questions particulières, sans aucune conséquence.
Aucun encouragement matériel n'a été offert ou fourni aux personnes interrogées. Nous avons modifié les identités de tous les malades, de leurs proches et des prestataires de services de santé que nous avons interrogés pour les besoins de ce rapport afin de protéger leur vie privée, sauf dans les cas où ils acceptaient explicitement que leur véritable nom soit utilisé.
La plupart des entretiens ont été réalisés en français ou en arabe, avec l'aide d'un interprète. Certains entretiens ont été effectués en anglais.
Entre octobre 2014 et janvier 2015, Human Rights Watch a cherché à plusieurs reprises à obtenir l'autorisation auprès de responsables du ministère marocain de la Santé de réaliser des entretiens avec des fonctionnaires de ce ministère, ainsi qu'avec des prestataires de services de santé, des administrateurs d'hôpitaux et des malades dans les établissements publics de santé. Bien que le ministère de la Santé eut tout d'abord indiqué qu'il nous donnerait une autorisation écrite de réaliser des entretiens dans des hôpitaux publics, à la date de juin 2015, cette autorisation n'a toujours pas été reçue. En conséquence, nous n'avons pas été en mesure d'interroger tous les personnels dont nous cherchions à recueillir les points de vue.
En avril 2015, Human Rights Watch a présenté un mémorandum écrit contenant des constatations préliminaires au ministère de la Santé, accompagné d'une liste de questions particulières.
En juin 2015, Human Rights Watch a reçu une réponse du Dr. Abdelali Belghiti Alaoui, secrétaire général du ministère de la Santé. Cette communication répondait à un certain nombre de nos questions et soulevait des objections à certaines de nos constatations préliminaires et recommandations. La réponse du ministère mettait l'accent sur les progrès accomplis jusqu'ici par le Maroc en vue d'améliorer l'accès aux soins palliatifs et exprimait sa détermination à persévérer dans cette voie. Nous avons incorporé la réponse du ministère dans les sections pertinentes du rapport.
Ce rapport s'appuie sur de précédentes recherches effectuées par Human Rights Watch sur l'accès aux soins palliatifs au Maroc, publiées dans un rapport de 2011, intitulé «The Global State of Pain Treatment: Access to Palliative Care as a Human Right» («La situation dans le monde en matière de traitement de la douleur: L'accès aux soins palliatifs considéré comme un droit humain»).
Tous les documents cités dans le rapport sont soit disponibles dans le public, soit archivés par Human Rights Watch.
I. Contexte
L'importance des soins palliatifs et du soulagement de la douleur
Avec l'allongement de l'espérance de vie constaté dans le monde, la prévalence des maladies non transmissibles (MNT) et des affections chroniques augmente rapidement.[1] Les MNT, comme le cancer, les maladies cardiaques et respiratoires et le diabète, sont de loin la principale cause de mortalité dans le monde, étant responsables de 63,5 % de la totalité des décès.[2] Ces maladies, ainsi que d'autres affections chroniques, s'accompagnent souvent de douleurs et d'autres symptômes pénibles, tels que des difficultés respiratoires, des nausées, de l'anxiété et de la dépression (cf. tableau 1).
|
Tableau 1: Prévalence des symptômes de maladies chroniques[3] |
||||||||||
|
Symptôme |
Cancer |
MPOC* |
ICC* |
Maladie rénale |
Démence |
Sida |
Parkinson |
Maladie neuromotrice |
SP* |
|
|
Douleurs |
30-94% |
21-77% |
14-78% |
11-83% |
14-63% |
30-98% |
42-85% |
52-76% |
68% |
|
|
Dyspnée |
16-77% |
56-98% |
18-88% |
11-82% |
12-52% |
43-62% |
--** |
81-88% |
26% |
|
|
Nausées |
2-78% |
4% |
2-48% |
8-52% |
8% |
41-57% |
-- |
-- |
26% |
|
|
Fatigue |
23-100% |
32-96% |
42-82% |
13-100% |
22% |
43-95% |
42% |
-- |
80% |
|
|
Confusion |
2-68% |
14-33% |
15-48% |
35-70% |
-- |
-- |
24% |
24% |
-- |
|
|
Constipation |
4-64% |
12-44% |
12-42% |
8-65% |
40% |
19-35% |
24% |
52-56% |
46% |
|
|
Diarrhées |
1-25% |
-- |
12% |
8-36% |
-- |
29-53% |
-- |
-- |
-- |
|
|
Dépression |
4-80% |
17-77% |
6-59% |
2-61% |
46% |
17-82% |
15-50% |
23% |
15% |
|
|
Anxiété |
3-74% |
23-53% |
2-49% |
7-52% |
8-72% |
13-76% |
5-62% |
19% |
24% |
|
*MPOC: Maladie pulmonaire obstructive chronique; ICC: Insuffisance cardiaque chronique; SP: Sclérose en plaques.
**Indique qu'aucune donnée n'est disponible pour ce symptôme spécifique.
Rouge: Indique une moyenne des données disponibles les plus basses et les plus hautes sur la prévalence d'un symptôme spécifique de 50 % ou plus.
Juane: Indique une moyenne des données disponibles les plus basses et les plus hautes sur la prévalence d'un symptôme spécifique de 25 % ou plus.
Les soins palliatifs visent à améliorer la qualité de vie de personnes, qu’il s'agisse d'adultes ou d'enfants, atteintes d'affections incurables ou de maladies en phase avancée. Leur objectif n'est pas de guérir le malade ou de prolonger sa vie, mais plutôt d'atténuer sa douleur et ses autres problèmes physiques et psychosociaux. Selon les mots souvent cités de Cicely Saunders, fondatrice du premier hospice moderne qui a consacré sa vie à plaider en faveur des soins palliatifs: ces soins consistent à « ajouter de la vie aux jours, pas à ajouter des jours à la vie. » Bien que des traitements curatifs puissent parfois être disponibles, les soins palliatifs visent à réduire la peine et les effets causés par ces symptômes physiques, indépendamment du fait que leur cause puisse être guérie ou non.
L'Organisation mondiale de la santé (OMS) reconnaît les soins palliatifs comme une partie intégrante des soins médicaux qui devrait être disponible à toute personne qui en a besoin.[4] Bien que les soins palliatifs soient souvent associés aux cancéreux, un éventail bien plus large de malades peuvent en bénéficier, notamment les personnes souffrant d'affections neurologiques à un stade avancé et de maladies cardiaques, pulmonaires, hépatiques ou rénales.[5] En effet, l'OMS et l'Alliance mondiale pour les soins palliatifs (AMSP) estiment que plus de 65 % des adultes qui ont besoin de soins palliatifs sont atteints de maladies chroniques autres que le cancer.[6]
Un important aspect des soins palliatifs consiste à traiter les douleurs chroniques aigües. Les douleurs persistantes ont un profond impact sur la qualité de la vie et peuvent avoir des conséquences physiques, psychologiques et sociales. Elles peuvent entraîner une réduction de la mobilité et une perte consécutive de puissance musculaire; compromettre le système immunitaire; et affecter la capacité d'une personne à se nourrir, à se concentrer, à dormir ou à interagir avec autrui.[7] Les effets physiques des douleurs chroniques et la tension psychologique qu'elles causent peuvent même influencer l'évolution de la maladie: comme le relève l'OMS dans ses directives en vue de lutter contre le cancer, « la douleur peut tuer. »[8] Les conséquences sociales de la douleur chronique comprennent l'incapacité de travailler; de s'occuper de soi-même, de ses enfants ou d'autres membres de sa famille; de participer à des activités sociales; et d'aborder sereinement la fin de vie.[9]
Selon l'OMS, « La plupart, sinon toutes, les douleurs causées par le cancer pourraient être soulagées si nous appliquions les connaissances médicales et les traitements existants » (accent mis dans le texte original).[10] Le médicament de base pour le traitement de la douleur modérée à intense est la morphine, un opioïde bon marché qui est extrait d'une plante, le pavot à opium. La morphine est un médicament contrôlé, ce qui veut dire que sa fabrication et sa distribution sont strictement règlementées aux niveaux international et national.
Les experts médicaux reconnaissent l'importance des sédatifs de la douleur opioïdes depuis des décennies. La Convention unique sur les stupéfiants de 1961, traité international qui régit l'utilisation de stupéfiants, reconnaît explicitement que « l'usage médical des stupéfiants demeure indispensable pour soulager la douleur »[11] et l'OMS a reconnu que les opioïdes puissants, tels que la morphine, sont « absolument nécessaires.»[12]
Tandis que la douleur est souvent l'un des principaux symptômes chez les personnes atteintes de maladies incurables, les soins palliatifs ont une fonction plus large que le simple soulagement de la douleur physique. Par exemple, de nombreuses personnes souffrant d'une maladie chronique éprouvent des difficultés respiratoires—la dyspnée—un symptôme angoissant qui donne au malade l'impression qu'il est constamment en manque d'air.[13] Les effets physiques et psychologiques de la dyspnée peuvent être la cause de dépression, d'anxiété et d'insomnie.[14] Ses effets psychologiques sont particulièrement prononcés, car même de légères modifications des rythmes respiratoires peuvent être « interprétées de manière cognitive et émotionnelle comme constituant de graves menaces pour la santé et la vie…. »[15] Les protocoles de traitement, tels que les techniques de respiration, les prises d'oxygène et la relaxation, ont prouvé qu'elles pouvaient apporter un soulagement significatif à certains malades souffrant de dyspnée.[16] De plus en plus, la morphine a également été recommandée pour réduire les symptômes de la dyspnée.[17]
Les personnes atteintes de maladies incurables et leurs proches sont aussi fréquemment confrontés à de graves questions psychosociales et spirituelles alors qu'ils font face à des maladies mortelles, incurables et souvent débilitantes. L'anxiété et la dépression sont des symptômes communs.[18] Des interventions de soins palliatifs telles que les conseils psychosociaux et les soutiens spirituels se sont révélées efficaces pour diminuer grandement l'incidence et la sévérité de tels symptômes et améliorer la qualité de la vie des malades et de leurs familles.[19]
L'OMS a exhorté les pays, y compris ceux dont les ressources sont limitées, à se doter de services de soins palliatifs. L'OMS recommande que les pays donnent la priorité à la création de services de soins palliatifs, à la fois dans les institutions médicales qui soignent de nombreux malades nécessitant des soins palliatifs et dans les communautés où ces soins peuvent être fournis à coût réduit à des personnes dont l'accès aux établissements médicaux est limité.[20]
L'OMS a observé que ces mesures sont très peu coûteuses mais peuvent avoir un impact important.[21] En effet, alors que de nombreux pays éprouvent des difficultés à satisfaire la demande croissante de services pour lutter contre les MNT,[22] certaines études ont permis d'établir qu'offrir des soins palliatifs conduit à des économies pour des systèmes de santé en réduisant la pression sur les systèmes médicaux.[23]
Ces dernières années, la Banque mondiale et l'OMS ont exhorté les pays à mettre en place une couverture maladie universelle gratuite, afin d'assurer que tous leurs citoyens puissent obtenir les services de santé dont ils ont besoin sans que cela se traduise par des difficultés financières.[24] Les soins palliatifs sont l'un des services de santé de base dont l'OMS estime qu'ils devraient être disponibles dans le cadre d'une couverture maladie universelle.[25]
Disponibilité mondiale et régionale des soins palliatifs
Malgré l'importance de ce service de santé essentiel, l'accès aux soins palliatifs a pris du retard par rapport au développement d'autres services de santé, en raison d'obstacles dont l'existence a été bien documentée dans les domaines des politiques de santé, de l'éducation et de la disponibilité des médicaments.[26] En effet, un rapport conjoint de l'OMS et de l'AMSP fait ressortir que 98 pays ne disposent apparemment pas de services de soins palliatifs.[27]
Selon l'Organe international de contrôle des stupéfiants (OICS)—l'organisme chargé de surveiller l'application de la Convention unique sur les stupéfiants de 1961— « environ 5,5 milliards de personnes, soit les trois quarts de la population mondiale … n'ont pas un accès adéquat à des traitements contre les douleurs modérées à intenses … ».[28] L'OMS estime qu'à cause de cet accès limité à des médicaments essentiels, des dizaines de millions de personnes dans le monde, dont environ 5,5 millions de malades du cancer en phase finale et un million de personnes atteintes du sida, souffrent chaque année de douleurs modérées à aigües non traitées.[29]
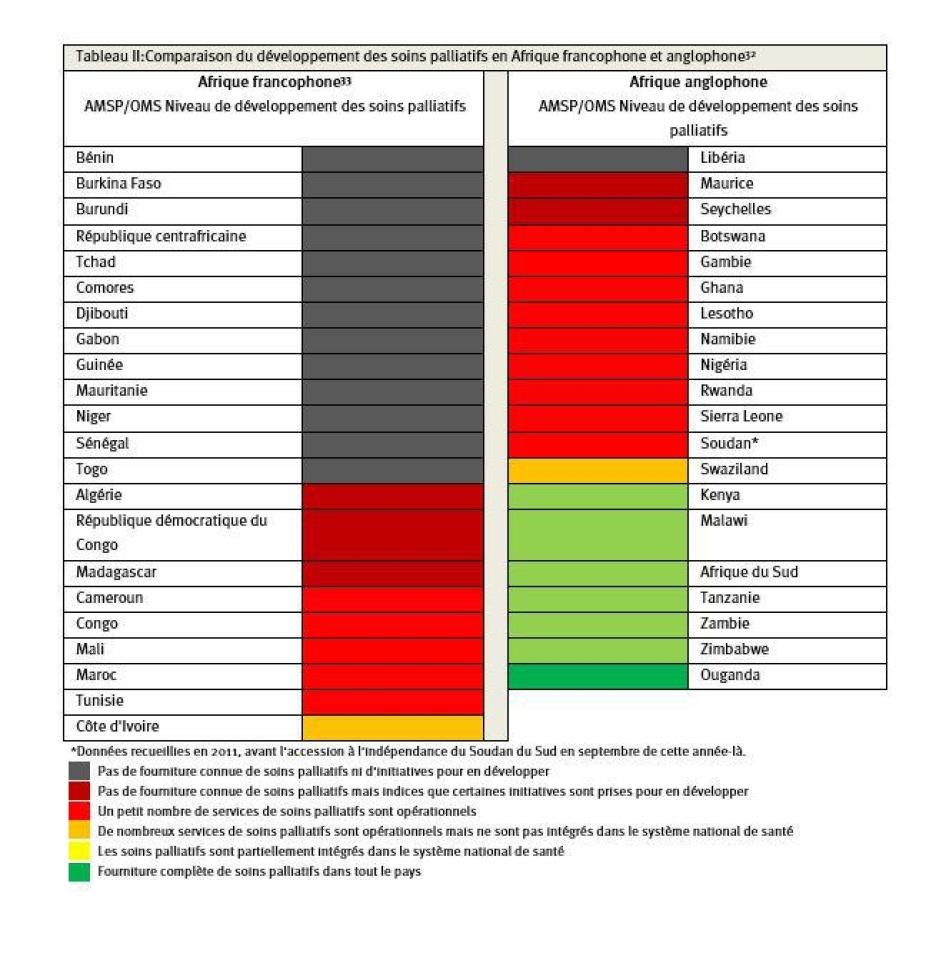
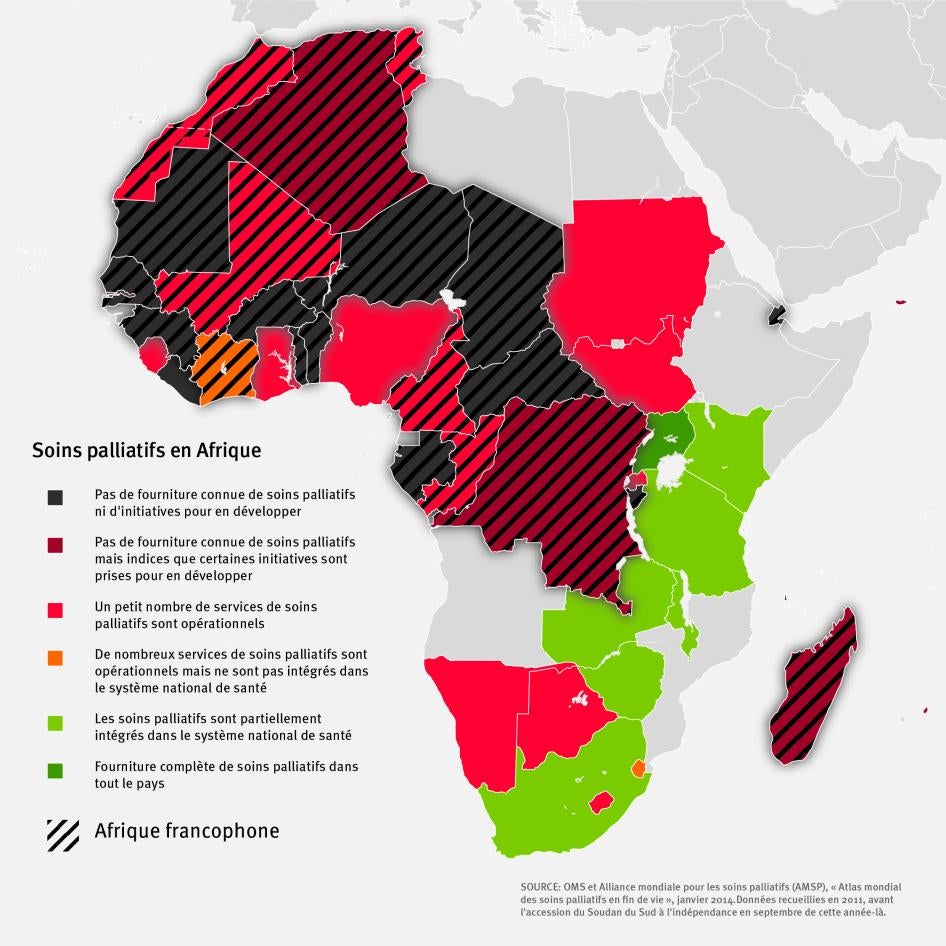
Le développement des soins palliatifs est particulièrement faible en Afrique francophone. Une étude effectuée en 2012, par exemple, a permis de constater que dans 16 des 22 pays d'Afrique francophone, aucun dispensateur de services de santé n'offre de soins palliatifs. En revanche, la même étude a montré que presque tous les pays d'Afrique anglophone étaient en mesure de fournir un minimum de services de soins palliatifs (cf. tableau II).
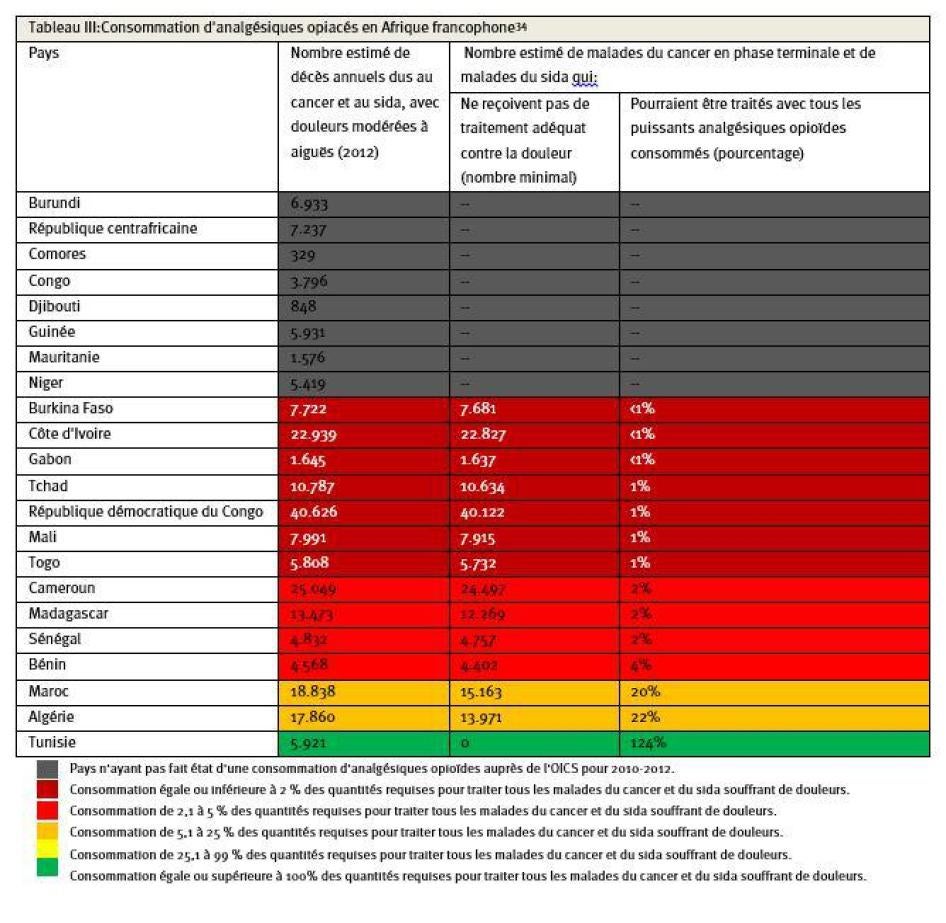
L'Afrique francophone a également des taux de consommation de morphine comme sédatif de la douleur qui sont parmi les plus bas dans le monde. L'OICS répertorie chaque pays de la région, à l'exception de la Tunisie, comme présentant une disponibilité d'opioïdes « très inadéquate ».[30]Plus des deux tiers des pays de la région pour lesquels ces données sont disponibles, utilisent tellement peu de morphine que celle-ci ne suffit même pas à traiter 5 % des personnes qui chaque année succombent dans la douleur au cancer et au sida (cf. tableau III). En 2013, Human Rights Watch a documenté l'impact dévastateur que le manque de services de soins palliatifs a sur les malades et leurs familles au Sénégal, où de nombreuxmalades ont déclaré qu’ils se sentaient abandonnés dans leur agonie.[31]
Éléments de contexte sur le système de santé du Maroc
Le système de santé du Maroc comprend un secteur public, un secteur privé à but non lucratif et un secteur privé à but lucratif.[35]
Le secteur public constitue la majeure partie du système de santé, mais le secteur privé connait une croissance rapide et représente désormais 32 % de l'ensemble du système.[36] Le secteur public comprend les hôpitaux spécialisés et les centres hospitaliers universitaires; les hôpitaux régionaux, provinciaux et locaux; ainsi que des centres médicaux de base.[37] Bien qu'il existe des options dans le secteur privé qui offrent des soins de meilleure qualité comparés à ceux du secteur public, ces services sont beaucoup plus onéreux, en particulier pour les quelque 21 millions de Marocains qui n'ont pas d'assurance maladie ou dont l'assurance ne couvre que les soins dispensés dans les établissements du secteur public.[38]
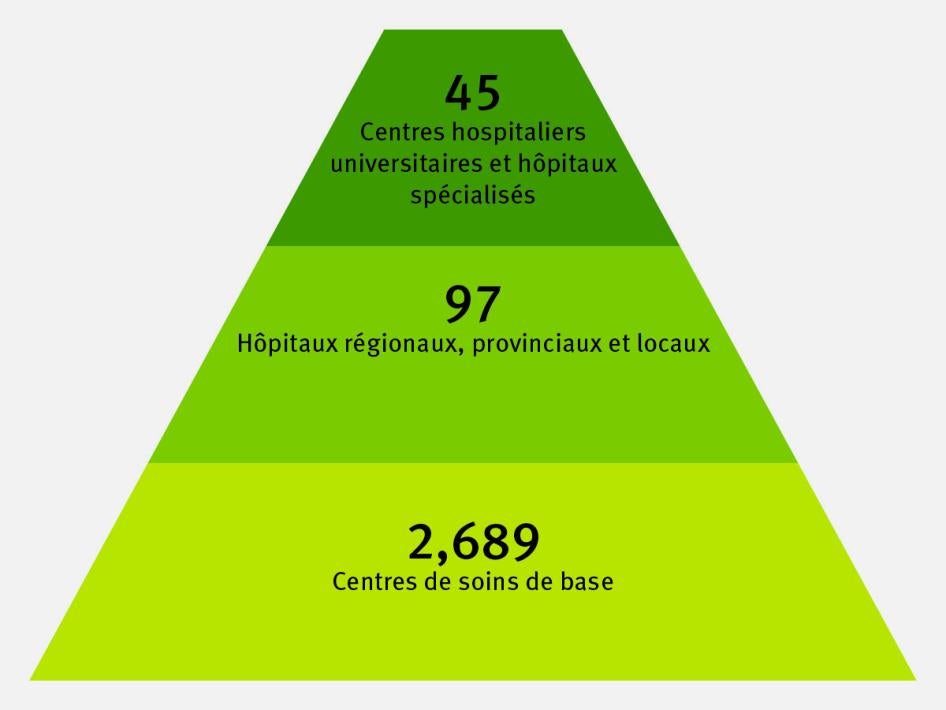
Le système public de santé du Maroc consiste en trois niveaux de soins (cf. figure I).[39] Les centres hospitaliers universitaires et les hôpitaux spécialisés, qui sont tous des établissements de soins tertiaires, sont les établissements les plus sophistiqués, avec en général des pharmacies bien approvisionnées et un large éventail de spécialistes, d'équipements médicaux perfectionnés et d'options en matière de traitement. Ces établissements n'existent que dans les grandes villes. De nombreuses villes plus petites disposent d'hôpitaux régionaux, provinciaux ou locaux. Ces établissements de santé secondaires disposent d'installations pour des consultations internes et externes mais elles sont susceptibles de n'avoir qu'un petit nombre de spécialistes dans des disciplines clés. Les hôpitaux locaux, par exemple, sont outillés pour certaines disciplines médicales essentielles, telles que l'obstétrique, la médecine générale et la chirurgie générale, mais ils ne disposent pas de spécialistes en ophtalmologie, en gastroentérologie ou en cardiologie.[40] Enfin, dans les centres de soins, que l'on trouve dans les petites villes, il peut n'y avoir qu'un médecin généraliste ou un(e) infirmier(e) itinérant ou une sage-femme, qui offre des soins de base.
Le taux de prestataires et d'établissements de santé par rapport à la population totale est relativement bas au Maroc. Selon les données les plus récentes de l'OMS, le Maroc comptait nettement moins de lits d'hôpital, de médecins, d'infirmières ou d’infirmiers, et de sages-femmes par tête d'habitant que ses voisins d'Afrique du Nord.[41] En 2005-2012, par exemple, l'OMS affirme que le Maroc avait approximativement 6 médecins pour 10 000 habitants, contre 12 médecins pour 10 000 habitants en Algérie et en Tunisie, 19 en Libye et 28 en Égypte.[42]
En 2012, les dépenses de santé du Maroc par tête d'habitant se montaient à 190 dollars US et le total de ses dépenses de santé représentait 6 % du PNB.[43] Bien que les dépenses de santé du Maroc soient relativement similaires à celles de ses voisins d'Afrique du Nord, la proportion de ces dépenses provenant des fonds publics est sensiblement plus réduite. En 2012, par exemple, le budget de l'État marocain a couvert environ 34 % du total des dépenses de santé du pays, contre 59 % en Tunisie, 77 % en Libye et 84 % en Algérie.[44]
***
Depuis 2005, le gouvernement marocain a cherché à élargir la couverture de l'assurance maladie pour sa population. Avant les réformes engagées cette année-là, l'assurance maladie au Maroc était facultative et seulement 17 % de la population—dont les deux tiers étaient des fonctionnaires du gouvernement couverts par une assurance publique—étaient assurés.[45]
Un petit pourcentage de la population était couvert par des assurances privées, tandis qu'une grande majorité de la population n'avait aucune assurance maladie. Les citoyens à bas revenus pouvaient obtenir de leurs autorités locales un certificat d’indigence, qui leur donnait droit à des soins médicaux gratuits ou à bas coût dans les établissements de santé publics. Ceux qui n'étaient pas qualifiés pour obtenir ce certificat pouvaient recevoir des soins médicaux à des coûts subventionnés dans des établissements publics.[46]
Depuis 2005, le gouvernement a instauré deux grandes réformes de l'assurance maladie. Tout d'abord, il a créé un programme appelé Assurance maladie obligatoire (AMO) qui couvre tous les salariés, qu'ils appartiennent au secteur public ou au secteur privé.[47] Les cotisations à l'AMO sont en gros partagées entre le salarié et l'employeur. L'AMO couvre un pourcentage fixe—qui va d'environ 70 % à 90 %—du coût d'un grand nombre de prestations médicales et de médicaments.[48] En 2012, 7,6 millions de Marocains étaient couverts par l'AMO (soit environ 23 % de la population).[49]
En 2011, le gouvernement a lancé une autre grande réforme en créant le Régime d’assistance médicale (RAMED), un système d'assurance public qui fournit une couverture aux couches de la population à bas revenus. Dans une large mesure, le RAMED remplace le « certificat d'indigence » par un système plus officiel d'octroi de services médicaux gratuits ou à bas coût aux citoyens les plus pauvres. Les candidats à ce programme sont répartis en deux catégories—urbains et ruraux—et sont déterminés sur la base de facteurs comme le revenu du foyer ou les conditions de vie. Les habitants des zones urbaines, par exemple, peuvent recevoir des services de santé gratuits si, entre autres critères de qualification, ils gagnent moins de 3 767 DM (423 dollars US) par an.[50]
En théorie, les personnes qui peuvent prétendre à bénéficier du RAMED peuvent recevoir des services de santé essentiels dans des hôpitaux publics et dans des centres publics de soins à travers le pays, mais les établissements auxquels ils ont accès peuvent ne pas être toujours en mesure de leur fournir les soins et les médicaments dont ils ont besoin.[51] En effet, les établissements de santé publics sont souvent caractérisés par leur sous-financement,[52] par la mauvaise qualité de leur réception et de leurs soins,[53] et sont difficiles d'accès pour les Marocains vivant dans les zones rurales.[54] En outre, le RAMED ne couvre que les médicaments dispensés dans les pharmacies publiques. À quelques exceptions près, les pharmacies publiques ne fournissent de médicaments aux malades que lors d'une hospitalisation.[55] En conséquence, la couverture du RAMED ne concerne que « les médicaments et produits pharmaceutiques administrés lors d'un traitement [en consultation interne]. »[56] Les malades en consultation externe doivent retirer leurs médicaments et les payer dans des pharmacies privées.
En 2013, 5,6 millions de Marocains étaient couverts par le RAMED—soit environ 17 % de la population—ce qui situait le total des Marocains disposant d'une couverture maladie à un peu plus de 50 % de la population.[57] Le reste de la population, soit près de 50 %, n'a aucune assurance. En particulier, assurer les personnes qui ont droit au RAMED mais n'en bénéficient pas (environ 2,5 millions) et celles qui travaillent dans l'économie non structurée (quelque 10 millions) demeure un important obstacle à la réalisation d'une couverture maladie universelle.[58]
Au cours des prochaines années, le Maroc prévoit de poursuivre ses efforts pour étendre l'assurance maladie à de plus grands segments de la population, dont les catégories mentionnées ci-dessus.[59] Notamment, le gouvernement a sollicité et reçu un financement combiné de 166 millions de dollars de la Banque africaine de développement et de l'Union européenne pour continuer ses efforts de réforme de l'assurance maladie.[60]
Histoire des soins palliatifs au Maroc
Au début des années 1990, les soins palliatifs et le traitement de la douleur étaient pratiquement inexistants au Maroc.[61] En 1994, le Dr. Mati Nejmi, alors chef du service de réanimation à l'Institut national d'oncologie, a reconnu le besoin urgent de ce type de service médical et a engagé les décideurs marocains dans le domaine de la santé et les organisations internationales dans un effort visant à introduire les soins palliatifs au Maroc. Au cours des années suivantes, ce travail a permis de franchir un certain d'étapes marquantes, notamment:
- L'introduction de la morphine absorbable par voie buccale pour la première fois au Maroc (1995);
- La création de la Société marocaine pour le traitement de la douleur et les soins palliatifs (1996);
- La construction de la première unité de soins palliatifs au Maroc, adjacente à l'Institut national d'oncologie à Rabat (2005); et
- Le développement de la Stratégie sectorielle de santé (SSS) (2012), ainsi que le Plan national de prévention et de lutte contre le cancer (PNPLC) (2010), qui contiennent des objectifs spécifiques en matière de soins palliatifs.[62]
Ces améliorations montrent clairement que le Maroc est bien placé pour accomplir la tâche importante et nécessaire consistant à s'assurer que les soins palliatifs et le traitement de la douleur soient disponibles pour tous les Marocains qui en ont besoin. Ce faisant, le Maroc a le potentiel de devenir un pays de pointe en Afrique francophone, région où les soins palliatifs sont extrêmement réduits.
II. Les soins palliatifs au Maroc et les
expériences des malades
Disponibilité des soins palliatifs au Maroc
Comme de nombreux autres pays à revenus bas ou moyens, le Maroc se trouve actuellement dans une phase de transition épidémiologique, avec une diminution de la prévalence des maladies infectieuses et une hausse de celle des MNT et d'autres maladies chroniques. En 2013, l'OMS a estimé que les MNT étaient responsables de 75 % des décès dans le pays.[63] En conséquence, de plus en plus de Marocains sont atteints d'affections chroniques qui s'accompagnent de douleurs et d'autres symptômes qui, s'ils ne sont pas traités, peuvent gravement détériorer leur qualité de vie.
Et le fardeau des maladies incurables est susceptible de s'alourdir. Le pourcentage des personnes âgées de plus de 65 ans, segment de la population le plus touché par ces maladies, devrait presque doubler au cours des 15 prochaines années.[64] Pendant cette même période, l'incidence du cancer devrait presque tripler.[65] Comme le souligne la stratégie du Maroc en matière de santé, « ceci va conduire à une augmentation progressive de la demande de soins hospitaliers lourds pour traiter des maladies chroniques et dégénératives. »[66] Cette transition a eu pour effet une hausse importante et soutenue des besoins en soins palliatifs.[67]
Selon les estimations de l'OMS concernant les besoins en soins palliatifs dans la région du Moyen-Orient, quelque 62 000 Marocains, dont 6 000 enfants, ont besoin chaque année de soins palliatifs.[68] Des dizaines de milliers d'entre eux vont souffrir de douleurs intenses et auront sans doute besoin d'un traitement à base d'analgésiques opioïdes comme la morphine. Les cancers en phase avancée et le sida, à eux seuls, causent des douleurs modérées à aigües chez près de 19 000 Marocains chaque année.[69]
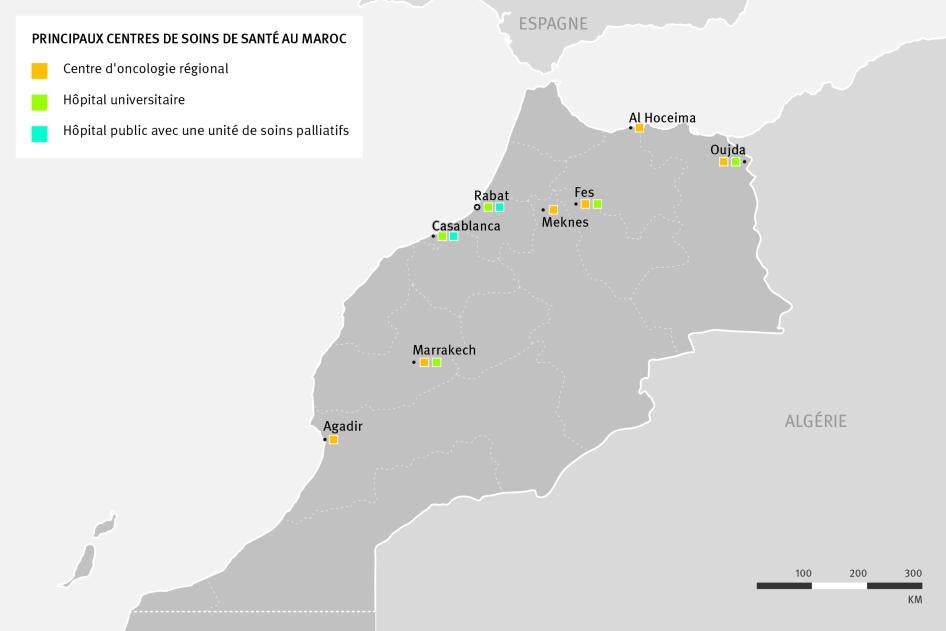
Le système de santé du Maroc est actuellement loin d'avoir la capacité en matière de soins palliatifs nécessaire pour traiter tous ces malades. Nos recherches ont permis d'identifier deux unités de soins palliatifs au sein du système public de santé du Maroc, à Casablanca et à Rabat. Chacune de ces unités est installée dans un hôpital de niveau tertiaire spécialisé dans le cancer et ne traite que des personnes atteintes de cancer (cf. carte I ci-dessous).
Alors que l'OMS recommande que les pays intègrent les soins palliatifs à tous les niveaux de leurs services médicaux, y compris au niveau de la communauté, nos recherches ne nous ont pas permis de trouver des prestataires de soins palliatifs au niveau secondaire. En fait, nos entretiens avec des membres du personnel médical dans huit établissements de niveau secondaire dans huit villes différentes, certains situés à 150 km de l'établissement tertiaire le plus proche, ont révélé qu'aucun n'offrait de soins palliatifs ou ne disposait de morphine absorbable par voie buccale.
Nos recherches ont également révélé que peu d'établissements privés offrent des soins palliatifs.[70] En 2013, le Dr. Mati Nejmi, ancien chef du service de réanimation à l'Institut national d'oncologie, a ouvert le premier centre privé de soins palliatifs du pays à Casablanca.[71] Ceci signifie que de vastes régions du Maroc—notamment le sud et le nord-est—sont totalement dépourvues de fournisseurs de soins palliatifs.
Bien que certains prestataires de services médicaux aient intégré des interventions en soins palliatifs dans leur pratique, en particulier des hôpitaux de niveau tertiaire, Human Rights Watch estime qu'il s'agit là d'exceptions, la plupart des établissements ne disposant pas de personnel formé aux soins palliatifs ou n'ayant pas accès à des médicaments essentiels pour les soins palliatifs, comme la morphine.
Les données relatives à l'utilisation d'analgésiques opioïdes indiquent que le traitement des douleurs modérées à aigües au Maroc souffre de graves lacunes. Les données disponibles les plus récentes montrent que le Maroc consomme annuellement une quantité de morphine suffisante pour traiter environ 3 700 personnes atteintes d'un cancer ou du sida en phase terminale—soit environ 20 % du total des malades qui en ont besoin.[72] Cette estimation ne tient pas compte des besoins en morphine de personnes qui souffrent de douleurs dues à d'autres maladies, telles que les affections cardiaques ou pulmonaires ou le diabète, même si c'est un symptôme commun de chacune de ces maladies. Du fait que la morphine est également utilisée pour atténuer les douleurs causées par les traumatismes et les opérations chirurgicales, une proportion considérable de la morphine consommée au Maroc n'est en réalité pas utilisée en soins palliatifs.
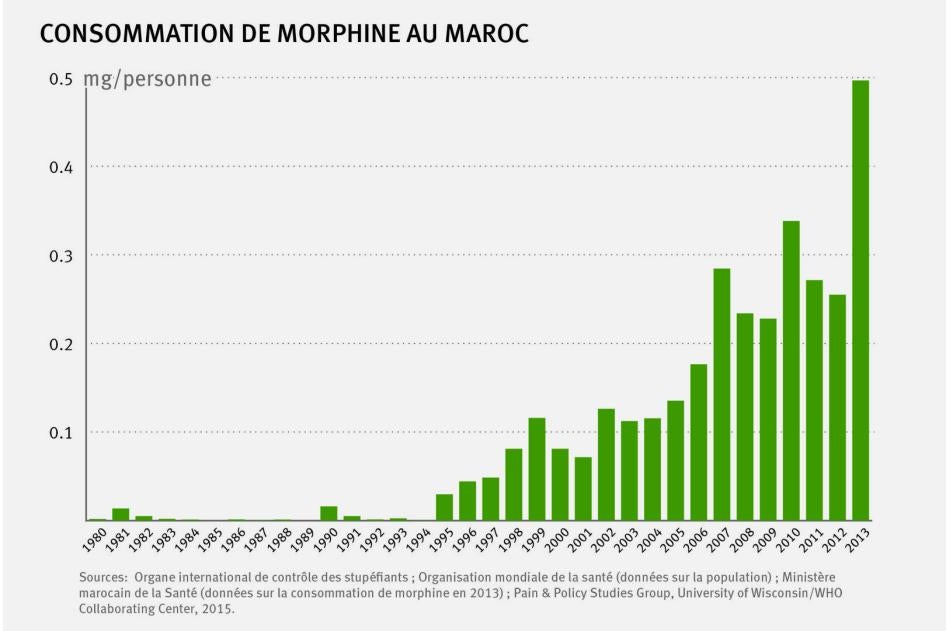
Malgré cette lacune importante, le Maroc a accompli des progrès considérables pour accroître la disponibilité de la morphine. La consommation a augmenté régulièrement depuis 1995, lorsque la morphine a été introduite pour la première fois au Maroc (cf. graphique I ci-dessous). Fait significatif, entre 2012 et 2013, le Maroc a presque doublé sa consommation de morphine. Toutefois, selon la classification de l'OICS, la consommation de morphine du Maroc en 2013 était toujours considérée comme « très inadéquate. »[73]
|
Le sort des malades souffrant de maladies non cancéreuses Si les malades atteints d'un cancer en phase terminale ont un accès très limité aux soins palliatifs au Maroc, ceux qui souffrent de maladies non cancéreuses à un stade avancé n'en ont presque pas. Pourtant, l'OMS et l'AMSP estiment que plus de 70 % des adultes qui nécessitent des soins palliatifs dans la région Méditerranée orientale de l'OMS, sont atteints d'une maladie chronique autre que le cancer.[74] En d'autres termes, environ 40 000 adultes au Maroc ont besoin chaque année de soins palliatifs pour des affections autres que le cancer. L'OMS a identifié les maladies non cancéreuses suivantes comme étant des affections pouvant nécessiter des soins palliatifs: les maladies cardiovasculaires, les maladies pulmonaires obstructives chroniques, l'insuffisance rénale, les maladies hépatiques chroniques, la sclérose en plaques, la maladie de Parkinson, l'arthrite rhumatoïde, les maladies neurologiques, la maladie d'Alzheimer et les autres formes de démence, ainsi que les anomalies congénitales et les maladies infectieuses telles que le sida et les formes de tuberculose résistant aux médicaments.[75] Comme le démontre le tableau I (cf. page 11), les personnes qui souffrent de ces maladies éprouvent souvent des symptômes multiples qui altèrent leur qualité de vie. Par exemple, jusqu'à 78 % des personnes atteintes d'insuffisance cardiaque chronique en phase terminale, maladie la plus meurtrière du Maroc, souffrent de douleurs; jusqu'à 88 % d'entre elles éprouvent des difficultés respiratoires; jusqu'à 48 % ont des nausées; et jusqu'à 59 % souffrent de dépression.[76] |
Expériences des personnes qui ont besoin d'un traitement de la douleur
Au cours de nos recherches, nous avons recueilli le témoignage de plus de vingt malades et de leurs familles concernant les défis auxquels ils se heurtaient en tentant d'obtenir des soins palliatifs. Si quelques malades ont affirmé avoir eu accès à des soins palliatifs complets—essentiellement ceux de Rabat et de Casablanca—la plupart ont indiqué avoir eu un accès limité ou n'y avoir accédé qu'avec difficulté, souvent au bout de longs retards et après avoir enduré de grandes souffrances, du fait de douleurs et d'autres symptômes.
Et pourtant, ils étaient parmi les plus chanceux puisqu'ils finissaient par avoir accès à des soins palliatifs. Les opioïdes ne parvenant qu'à une petite fraction des personnes qui en ont besoin, beaucoup d'autres vivent leurs dernières semaines ou mois sans avoir accès à des soins adéquats et meurent souvent dans des circonstances très pénibles.
Souffrances causées par les douleurs non traitées
Ma mère criait de douleur. C'est une femme très résistante. Elle aurait voulu plonger sa main dans son propre corps pour en extirper la douleur.
—Daanya Kassem, fille d'une femme atteinte d'un cancer à l'abdomen[77]
Comme le démontre ce témoignage, la douleur a des effets physiques, psychologiques et sociaux dévastateurs pour les personnes qu'elle affecte et leurs proches. Lors d'entretiens avec Human Rights Watch, des malades marocains qui avaient éprouvé des douleurs ont décrit en termes crus ces effets et les souffrances qui en résultent.
Adil Akram, un homme de 29 ans qui a lutté pendant des années contre un cancer à la jambe, a déclaré à Human Rights Watch: « Il y a quatre mois, j'ai commencé à avoir mal …. À cause de la douleur, je ne pouvais pas dormir. Je ne pouvais pas parler à mes amis. J'avais envie de m'écraser la tête contre le mur et de la secouer…. . J’étais littéralement déchiré par la douleur »[78] Adil a précisé que la douleur l'empêchait de dormir, de se déplacer et de manger, et l'avait contraint de cesser de travailler. Il s'était isolé socialement, ne voulant plus voir ses amis ou ses proches.
Habib Saad, un homme de 59 ans atteint d'un cancer du poumon, s'est fait l'écho du témoignage d'Adil: « J'endurais la douleur, dormant à peine, regardant à peine la télévision, parlant à peine à ma famille…. [Quand je souffre], je n'arrive pas à penser à autre chose. Je pense seulement à moi. »[79]
La douleur a également un fort impact sur les personnes qui s'occupent des malades. Maya Jalali, par exemple, la fille de Haydar Jalali, un homme atteint d'un cancer à l'abdomen, a décrit la peine qu'elle ressent en voyant son père en proie aux douleurs sans être capable de l'aider. Elle a déclaré à Human Rights Watch:
Avant la morphine, il ne pouvait pas dormir, il ne pouvait même pas s'asseoir …. Il hurlait constamment et nous demandait de rester avec lui …. Quand vous voyez quelqu'un dans la douleur, vous ressentez une douleur aussi. C'est votre père et vous ne savez que faire pour l'aider. Si je pouvais prendre pour moi une partie de sa douleur, je le ferais.[80]
Accès retardé aux soins palliatifs
Certains malades ont déjà reçu des traitements contre la douleur avant d'arriver ici mais il y a une phobie de la morphine au Maroc. Avant d'arriver ici, les malades ne reçoivent habituellement que du paracétamol, du tramadol ou de la codéine. Parfois c'est inadéquat—souvent, nous devons leur prescrire de la morphine.
—Médecin oncologue, centre régional d'oncologie[81]
De nombreuses personnes avec qui nous nous sommes entretenus ont décrit d'importants délais dans le processus d'obtention de soins palliatifs. Du fait que ceux-ci ne sont disponibles que dans quelques grandes villes, ces personnes se sont tout d'abord adressées à des hôpitaux qui ne disposaient pas de personnel formé aux techniques des soins palliatifs et qui, en conséquence, n'ont pas correctement évalué et traité leurs symptômes. Ces personnes ont décrit des souffrances et l'angoisse intenses qu'elles ont endurées tandis que les médecins de ces établissements de santé avaient du mal à s'occuper de leurs besoins urgents. Le cas de Zayan Ebrahim, présenté dans le résumé, en est une illustration.
Même dans des hôpitaux qui disposent de médecins formés aux soins palliatifs, les malades peuvent souffrir de douleurs sévères non traitées quand ils ne sont pas envoyés en temps voulu dans un service adéquat. Par exemple, Aadam Khalil, un imam âgé de 75 ans atteint d'un cancer de la peau qui s'est propagé à la prostate et aux os, a souffert de douleurs pendant plusieurs mois avant que son médecin traitant dans l'un des centres régionaux d'oncologie du Maroc, ne l'envoie enfin à l'unité de soins palliatifs. Nous avons interrogé le gendre d'Aadam, Mahmud, car Aadam n'était pas en mesure de parler à cause de sa maladie.
Mahmud a déclaré à Human Rights Watch qu'Aadam recevait un traitement curatif dans un centre régional d'oncologie lorsqu'il a commencé à ressentir des douleurs intenses. Bien que l'hôpital dispose d'un spécialiste des soins palliatifs, son médecin ne l'a pas immédiatement recommandé à ce dernier, essayant de traiter ses symptômes lui-même. Mahmud a dit:
Il a des douleurs dans les bras et dans les parties intimes. Il ne fait que pleurer lorsqu'il souffre. Il ne peut pas parler …. Il a souffert de douleurs pendant six mois avant de recevoir de la morphine. Les médecins lui ont administré d'autres types de médicaments avant la morphine. Ils n'étaient pas adéquats. Ils atténuaient la douleur pendant quelques minutes seulement.[82]
Quand Human Rights Watch a rencontré Aadam, il avait enfin été dirigé vers le spécialiste en soins palliatifs. Mahmud a déclaré que le traitement des douleurs de son beau-père s'était amélioré, mais qu'elles n'étaient pas encore complètement maîtrisées.
Des médecins ont fait écho à ce témoignage. Le Dr. Zakaria Belkhadir, chef du service de réanimation à l'Institut national d'oncologie de Rabat, a déclaré à Human Rights Watch: « Nous voyons arriver de nombreux malades qui prennent du paracétamol mais qui ont besoin de sédatifs plus puissants. Mais les médecins [surtout en dehors des grandes villes] ne prescrivent pas de morphine. »[83] Le Dr. Laila Hessissen, de l'hôpital des enfants de Rabat, a déclaré: « Quand des malades viennent d'autres régions, ils arrivent souvent [à l'hôpital] avec des douleurs. La première chose qu'ils font est de demander un traitement anti-douleur. »[84]
Éloignement des fournisseurs de soins palliatifs
Nous ne sommes qu'au début de la réalisation de notre objectif, qui est de fournir à des personnes qui vivent les moments les plus difficiles de leur vie la possibilité de recevoir des soins appropriés non loin de leurs familles.
—Dr. Mati Nejmi, encien chef du service de réanimation à l'Institut national d'oncologie de Rabat[85]
Comme la fourniture de soins palliatifs au Maroc est limitée à quelques hôpitaux spécialisés, de nombreux malades qui en ont besoin vivent loin du fournisseur le plus proche. De ce fait, ils doivent souvent parcourir de longues distances pour accéder à ces soins, le plus souvent dans les transports publics. Pour les traitements curatifs, le coût et le le caractère peu pratique de tels déplacements peut être inévitable car les établissements de soins primaires et beaucoup d'établissements de soins secondaires ne disposent pas des spécialistes, des équipements de diagnostic et/ou des capacités de laboratoire nécessaires pour gérer de manière appropriée des personnes atteintes de maladies complexes. En revanche, ceci n'est pas vrai en ce qui concerne les soins palliatifs qui, pour la plupart des malades, n'exigent pas d'interventions complexes et peuvent être fournis facilement et à coûts modérés dans des établissements de soins de niveau subalterne.
La Stratégie sectorielle de santé du Maroc et son Plan national de prévention et de contrôle du cancer appellent clairement à la fourniture de soins palliatifs de manière décentralisée et à la création de réseaux de soins palliatifs. Pourtant, les services de soins palliatifs n'ont toujours pas été décentralisés, ce qui empêche de nombreuses personnes de les recevoir à proximité de leur résidence.
Les distances posent un dilemme aux malades, en particulier à ceux dont la maladie est à un stade avancé et pour qui les déplacements peuvent devenir de plus en plus difficiles—sinon impossibles. Ils se retrouvent souvent face à trois options peu séduisantes:
- Endurer les difficultés du voyage, même dans un état fragile, afin de recevoir les meilleurs soins possibles;
- Envoyer des proches—souvent les seules personnes qui s'occupent d'eux—chercher leurs médicaments. En pareil cas, ils ne voient pas le médecin eux-mêmes, ce qui peut compromettre la capacité de l'équipe médicale à fournir les soins palliatifs les plus appropriés; ou
- Rester chez eux et ne recevoir aucun soin.
Le coût du voyage constitue un second dilemme. Les malades et leurs familles ont souvent déjà eu à faire d'importantes dépenses, accumulant fréquemment de lourdes dettes, pour payer les tests de diagnostic et les soins curatifs. Même si les services de soins palliatifs et leurs médicaments sont offerts gratuitement, les déplacements enfoncent souvent davantage les malades dans la pauvreté.
Diverses personnes interrogées par Human Rights Watch ont décrit les difficultés rencontrées lorsqu'elles doivent parcourir de longues distances pour accéder à des soins palliatifs et à un traitement de la douleur. Maya Jalali a déclaré à Human Rights Watch qu'elle devait fréquemment se déplacer à 120 km de son domicile dans le centre du Maroc, pour aller chercher des sédatifs pour son père:
Je ne viens que pour chercher des médicaments ou quand ses douleurs sont difficiles à calmer. Je prends l'autobus. Quand j'amène mon père, nous prenons une voiture privée car le bus est inconfortable pour lui et la gare de bus est loin de l'hôpital…. Quand je viens seule, cela me coûte 150 DM (15,71 dollars US). Davantage quand mon père m'accompagne.
Elle a précisé qu'elle avait cessé de travailler quand son père est tombé malade, ce qui rend le coût du transport encore plus lourd.[86]
Rajiya Azam, fille de Luja Azam, une femme âgée de 75 ans atteinte d'un cancer du pancréas et vivant à Beni Mellal, dans le centre du Maroc, a confirmé ce sentiment. Elle a dit:
Je dois venir ici pour les médicaments. Je ne les trouve pas près de chez moi. Chaque fois que je viens, c'est un peu différent, parfois je loue une voiture, parfois j'en emprunte une, parfois je prends le bus. Le voyage dure environ trois heures en voiture et quatre heures en bus.[87]
À cause des longues distances à parcourir pour accéder aux services de soins palliatifs, de nombreux malades ne se rendent pas à l'hôpital ou pas aussi fréquemment que nécessaire. Ceci pose de sérieuses difficultés aux fournisseurs de soins palliatifs et peut résulter en la fourniture de soins de moindre qualité. Ainsi que le Dr. Asmaa El Azhari, chef de l'unité de soins palliatifs du centre régional d'oncologie à Casablanca, l'a noté:
Du fait des difficultés qu'éprouvent les malades à venir jusqu'à Casablanca, je dois gérer ces malades par téléphone. Si le fils d'un malade m'appelle et me dit: « la douleur a empiré », je ne sais pas pourquoi la douleur s'est aggravée, ni ce que je dois faire pour la traiter.[88]
Une autre importante conséquence de l'absence d'une approche décentralisée des soins palliatifs est le fait que des prestataires de soins de santé très spécialisés dans des hôpitaux de niveau tertiaire se retrouvent avec des patients dont les problèmes de santé pourraient être traités à des niveaux subalternes du système de santé. Ceci limite leur capacité à traiter des malades présentant des symptômes complexes, à effectuer de la recherche et à enseigner—fonctions qui, pour des spécialistes, sont considérées comme critiques dans le Plan national de prévention et de contrôle du cancer du Maroc.[89]
Reconnaissant la difficulté que représentent les déplacements excessifs pour les malades, l'OMS recommande la fourniture de soins palliatifs au niveau de la communauté. En conformité avec cet objectif, le Pr. Abdellatif Benider, oncologue en chef au Centre régional d'oncologie de Casablanca, a déclaré: « Au Maroc, une caractéristique de la famille est que ses membres font preuve de solidarité. Ils préfèrent que le malade meure chez lui. Mais ils ont besoin de l'assistance de médecins. »[90] Le Pr. Khalid Hassouni, oncologue en chef au Centre régional d'oncologie de Fès, exprimant son désir de développer à Fès des soins à domicile, ajoute: « Je ne veux pas voir les malades souffrir. Je ne le supporte pas. Il vaut mieux traiter les malades chez eux en compagnie de leur famille. Il est difficile pour eux de venir à l'hôpital. »[91]
L'effet positif des soins palliatifs sur la vie des malades
Je rends grâce à Dieu pour la morphine. Ma vie est meilleure.
—Rabail Mannan, une femme de 30 ans atteinte d'un cancer du col de l'utérus[92]
Comme nous l'avons relevé plus haut, les fournisseurs de soins palliatifs sont généralement en mesure de contrôler de manière satisfaisante les symptômes des maladies incurables, le plus souvent à l'aide de médicaments et d'interventions de base.
La morphine et les autres analgésiques opioïdes sont très efficaces dans le soulagement des douleurs dues au cancer. De même, des conseils fondamentaux et d'autres interventions de soins palliatifs peuvent éviter ou grandement atténuer les souffrances dues aux effets psychosociaux et aux autres symptômes. Plusieurs des personnes que nous avons interrogées nous ont dit combien leur qualité de vie s'était améliorée dès qu'ils avaient eu accès à des services de soins palliatifs et que leurs douleurs ou leurs autres symptômes avaient été contrôlés.
Par exemple, Habib Saad, un homme souffrant d'un cancer du poumon, a déclaré à Human Rights Watch: « Je mourrais sans [l'unité de soins palliatifs]. Je ne peux aller nulle part ailleurs …. Je suis heureux car je suis [pour l'essentiel] débarrassé de la douleur. »[93]
Jaleel Mannan, une femme de 40 ans atteinte d'un cancer du sein, a partagé ce sentiment:
À cause de la douleur, je ne pouvais plus dormir. Je ne pouvais même pas boire de l'eau. La douleur commençait dans mon ventre et descendait jusqu'à mes pieds…. Ma douleur était d'une intensité de dix. Maintenant, elle n'est plus que de cinq. Sans les médicaments, je ne pourrais pas rester ici et vous parler. Maintenant, j'ai mal de temps en temps, mais cela n'a rien à voir avec ce que c'était avant que je reçoive de la morphine.[94]
III. Obstacles à l'accès aux soins palliatifs au Maroc
L'OMS et son organe de décision, l'Assemblée mondiale de la santé (AMS), ont recommandé l'intégration des soins palliatifs dans les systèmes de santé nationaux. Pour y parvenir, l'OMS recommande que les gouvernements formulent et mettent en œuvre un certain nombre de politiques spécifiques qu’elle considère comme essentielles pour développer les soins palliatifs, notamment:
- Des politiques relatives aux systèmes de santé qui permettent de réaliser l'intégration des soins palliatifs dans la structure et dans les circuits de financement des systèmes de santé nationaux à tous les niveaux de soins;
- Des politiques visant à renforcer et élargir les ressources humaines, y compris dans l'éducation et la formation des professionnels de santé, afin d'assurer que des réponses adéquates soient apportées aux besoins en matière de soins palliatifs, ainsi que la formation de volontaires et l'éducation du public;
- Une politique régissant les médicaments visant à assurer la disponibilité de produits essentiels au traitement de symptômes comme la douleur et la détresse psychologique, en particulier des analgésiques opiacés pour le soulagement de la douleur et de la détresse respiratoire; et
- Une politique de recherche visant à évaluer les besoins en soins palliatifs et à identifier les normes et les modèles de services qui fonctionnent, en particulier dans un contexte où les ressources sont limitées.[95]
L'OMS a fait remarquer que de telles mesures, fondamentales pour le développement des soins palliatifs, « coûtent très peu mais peuvent avoir un effet significatif ».[96] Une résolution de l'AMS sur les soins palliatifs, adoptée à l'unanimité le 23 mai 2014, reflète étroitement ces recommandations.[97]
Ces recommandations sont également en étroite conformité avec plusieurs obligations incombant aux États au nom du droit à la santé. Le Comité des droits économiques, sociaux et culturels des Nations Unies, l'organe qui supervise l'application du droit à la santé tel qu'il est formulé dans le Pacte international relatif aux droits économiques, sociaux et culturels (PIDESC),[98] a affirmé que les pays devaient adopter et mettre en œuvre une stratégie nationale et un plan d'action en matière de santé publique, et assurer un accès aux médicaments essentiels tels qu'ils sont définis par l'OMS.[99] Il a identifié la fourniture d'une formation appropriée aux personnele de santé comme étant une obligation « de priorité comparable. »[100] Ne pas prendre de mesures dans ces domaines peut équivaloir à une violation du droit à la santé.
Intégration des soins palliatifs dans le système de santé
Selon l'OMS, les politiques nationales en matière de santé devraient promouvoir l'intégration des soins palliatifs dans la structure et dans les circuits de financement des systèmes de santé nationaux à tous les niveaux de soins. Dans ces politiques, l'accent devrait être mis sur les soins fournis au niveau primaire, à l'échelon de la communauté et au domicile du malade.[101]
Le droit à la santé exige de tous les États qu'ils prennent les mesures nécessaires à « la création de conditions qui garantissent à tous un service médical et une attention médicale en cas de maladie » (accent ajouté par Human Rights Watch).[102] Le Comité des droits économiques, sociaux et culturels de l'ONU a affirmé que les citoyens avaient droit à « un système de protection sanitaire qui fournisse à chacun une égalité de chances de jouir du plus haut niveau de santé qu'il soit possible d'atteindre. »[103] En d'autres termes, les services médicaux devraient être disponibles pour tous les états de santé, y compris pour les maladies chroniques ou en phase terminale, sur une base équitable.
L'idée centrale de la résolution de l'AMS et des recommandations de l'OMS est que les malades devraient recevoir des soins palliatifs aussi près que possible de leur domicile. Un malade qui reçoit un traitement curatif contre le cancer dans un établissement de soins de niveau tertiaire devrait pouvoir recevoir des soins palliatifs dans cet établissement tant qu'il suit un traitement curatif, mais il devrait, si son état le permet, être renvoyé à son prestataire de soins primaires proche de son domicile si son cancer devient incurable. Inversement, un malade nécessitant des soins palliatifs, qui est suivi au niveau primaire mais présente des symptômes complexes qu'un prestataire de soins de niveau primaire ne peut pas traiter de manière appropriée, devrait être recommandé à des prestataires de soins de niveaux secondaire ou tertiaire.
Pour recevoir des soins palliatifs à proximité de leur domicile, les malades doivent avoir accès à un médecin qui a été formé à traiter au moins les symptômes de base communs chez les sujets atteints de maladies incurables et qui soit en mesure de prescrire des médicaments essentiels au traitement de ces symptômes. Aux niveaux supérieurs de soins, où sont examinés de nombreux patients présentant des symptômes complexes, des équipes de soins palliatifs multidisciplinaires devraient être disponibles.
Le Maroc a clairement identifié le développement des soins palliatifs comme une priorité. Sa Stratégie sectorielle de santé (SSS) pour 2012-2016 et son Plan national de prévention et de contrôle du cancer (PNPCC) pour 2010-2019 exposent une vision pour le développement d'un système de soins palliatifs qui est globalement conforme aux recommandations de l'OMS et de l'AMS. Ces deux documents appellent à la création de réseaux de soins palliatifs; au développement des consultations relatives aux soins palliatifs en soins ambulatoires; et à l'institutionnalisation du traitement de la douleur à tous les niveaux du système de santé.
Le PNPCC note qu' « un examen des soins palliatifs révèle l'existence d'importants problèmes » qui doivent être résolus, identifiant, entre autres:
- L'insuffisance de la formation des professionnels de santé dans le domaine des soins palliatifs;
- Le manque de ressources humaines: médecins, infirmières, physiothérapeutes, infirmières auxiliaires, etc.;
- Le manque de centres de convalescence adaptés aux soins palliatifs généraux et terminaux;
- L'insuffisance du suivi des soins palliatifs après le retour au domicile; et
- L'absence de structures de soutien et de culture civique concernant les questions de fin de vie et de mort.[104]
Le PNPCC fixe deux objectifs ambitieux, à atteindre d'ici à 2019: « Avoir un réseau national de soins palliatifs » et « soutenir 100 % des malades [du cancer] qui ont besoin de soins palliatifs. »[105] La SSS ne fournit pas d'analyse de la situation actuelle en matière de soins palliatifs et ne fixe pas d'objectifs particuliers, mais les points d'action qu'elle identifie sont similaires à ceux du PNPCC (cf. l'encadré Stratégie sectorielle de santé).
Le PNPCC contient un exposé détaillé des mesures spécifiques requises pour réaliser l'objectif général du Maroc d'un système de soins palliatifs pour les personnes atteintes de cancer, réparti en quatre catégories: développer le traitement de la douleur; assurer une assistance, notamment sociale, aux familles; assurer le développement et l'extension de réseaux de fourniture de soins palliatifs; et développer la recherche sur les soins palliatifs.
Ces points d'action couvrent chacun des quatre domaines—politique, éducation, disponibilité des médicalents et recherche—identifiés par l'OMS comme étant essentiels pour le développement des soins palliatifs, et soutiennent une approche décentralisée de ce type de soins. Par exemple, les mesures préconisées dans la catégorie du traitement de la douleur comprennent l'institutionnalisation du traitement de la douleur dans tout le système de santé du pays; la nécessité de modifier les textes juridiques et les règlements pour améliorer l'accès aux sédatifs de la douleur; le développement de matériel et de protocoles d'éducation; et des campagnes publiques d'information afin d'instruire le public.
Cependant, le PNPCC ne fixe pas de calendrier particulier et ne détermine pas non plus quelles agences gouvernementales ou autres sont responsables de la mise en œuvre de ces mesures, sauf pour la création d'unités de soins palliatifs à Casablanca, à Marrakech et à Fès, prévue pour 2011-2013 (les centres de soins palliatifs de Marrakech et Fès n'ont pas encore été construits).[106]
Le plan alloue un total de 86 millions de DM (environ 8,7 millions de dollars US) à la mise sur pied des divers composants des soins palliatifs sur la période de 10 ans qu'il couvre, y compris 5 millions de DM pour le développement du traitement de la douleur, 6 millions pour le soutien social et 75 millions pour le développement du réseau de services de soins palliatifs.[107] Aucun budget n'est consacré à la recherche sur les soins palliatifs. Le budget n'indique pas quelles agences gouvernementales recevront ces fonds.
Les allocations budgétaires pour les soins palliatifs représentent 1 % du budget total aux termes du PNPCC—contre 88 % pour le diagnostic et les traitements curatifs.[108] Cela apparaît comme une somme dérisoire, étant donné que le PNPCC lui-même reconnaît que les difficultés d'accès aux services de soins médicaux ont pour résultat que de nombreux malades sont « diagnostiqués à des stades très avancés de leur maladie », quand les interventions curatives ne sont plus guère utiles.[109] Selon le Dr. Mati Nejmi et le Dr. Laila Hessissen, de 60 à 70 % des personnes atteintes d'un cancer sont diagnostiquées alors que leur maladie est déjà parvenue à un stade avancé.[110] Le PNPCC note que 96 % des personnes atteintes d'un cancer du poumon, la forme de cancer la plus répandue chez les hommes au Maroc, sont diagnostiquées lors des phases III et IV de la maladie.[111]
Par opposition au plan marocain, l'OMS a souligné que « dans les pays à ressources limitées, il n'est pas logique de fournir des thérapies très onéreuses qui peuvent ne bénéficier qu'à quelques malades, tandis que la majorité des malades atteints d'une affection à un stade avancé et qui ont un besoin urgent d'un traitement de leurs symptômes doivent souffrir sans pouvoir être soulagées. » [112]
Compte tenu de ce qui précède, il n'est peut-être pas surprenant que l'analyse effectuée par Human Rights Watch des efforts de mise en œuvre—pour autant que nous ayons pu observer les progrès accomplis, étant donné que notre accès aux établissements de santé et aux responsables gouvernementaux a été limité—ait permis de constater qu'à mi-chemin du cycle déterminé dans le PNPCC, les progrès ont été inégaux et limités dans certains secteurs. Parmi les principales constatations, figurent les suivantes:
- Peu de progrès ont été réalisés jusqu'à présent dans le développement du réseau décentralisé de soins palliatifs envisagé dans le PNPCC. Si un centre de soins palliatifs a été créé à Casablanca, aucun autre n'a été créé ailleurs dans le pays;
- Les analgésiques opiacés demeurent dans une large mesure indisponibles en dehors des établissements de santé de niveau tertiaire. La loi sur les substances contrôlées a été amendée afin d'allonger la période maximale pour laquelle des analgésiques opioïdes peuvent être prescrits sur une ordonnance, mais peu de mesures ont été prises pour contrer les peurs et préjugés des médecins et des pharmaciens à l'égard de ces médicaments ou pour accroître le nombre des médecins dotés de privilèges de prescription;
- Les progrès vers une décentralisation du traitement de la douleur ont été limités. Nos recherches indiquent que les comités de gestion de la douleur dans les hôpitaux régionaux et provinciaux n'ont pas encore été créés ou ne fonctionnent pas de manière efficace; et
- Alors que le PNPCC identifie le développement de la recherche sur les besoins et les pratiques en matière de soins palliatifs comme un domaine d'action, nous n'avons pas pu trouver trace d'efforts de la part du gouvernement pour effectuer des recherches sur les soins palliatifs. Le PNPCC n'alloue aucune ressource budgétaire aux recherches sur les soins palliatifs.
|
La Stratégie sectorielle de santé En 2012, le Maroc a adopté une Stratégie sectorielle de santé (SSS) pour 2012-2016, qui met l'accent sur un certain nombre de priorités essentielles pour le pays en matière de santé, notamment l'accès aux services médicaux, la santé maternelle et infantile, les soins aux populations vulnérables, la veille épidémiologique, les maladies non transmissibles, le développement des ressources et la gouvernance en matière de santé. La stratégie formule des points d'action pour chacun de ces secteurs. La section sur les maladies non transmissibles (MNT) présente un certain nombre de points d'action sur le traitement de la douleur et les soins palliatifs. Elle comporte en particulier: Action 80: Établissement d’une stratégie pour la prise en charge de la douleur.
Action 81: Établissement d’une stratégie de développement des soins palliatifs.
Les actions 80 et 81 sont d'une importance critique pour satisfaire aux besoins des malades atteints d'affections non cancéreuses qui nécessitent des soins palliatifs, et elles ont été bien accueillies par l'OISC.[114] Mais si elles identifient bien des éléments de stratégie en matière de soins palliatifs et de traitement de la douleur, elles ne précisent pas qui devrait être chargé de développer ces stratégies et de les mettre en œuvre, et la SSS ne mentionne pas de budget spécifique pour ce faire. Jusqu'à présent, ces stratégies n'ont pas encore été développées. |
Alors qu'il ne reste que quatre ans et demi dans le cycle choisi pour sa stratégie de lutte contre le cancer, le gouvernement a cependant toujours la possibilité de recentrer ses efforts et de faire des progrès considérables vers la réalisation de ses objectifs en matière de soins palliatifs. Fait significatif, le ministère de la Santé a déclaré à Human Rights Watch qu'il avait entrepris un examen des progrès accomplis jusqu'ici dans le cadre du PNPCC, et qu'il prévoyait que les soins palliatifs allaient émerger comme une question prioritaire.[115]
L'intégration des soins palliatifs dans le financement de la santé
Bien que le droit à la santé n'exige pas des États qu'ils offrent des services de santé et des médicaments gratuitement, ils devraient être « abordables pour tous. »[116]L' OMS ajoute que le recours à des services de soins palliatifs « ne doit pas mener à des difficultés financières, en particulier pour … les populations vivant dans des conditions de vulnérabilité » et recommande que les systèmes nationaux de santé favorisent l'intégration des soins palliatifs dans le financement des soins de santé dans le cadre des efforts pour promouvoir une couverture maladie universelle.[117] Depuis 2011, la constitution du Maroc reconnaît explicitement le droit de chaque citoyen à une assurance maladie mais jusqu'à présent, les systèmes d'assurance maladie ne couvrent qu'environ 50 % de la population.[118] Le reste de la population doit payer ses prestations médicales sur fonds propres.
Couverture des soins palliatifs dans le cadre du système marocain d'assurance maladie
En principe, les deux systèmes d'assurance publics marocains, le RAMED et l'AMO, couvrent les soins palliatifs. Cependant, nos recherches ont fait apparaître que la couverture des soins palliatifs de nombreux clients du RAMED et de l'AMO n'est pas effective. En d'autres termes, alors que les soins palliatifs sont théoriquement couverts, en réalité ils ne peuvent pas se les procurer ou des éléments clés de ces soins ne sont pas inclus dans la couverture.
|
Intégration des soins palliatifs dans le système de santé: Le cas du Panama. En adoptant une série de réformes juridiques et réglementaires, le Panama, pays à revenus moyens, a accompli d'importants progrès en vue de l'amélioration de l'accès aux soins palliatifs. La loi panaméenne reconnaît aux malades le droit de recevoir des soins palliatifs, exige que tous les hôpitaux aient des unités de soins palliatifs, et donne aux centres médicaux de niveau primaire la responsabilité de fournir des soins palliatifs aux malades qui en ont besoin sur de longues périodes.[119] En 2011, le ministère panaméen de la Santé a adopté une stratégie nationale en matière de soins palliatifs afin d'aider à faire appliquer la loi.[120] La philosophie qui sous-tend cette stratégie est que les malades devraient toujours recevoir des soins aussi près que possible de leur domicile. Elle établit un modèle qui relie entre eux les différents niveaux du système de santé, de sorte que les malades puissent passer facilement de l'un à l'autre en fonction de leur situation. Dans ce modèle, un rôle essentiel est attribué aux hôpitaux régionaux du Panama, qui doivent tous disposer d'équipes de soins palliatifs multidisciplinaires. Non seulement ces équipes offrent des soins cliniques mais elles ont aussi la responsabilité de former les prestataires de services de santé au niveau primaire; de leur offrir un soutien continu dans les soins aux malades; et de travailler avec les organisations non gouvernementales, telles que les ONG et les églises, pour développer le soutien de la communauté aux soins palliatifs. Les équipes multidisciplinaires constituent également le lien entre les différents niveaux des services de santé, facilitant l'orientation des malades le long de la chaîne. Le Panama a fait d'importants progrès dans la mise en œuvre de cette stratégie. Chacune des neuf régions du pays a un coordinateur des soins palliatifs, plus de la moitié d'entre elles disposent de programmes actifs de soins palliatifs, et le nombre de malades qui reçoivent des soins palliatifs a augmenté de manière constante. Malgré tout, des défis subsistent, en particulier dans les régions reculées, au sein du système d'assurance maladie et dans la fourniture de soins palliatifs aux enfants.[121] |
Le plus gros obstacle à une couverture efficace des soins palliatifs par les assurances est le fait que le nombre de prestataires de ces soins est extrêmement limité. Les personnes atteintes d'un cancer qui vivent en dehors des grandes villes n'ont pas d'autre option que de voyager afin de recevoir ces soins. Et pour les personnes qui ont besoin de soins palliatifs pour d'autres maladies, ces services sont presque totalement indisponibles. Les malades dotés de l'AMO pourraient s'adresser à des prestataires de soins palliatifs privés, puisque leur assurance couvre les services fournis par les hôpitaux privés, mais il n'existe qu'un seul service privé de soins palliatifs connu dans le pays.
Comme indiqué ci-dessus, le RAMED couvre les médicaments utilisés pendant l'hospitalisation tant qu'ils figurent sur une liste de médicaments remboursables. Mais il ne fournit aucune couverture pour les médicaments prescrits à des malades en ambulatoire (les malades du cancer qui reçoivent des soins en mode ambulatoire dans des centres régionaux d'oncologie peuvent obtenir leurs médicaments gratuitement par l'intermédiaire du programme ACCESS mis sur pied conjointement par la Fondation Lalla Salma et le ministère de la Santé).[122] De ce fait, les malades en consultation ambulatoire qui ont la couverture de la RAMED doivent obtenir leurs médicaments dans des pharmacies privées, même si ces médicaments sont sur la liste de la RAMED. Comme les malades recevant des soins palliatifs tendent à recevoir la plupart de leurs prestations en mode ambulatoire, ceci limite grandement l'efficacité de la couverture des soins palliatifs par le RAMED.[123] En revanche, l'AMO couvre les médicaments prescrits aux malades en mode ambulatoire et leur fournit des remboursements substantiels.
Finalement, ni le RAMED ni l'AMO ne couvre les dépenses engagées par les malades qui doivent se rendre dans d'autres villes pour recevoir des soins ou un traitement qui ne sont pas disponibles près de leur domicile. Comme indiqué plus haut, le fait que les services de soins palliatifs ne soient disponibles que dans les grandes villes signifie que de nombreux malades ou leurs proches doivent parcourir de longues distances, parfois jusqu'à cinq heures de route de leur domicile, pour recevoir des soins palliatifs. Une malade a noté que ses voyages mensuels jusqu'au centre régional d'oncologie lui coûtaient au moins 150 DM (15,71 dollars US), soit à peu près les deux tiers du coût mensuel de la morphine qu'elle allait acheter.[124] La mesure 68 du PNPCC reconnaît la charge des dépenses de voyage supportée par les malades et appelle à « l'octroi d'une couverture financière pour un transport sûr de l'hôpital au domicile, et du domicile à l'hôpital. »[125]
Formation aux soins palliatifs pour les professionnels de santé
[Les médecins] ne sont pas conscients de l'importance des soins palliatifs. Nous devons ajouter dès maintenant les soins palliatifs à la formation classique des médecins.... Si nous commençons maintenant, toute la prochaine génération de médecins saura comment [prodiguer] des soins palliatifs.
—Dr. Mati Nejmi, ancien chef du service de réanimation à l'Institut national d'oncologie à Rabat[126]
Une formation et une éducation adéquates dans le domaine des soins palliatifs pour les prestataires de santé sont essentiels pour déployer ce service de santé.[127] En effet, dans de nombreux pays, l'absence de telles formations est l'obstacle numéro un à la fourniture de soins palliatifs.
Le Comité des droits économiques, sociaux et culturels de l'ONU considère qu'une formation appropriée des prestataires de services de santé est une obligation d'une importance capitale.[128] De même, l'OMS recommande qu'« une éducation au sujet des soins palliatifs (y compris leurs aspects éthiques) soit offerte aux étudiants en médecine, aux élèves des écoles d'infirmières et aux prestataires de soins médicaux de tous niveaux ….»[129] La résolution de l'Assemblée mondiale de la santé de mai 2014 appelle les pays à inclure les soins palliatifs comme « partie intégrante du programme d'enseignement et des formations offerts aux fournisseurs de soins médicaux » et précise que:
- (a) une formation de base et une éducation continue sur les soins palliatifs devraient être intégrées comme éléments réguliers de tout programme d'enseignement de la médecine et de la profession d'infirmière, ainsi que dans la formation continue des prestataires de services de santé au niveau primaire, y compris des dispensateurs de soins, des fournisseurs de soutien psychologique qui s'occupent des besoins des malades dans le domaine spirituel et des travailleurs sociaux;
- (b) une formation intermédiaire devrait être offerte à tous les professionnels de la santé qui s'occupent régulièrement de personnes atteintes de maladies incurables, notamment ceux qui travaillent dans des secteurs comme l'oncologie, les maladies infectieuses, la pédiatrie, la gériatrie et la gastroentérologie; et
- (c) une formation spéciale aux soins palliatifs devrait être disponible afin de préparer les professionnels de santé qui seront appelés à gérer les soins intégrés de personnes ayant des besoins spécifiques en matière de traitement de leurs symptômes.[130]
L'Association européenne pour les soins palliatifs (AESP) a développé un programme d'études modèle pour les formations aux soins palliatifs de premier cycle et de spécialisation. Elle recommande que les étudiants de premier cycle suivent 40 heures de formation aux soins palliatifs et au traitement de la douleur, y compris à certains aspects cliniques des soins palliatifs, et que leurs connaissances en la matière soient testées.[131] Elle recommande également que les spécialistes suivent 40 heures supplémentaires de formation théorique et 160 heures de formation clinique après s'être spécialisés dans un autre domaine, comme la gastroentérologie.[132] L'AESP n'a pas fait de recommandation concernant le contenu des formations de niveau intermédiaire.
Cette approche stratifiée de l'enseignement des soins palliatifs est essentielle à l'intégration de ces soins à tous les niveaux du système de santé, comme le recommande la résolution de l'AMS. Un système de santé dans lequel tous les prestataires de services ont reçu une formation en soins palliatifs appropriée compte tenu de leur rôle permet aux malades de recevoir ces soins aussi près que possible de leur domicile, ce qui leur épargne des déplacements fatigants, coûteux et longs pour consulter des spécialistes. Cela permet également aux spécialistes de se concentrer sur les cas les plus complexes tandis que les médecins généralistes peuvent s'occuper des cas plus communs, améliorant ainsi l'efficacité de tout le système.[133] Comme l'a relevé le Dr. Hessissen, pédiatre oncologue à l'hôpital d'oncologie pédiatrique de Rabat: « Le médecin le mieux placé pour s'occuper des malades est le médecin de proximité. [Mais] il faut qu'il soit formé. »[134]
Éducation médicale
Formation de premier cycle
Le Maroc compte cinq universités publiques comportant des programmes d'enseignement médical, situées à Rabat, Casablanca, Marrakech, Fès et Oujda. Obtenir un diplôme de médecine d'une de ces universités exige de suivre un programme d'enseignement et de formation de sept ans.[135] Les cinq premières années du programme consistent essentiellement en une instruction théorique en sciences essentielles et en médecine.[136] Lors des sixième et septième années, les étudiants sont engagés à plein temps dans des fonctions d'externat et d'internat.[137]
Avant 2015, comme l'a noté Human Rights Watch dans son rapport de 2011 sur la situation mondiale en matière de traitement de la douleur, les soins palliatifs n'avaient pas encore été officiellement intégrés dans les programmes d'études de premier cycle des étudiants en médecine.[138] Si certaines facultés de médecine offraient un enseignement qui comportait des allusions aux soins palliatifs, il n'y avait aucun cours obligatoire sur ce sujet.[139] En conséquence, la plupart des médecins actuellement en exercice au Maroc n'ont pas ou très peu de connaissances au sujet des soins palliatifs et n'ont pas été exposés en milieu clinique à ce service de santé, ce qui complique grandement les efforts en vue d'intégrer les soins palliatifs dans le système de santé.
Mais ceci est sur le point de changer. Sur la base d'une recommandation faite par une commission conjointe du ministère de la Santé et du ministère de l'Enseignement supérieur créée en 2005 pour réformer les études médicales au Maroc, le gouvernement est en train d'apporter des changements aux programmes nationaux d'études de médecine, que toutes les facultés de médecine publiques et deux écoles de médecine privées situées à Casablanca et à Rabat doivent suivre. Selon ce nouveau programme, dont la mise en place sera effective à la fin de 2015, tous les étudiants en médecine recevront 20 heures d'instruction obligatoire sur le traitement de la douleur et les soins palliatifs, en cinquième année d'études de médecine.[140]
À la connaissance de Human Rights Watch, au moment de la rédaction de ce rapport, le contenu exact de la composante du nouveau programme d'études concernant les soins palliatifs n'a pas encore été determiné. Pour que sa mise en oeuvre soit couronnée de succès, il est essentiel que des fournisseurs de soins palliatifs expérimentés participent à ce processus; qu'ils enseignent eux-mêmes ce contenu aux étudiants; et que les soins palliatifs soient inclus dans les examens auxquels sont soumis les étudiants. Par ailleurs, le nouveau programme d'études ne prévoit pas une exposition obligatoire aux soins palliatifs en milieu clinique pour les étudiants en médecine de sixième et septième années. Un travail clinique devrait être incorporé progressivement dans la formation des étudiants en médecine.
Bien qu'il faudra du temps pour que les médecins qui auront suivi cet enseignement arrivent en nombre sur le marché du travail, ce nouveau cursus a le potentiel d'avoir un fort impact sur l'accès au traitement de la douleur et aux soins palliatifs au Maroc. Un programme d'études similaire de 20 heures a été mis en place en France au milieu des années 1990.[141] Selon l'OICS, les réformes de l'éducation adoptées par la France ont été un élément crucial du succès de ses efforts pour améliorer l'accès aux opioïdes.[142]
Enseignement médical continu
Bien que le nouveau cursus d'études de premier cycle constitue un grand pas en avant, il est essentiel que le Maroc investisse également dans la formation des médecins actuellement en activité mais qui n'ont pas suivi de formation en soins palliatifs. Le développement d'un enseignement continu sur les soins palliatifs était un élément clé du « plan d'action Maroc » adopté lors d'un atelier sur les soins palliatifs organisé en 2010 par l'OMS, en coopération avec la Société marocaine des soins palliatifs et l'Association africaine des soins palliatifs.[143]
Contrairement aux formations intermédiaires, décrites ci-dessous, l'enseignement continu devrait fournir une formation de base sur le traitement de la douleur et les soins palliatifs à d'importants segments de la communauté médicale. La Société marocaine des soins palliatifs et de traitement de la douleur a organisé des sessions de formation au traitement de la douleur dans de nombreuses villes du Maroc en 2006-2007. Ces sessions ont attiré plus de 2 000 praticiens.[144]Quoique impressionnantes par leur portée, ces formations étaient axées sur le traitement de la douleur et non sur les soins palliatifs au sens large, et elles n'ont plus eu lieu depuis des années.
En septembre 2015, la Société américaine d'oncologie clinique et le centre régional d'oncologie de Fès, en coopération avec la Fondation Lalla Salma, organiseront à Fès un atelier de soins palliatifs, le premier du genre. Cet atelier de trois jours couvrira un large éventail de thèmes, y compris le traitement de la douleur et d'autres symptômes communs et la communication du pronostic médical aux malades.[145] Bien qu'il se tiendra après la rédaction de ce rapport, cet atelier peut fournir un modèle qui pourrait être étendu afin de toucher de plus larges segments de la profession médicale.
Formation intermédiaire
Il y a un manque notoire de formation intermédiaire obligatoire en matière de soins palliatifs. Human Rights Watch a pu identifier un tel programme destiné aux médecins qui se spécialisent dans la réanimation, à l'Université Mohammed V (Souissi) à Rabat. Là, les internes sont tenus de participer à un internat de six mois en service de réanimation à l'Institut national d'oncologie de Rabat, qui inclut une rotation de deux mois au sein de l'unité de soins palliatifs.[146]
Les médecins qui se spécialisent dans d'autres champs de la médecine qui voient passer de nombreux malades nécessitant des soins palliatifs, comme l'oncologie, la gastroentérologie et la cardiologie, ne reçoivent aucune formation obligatoire - académique ou clinique - en matière de soins palliatifs. En fait, les médecins qui se spécialisent en réanimation en dehors de Rabat n'en reçoivent pas non plus.
Nos recherches ont permis d'identifier trois programmes optionnels d'obtention d'un certificat ou d'un diplôme et qui fournissent une formation intermédiaire au traitement de la douleur et/ou aux soins palliatifs aux médecins généralistes et aux spécialistes dans les facultés de médecine de Rabat, Casablanca et Oujda. À Rabat, l'université offre un certificat d'un an en traitement de la douleur et soins palliatifs, qui s'obtient au bout de 60 heures de cours théoriques et d'une exposition clinique modérée aux soins palliatifs au sein de l'Institut national d'oncologie.[147]
À Oujda, l'université offre un diplôme de traitement de la douleur, ouvert à 30 candidats. Bien que ce programme compte davantage d'heures de formation—120 heures de théorie et 20 heures de « formation pratique »—que le programme de Rabat, il n'offre pas de formation aux soins palliatifs.[148] De même, le programme d'octroi d'un certificat en matière de traitement de la douleur de Casablanca ne comporte pas de cours sur les soins palliatifs.[149] Bien que ces certificats ou diplômes soient importants pour ceux qui en tirent parti, davantage reste à faire pour assurer que les praticiens qui sont fréquemment en contact avec des malades nécessitant des soins palliatifs soient tenus de recevoir des formations à la fois dans le traitement de la douleur et dans les soins palliatifs.
Un important obstacle à l'accroissement des programmes de formation intermédiaire aux soins palliatifs pour les médecins qui rencontrent régulièrement des personnes souffrant de maladies incurables, est constitué par la pénurie de services de soins palliatifs dans le pays, qui puissent servir de ressources pour de tels programmes. À mesure que le Maroc augmente le nombre d'hôpitaux qui offrent des soins palliatifs, comme c'est prévu dans le plan national de lutte contre le cancer, il devrait être possible de créer des programmes supplémentaires de formation intermédiaire.
Formation des spécialistes
Un décret ministériel de 1993 présente une liste exhaustive des spécialités médicales disponibles au Maroc.[150] En 2008, par un décret émis par le ministre de l'Enseignement supérieur, la gastroentérologie, la médecine aéronautique, l'informatique médicale et la psychiatrie pédiatrique y ont été ajoutées en tant que spécialités médicales.[151]
Actuellement, les soins palliatifs ne constituent pas une spécialité médicale au Maroc. Mais à partir de 2015, l'Université Mohammed V prévoit d'offrir un diplôme universitaire en traitement de la douleur et soins palliatifs, qui incluera 152 heures de formation théorique sur le traitement de la douleur et 28 heures sur les soins palliatifs, ainsi qu'un internat clinique de 40 heures dans l'unité de soins palliatifs de l'Institut national d'oncologie de Rabat.[152] Ce nouveau diplôme sera l'occasion éducationnelle la plus proche d'une spécialisation dans les soins médicaux disponible au Maroc, bien qu'elle ne donne pas droit au titre de spécialiste des soins palliatifs et soit encore bien en-deça des recommandations de l'AESP consistant en 160 heures de formation clinique pour les spécialistes des soins palliatifs.
Formation des infirmières et infirmiers
La résolution de l'Assemblée mondiale de la santé recommande que tout le personnel infirmier reçoive une formation aux soins palliatifs.[153] En effet, les infirmières sont souvent les personnes qui sont les plus proches des malades et de leurs familles et sont très conscientes des symptômes physiques et émotionnels qu'éprouvent les malades.[154] En tant que telles, elles jouent un rôle critique dans l'identification des malades qui nécessitent d'être recommandés pour des interventions plus complexes et pour leur fournir des soins de base, évaluer leurs douleurs et leur offrir un soutien et un réconfort social. En Ouganda, des infirmières spécialement formées sont autorisées à prescrire des analgésiques opioïdes aux malades, ce qui a grandement élargi l'accès aux soins palliatifs dans les communautés rurales où aucun médecin n'est présent.[155]
Il existe peu de littérature sur l'éducation des infirmières au sujet des soins palliatifs au Maroc. Toutefois, une petite étude réalisée en 2008 au centre régional d'oncologie à Rabat indique que la formation aux soins palliatifs des infirmières dans cette ville n'était pas adéquate à l'époque. Sur les 21 infirmières ayant fait l'objet de l'étude, 20 ont indiqué qu'aucun cours n'était disponible en premier cycle sur les soins aux malades nécessitant des soins palliatifs et 16 ont estimé qu'elles n'avaient pas été formées de manière adéquate dans l'accompagnement de fin de vie. Sur toutes les infirmières interrogées, cinq seulement ont indiqué avoir participé à une forme quelconque de formation continue dans les soins aux malades en fin de vie.[156]
Disponibilité des médicaments
L'OMS recommande que les pays adoptent une « politique en matière de médicaments qui permette d'assurer la disponibilité des médicaments essentiels au traitement de certains symptômes, y compris la douleur et la détresse psychologique, et en particulier les analgésiques opiacés pour le traitement de la douleur et de l'insuffisance respiratoire. »[157] En 2013, l'OMS a créé des sections sur le traitement de la douleur et les soins palliatifs dans sa Liste modèle de médicaments essentiels et sa Liste modèle des médicaments essentiels pour enfants. Ces sections contiennent des médicaments et des formulations spécifiques que l'OMS considère comme essentiels pour le traitement de la douleur et les soins palliatifs.
Afin de respecter le droit à la santé, les pays devraient s'assurer de la disponibilité et de l'accessibilité de tous les médicaments figurant sur la Liste modèle de médicaments essentiels de l'OMS. Le Comité des droits économiques, sociaux et culturels de l'ONU a affirmé que fournir les médicaments essentiels tels qu'ils sont définis par l'OMS était une obligation fondamentale, qui ne pouvait pas être limitée par l'invocation d'un manque de ressources.[158]
Disponibilité et accessibilité des analgésiques opiacés
Les analgésiques opioïdes sont essentiels au traitement de la douleur, de l'insuffisance respiratoire et de plusieurs autres symptômes communs chez les personnes qui ont besoin de soins palliatifs. Du fait que les médicaments opiacés sont des substances contrôlées, les pays ont l'obligation de règlementer la manière dont ils peuvent être produits, distribués, prescrits et administrés.
Dans de nombreux pays, dont le Maroc, l'accès à ces médicaments est très limité. Comme nous l'avons mentionné plus haut, l'Organe international de contrôle des stupéfiants (OICS) a noté, dans son rapport annuel de 2014, que 5,5 milliards de personnes vivent dans des pays où l'accès à ces médicaments est inexistant ou limité.[159]
La Convention unique sur les stupéfiants de 1961, accord international qui fournit un cadre de référence aux efforts nationaux en matière de contrôle des stupéfiants, contient quatre exigences de base pour les règlementations nationales des médicaments contrôlés:
- Les personnes qui dispensent les médicaments doivent être qualifiées pour ce faire, soit du fait de leur licence professionnelle, soit par une procédure spéciale d'obtention d'une licence;
- Les médicaments ne peuvent être transmis qu'entre institutions ou personnes autorisées;
- Les médicaments ne peuvent être administrés à un malade que sur ordonnance médicale; et
- Les documents concernant les mouvements de ces médicaments sont conservés pendant au moins deux ans.[160]
La Convention unique autorise spécifiquement les pays à mettre en place des exigences supplémentaires, y compris un formulaire spécial d'ordonnance réservé aux médicaments contrôlés. Toutefois, les pays ont une double obligation en ce qui concerne ces médicaments: ils doivent s'assurer de leur disponibilité pour les besoins de la médecine et de la science, tout en empêchant leur détournement et leur utilisation illégale.[161] Les pays doivent aussi veiller à ce que toute exigence allant au-delà de celles qui sont spécifiées dans la Convention unique de 1961 n'entrave pas inutilement l'accès médical.[162]
Les normes internationales en matière de droits humains exigent également que les pays s'assurent que les analgésiques opioïdes figurant sur la Liste modèle des médicaments essentiels de l'OMS soient disponibles et accessibles. Du fait que la fabrication, la prescription et l'administration de médicaments contrôlés sont soumises à de strictes règlementations par les gouvernements, les États ont l'obligation de s'assurer que ces règlementations ne restreignent pas inutilement l'accès des malades à ces produits à des fins médicales. Les règlementations qui entravent arbitrairement l'acquisition et l'administration de ces médicaments à des fins médicales peuvent constituer une violation du droit à la santé.
***
Le gouvernement marocain a clairement identifié l'amélioration de l'accès aux analgésiques opioïdes comme une priorité. La SSS contient comme point d'action spécifique « l'apport d'une formation et d'informations aux personnels de santé et la lutte contre la morphinophobie. »[163] Ce point reflète étroitement les mesures encouragées par le PNPCC.[164]
Toutefois, la disponibilité et l'accessibilité des analgésiques opiacés demeurent très limitées. Nos recherches ont permis d'établir que la plupart des centres régionaux d'oncologie et certaines pharmacies dans leurs alentours immédiats disposaient de morphine et qu'au moins quelques médecins pouvaient en prescrire.[165] Cependant, nos visites dans quatre régions ont montré que peu d'établissements de santé de niveau secondaire disposaient de morphine absorbable par voie buccale; que les médecins dans ces établissements n'avaient pas de formulaires d'ordonnance spéciaux pour prescrire des opioïdes; et que les pharmacies n'en stockaient pas.
Analyse des cadres règlementaires
Nous avons analysé en détail les règlementations du Maroc concernant les analgésiques opioïdes et leur application pratique, afin de déterminer dans quelle mesure elles contribuent à limiter la disponibilité de ces médicaments.
En 2013, le Maroc a modifié sa loi sur les substances contrôlées pour allonger la période couverte par une ordonnance pour un analgésique opioïde, la faisant passer de 7 à 28 jours et levant ainsi un obstacle majeur à la disponibilité de ces médicaments.[166] La limitation précédente à sept jours signifiait que les malades nécessitant des analgésiques opiacés, ou leurs proches, devaient se déplacer chaque semaine pour se rendre chez leur médecin afin d'obtenir une nouvelle ordonnance et acheter le produit. Le rapport de Human Rights Watch de 2011 sur la situation mondiale en matière de soins palliatifs identifiait cette exigence règlementaire comme un obstacle important à l'accès aux opioïdes.[167]
Nos recherches montrent que la règlementation actuelle du Maroc va au-delà des exigences de la Convention unique de 1961 sur les stupéfiants. Mais bien que les exigences administratives supplémentaires créent par définition des obstacles supplémentaires à l'utilisation de ces médicaments, nous n'avons pas constaté qu'elles imposaient un fardeau excessif aux médecins ou aux pharmaciens, notamment à ceux qui travaillent dans le système public de santé.
Une loi marocaine datant de 1922, à l'époque où le pays était un protectorat français, régit encore la manipulation, la prescription et l'administration des analgésiques opioïdes. Selon cette loi, seuls les docteurs en médecine sont habilités à prescrire des opioïdes, bien que tous les médecins puissent obtenir le droit de prescrire des médicaments.[168]
Formulaires d'ordonnance spéciaux: La loi marocaine exige que toutes les ordonnances pour des opioïdes administrés en mode ambulatoire soient rédigées sur des formulaires spéciaux.[169] Alors que la Convention unique autorise spécifiquement les pays à exiger leur utilisation, l'OMS a noté que l'exigence de formulaire d'ordonnance spéciaux alourdissait les procédures administratives, tant pour les professionnels de santé que pour les autorités chargées du contrôle des stupéfiants.[170] Il a affirmé que ce problème est « aggravé si les formulaires ne sont pas facilement disponibles, ou si les professionnels de santé doivent payer pour se les procurer. » Il recommande que les pays « s'assurent que ce système n'entrave pas la disponibilité et l'accessibilité des médicaments contrôlés. »[171]
Les médecins doivent obtenir les formulaires d'ordonnance spéciaux, appelés « carnets à souche », auprès du Département des médicaments et de la pharmacie du ministère de la Santé. Point important, les médecins peuvent commander ces carnets à souche par courrier plutôt que d'avoir à se déplacer en personne. Le Département des médicaments et de la pharmacie peut aussi émettre deux carnets à souche en même temps, de 50 feuillets chacun. La souche doit être renvoyée au ministère de la Santé avant qu'un nouveau carnet puisse être obtenu, mais le fait que les médecins soient autorisés à détenir deux carnets à souche en même temps permet de réduire le risque qu'un médecin se trouve dépourvu de carnet d'ordonnances pour des analgésiques opiacés pendant le processus de commande.[172]
Des médecins attachés à plusieurs hôpitaux publics de niveau tertiaire ont déclaré à Human Rights Watch que le processus d'obtention des carnets à souche était relativement simple et était souvent effectué pour eux par l'administration de l'hôpital. Fait significatif, de nombreux centres publics régionaux d'oncologie commandent de nombreux carnets à souche à la fois, ce qui les rend facilement disponibles.[173]
Mais le processus d'obtention des carnets à souche constitue un obstacle plus important pour les médecins exerçant en dehors du système public de santé. Contrairement aux médecins du secteur public, les médecins privés doivent déposer leur première demande d'un carnet à souche par un intermédiaire: le président de l'Ordre national des médecins, une association professionnelle. Le président, à son tour, doit envoyer une demande écrite au ministère de la Santé.[174] Selon le Dr. Mati Nejmi, qui travaille dans un cabinet privé depuis 2013, ce processus peut prendre plus d'un mois.[175] Bien que les médecins privés puissent obtenir les carnets à souche suivants en écrivant directement au ministère de la Santé, le processus initial peut avoir un effet dissuasif.
En 2014, le ministère de la Santé a livré 409 carnets à souche, dont 310 à des médecins du secteur public de santé et 99 à des praticiens privés.[176] Human Rights Watch ignore combien de médecins détiennent un carnet à souche mais étant donné que beaucoup d'entre eux utilisent plus d'un carnet par an, il est probable que leur nombre est nettement inférieur à 409.
Le Maroc a accompli récemment d'importants progrès afin d'augmenter la portée des privilèges de prescription d'opioïdes—le nombre de carnets à souche distribués a augmenté de 32 % entre 2013 et 2014. Toutefois, seule une petite fraction des quelque 20 500 médecins exerçant au Maroc ont ce privilège,[177] ce qui complique pour les malades la recherche d'un médecin qui soit en mesure de leur prescrire des opioïdes.
Règlementations des analgésiques opiacés pour les pharmacies: Aux termes de la loi marocaine, n'importe quelle pharmacie peut stocker des analgésiques opioïdes.[178] Cependant, elles doivent se conformer à un certain nombre d'exigences règlementaires.[179] Des pharmaciens ont décrit l'obligation de conserver des traces détaillées de tous les achats et ventes dans plusieurs registres spéciaux, l'un contenant les descriptions détaillées de toutes les ventes, un autre pour noter l'état des stocks et un troisième pour les achats de médicaments contrôlés.[180]
Chaque registre doit être acheté séparément, en personne (par le pharmacien ou par un représentant), auprès de trois organismes différents—le Conseil national des pharmaciens, le Conseil régional des pharmaciens et le Syndicat des pharmaciens—bien que ces organisations soient toutes les trois situées dans le même immeuble à Rabat. Les pharmaciens doivent également payer ces registres, dont le prix varie de 200 à 500 DM (21 à 53 dollars US).[181] Les trois registres doivent tous être conservés pendant une période maximale de 10 ans, au cas où leur détenteur ferait l'objet d'un audit du gouvernement.[182]
Malgré la complexité du processus, la plupart des pharmaciens interrogés par Human Rights Watch ont déclaré qu'ils ne ne trouvaient pas ces exigences excessivement lourdes. Des entretiens avec les responsables de 16 pharmacies privées dans 6 villes, dont 14 ne conservaient pas de stocks de morphine, ont révélé que les exigences règlementaires n'étaient pas la principale des raisons pour lesquelles les pharmacies ne disposaient pas de ce médicament. En fait, un certain nombre de ces pharmaciens ont affirmé qu'ils avaient tous les registres nécessaires pour acquérir et distribuer de la morphine, mais qu'ils s'en abstenaient à cause de préoccupations concernant la dépendance aux stupéfiants et leurs éventuelles utilisations illégales, ainsi que du manque relatif de demande pour ce médicament. Les pharmaciens qui stockaient et distribuaient régulièrement des opioïdes estimaient que le détournement de ceux-ci à des fins illégales par la clientèle pouvait être réglé par une administration scrupuleuse, mais ils se sont faits l'écho de certaines des préoccupations économiques soulevées par d'autres pharmaciens, notamment du bas niveau des marges de profit et de la demande.[183]
Le Dr. Laghdaf Rhaouti, par exemple, propriétaire d'une pharmacie située à proximité de l'Institut national d'oncologie et qui stocke de la morphine absorbable par voie buccale, a expliqué à Human Rights Watch pourquoi il stocke de la morphine malgré ses faibles marges de profit:
Je stocke de la morphine car c'est une obligation professionnelle …. C'est un acte humanitaire …. En tant que pharmacien, n'est-ce pas mon devoir? En tant qu'être humain, n’est-ce pas une question de conscience?… Je ne pense pas au profit, je pense aux besoins du public pour ces médicaments.[184]
Cependant, la grande majorité des pharmacies choisissent de ne pas stocker ces médicaments et leur pénurie dans les petites villes est un important obstacle à leur utilisation. Pour respecter le droit à la santé, il incombe au gouvernement de s'assurer que ce médicament essentiel soit disponible pour les malades, même si les forces du marché rendent son stockage peu attractif pour les pharmacies privées.
|
Accroître l'accès aux analgésiques opiacés: Une pénurie de pharmacies qui stockent de la morphine absorbable par voie buccale constitue un défi majeur dans de nombreux pays. Alors qu'un pharmacien au Maroc nous a déclaré qu'il stockait de la morphine car il estime avoir « l'obligation professionnelle » de s'assurer que le public a accès aux médicaments, les exigences administratives, le faible niveau de la demande, les préoccupations au sujet du potentiel de détournement ou de mauvais usage, ainsi que la possibilité d'être surveillé par les autorités, dissuadent de nombreux autres d'en stocker. Plusieurs pays ont activement tenté de régler cette question. En Colombie, par exemple, une coopération intensive entre le gouvernement, les ONG et des universitaires a conduit à une révision en 2008 des règles régissant l'acquisition des médicaments à l'échelon régional. Aux termes de cette nouvelle règlementation, les 32 états colombiens doivent tous disposer d'un lieu au moins où l'existence d'un stock d'opioïdes est garanti à tout moment.[185] Cet engagement en faveur de la disponibilité des opiacés a été renforcé dans l'article huit de la loi sur les soins palliatifs récemment adoptée par la Colombie.[186] À la suite de ces efforts -et d'autres- afin d'améliorer l'accès aux soins palliatifs en Colombie, la consommation d'opioïdes a augmenté de manière spectaculaire. Entre 2006 et 2012, le gouvernement a fait état d'une hausse de 270 % de la consommation d'opioïdes.[187] Le Vietnam a entrepris avec succès des efforts similaires pour améliorer l'accès aux soins palliatifs et au traitement de la douleur. En 2005, son ministère de la Santé a lancé une initiative en faveur des soins palliatifs et créé un groupe de travail ad hoc, qui comprenait le ministère, des médecins et des experts internationaux.[188] Sur la base des constatations du groupe de travail, le ministère de la Santé a mis en place des réformes sur les plans éducationnel et règlementaire à partir de 2006. Fait significatif, en 2008, le ministère de la Santé a assoupli un certain nombre d'obstacles règlementaires à l'accès aux opioïdes: la dose quotidienne maximale d'opioïde a été abolie; la période couverte par une ordonnance a été allongée, passant de 7 à 30 jours; les médecins assistants exerçant dans des zones reculées du pays ont été habilités à obtenir une licence pour prescrire de la morphine; et les hôpitaux de district et les postes de santé communaux ont été autorisés à prescrire et à dispenser de la morphine.[189] Comme en Colombie, les nouvelles règlementations spécifient également que les opioïdes devraient être disponibles dans chaque district et chargent les pharmacies d'hôpital de fournir de la morphine absorbable par voie buccale aux malades en mode ambulatoire quand elle n'est pas disponible ailleurs.[190] En conséquence de ces efforts -entre autres- pour améliorer l'accès aux soins palliatifs au Vietnam, la consommation d'opioïdes a augmenté de plus de 400 % entre 2005 et 2012.[191] |
Opiophobie et malentendus
De nombreux interlocuteurs ont désigné la crainte suscitée par les analgésiques opiacés et l'absence de formation à leur utilisation comme étant les principales raisons de leur pénurie dans la majeure partie du pays. Le gouvernement lui-même a également identifié ces deux facteurs comme constituant un obstacle important, dans sa Stratégie sectorielle de santé et son Plan national de prévention et de contrôle du cancer.[192]
De nombreux médecins et administrateurs d'hôpitaux que nous avons interrogés dans des établissements de santé de niveau secondaire ont affirmé qu'ils ne disposaient pas de carnets à souche car ils estiment que les opioïdes sont de nature accoutumante et ne peuvent être prescrits que par des spécialistes ou dans des établissements de niveau tertiaire.[193] Dans la plupart de ces établissements, la morphine n'est utilisée que par les anesthésistes pour les opérations chirurgicales.
La peur et les préjugés concernant la morphine et d'autres analgésiques opioïdes ne sont peut-être pas surprenants, étant donné que la loi qui les régit s'appelle la Loi portant règlement sur l'importation, le commerce, la détention et l'usage des substances vénéneuses (accent mis par Human Rights Watch).[194] De par cette loi, les analgésiques opiacés sont inclus sur une liste appelée « Substances vénéneuses du tableau B. » Si le Maroc partage cette pratique d'étiquetage avec d'autres pays francophones,[195] de nombreux pays francophones utilisent le terme de stupéfiants,[196] qui est la désignation retenue dans la Convention unique.[197]
|
Impact des règlements de l'ère coloniale sur les substances contrôlées dans les pays francophones Au début du XXème siècle, la France a adopté des règles très strictes pour la fourniture de médicaments opioïdes, exigeant l'utilisation de carnets d'ordonnances spéciaux et limitant à sept jours la période couverte par chaque ordonnance.[198] Elle a imposé les mêmes règlementations à un grand nombre de ses colonies. Depuis la fin des années 1980, la France a graduellement simplifié ses règlementations afin d'assurer que les analgésiques opioïdes soient disponibles pour le traitement de la douleur et les soins palliatifs. En 1999, elle a éliminé le carnet d'ordonnances spécial, permettant que les prescriptions soient rédigées sur des ordonnances sécurisées très largement disponibles, et a allongé à 28 jours la durée maximale de la dose d'analgésiques opioïdes couverte par une ordonnance.[199] Mais alors que la France a grandement simplifié ses règlementations, de nombreux pays francophones continuent de vivre avec les règles strictes héritées de l'époque coloniale.[200] Jusqu'en 2013, le Maroc a lui aussi conservé la limitation à sept jours pour les ordonnances pour des analgésiques opioïdes, contraignant les malades ou leurs proches à se rendre chaque semaine chez leur médecin pour obtenir une nouvelle ordonnance, ce qui constitue une lourde obligation pour des personnes souffrant d'une maladie incurable et leurs familles.[201] Mais, dans une décision importante, le Maroc a levé cet obstacle légal, allongeant de 7 à 28 jours la période couverte par une ordonnance pour des opioïdes.[202] Human Rights Watch encourage les autres pays francophones qui ont conservé cette limitation à suivre l'exemple du Maroc et à réviser et amender leurs règlementations afin d'améliorer l'accès à ces médicaments essentiels. |
Il est clair que désigner des médicaments essentiels comme des poisons a pour effet de les stigmatiser et contrevient aux directives de l'OMS sur les politiques concernant les substances contrôlées, qui exhortent les États à débarrasser leurs politiques nationales en matière de contrôle des médicaments des terminologies qui ont« le potentiel de semer la confusion entre l'usage médical des opioïdes pour le traitement de la douleur et l'abus des drogues ou la dépendance aux drogues. »[203]
|
Disponibilité des médicaments contre les douleurs neuropathiques La douleur neuropathique (DN) est une douleur causée par une lésion ou par une maladie affectant le système nerveux.[204] Comme la douleur non neuropathique, la DN est fréquente chez les individus atteints de maladies chroniques, dont le sida, le diabète et la sclérose en plaques.[205] La DN est « associée à d'importantes détériorations de la qualité de vie et du bien-être socioéconomique, parfois même davantage que la douleur chronique non neuropathique. »[206] Du fait que la DN diffère de la douleur non neuropathique, des médicaments différents sont nécessaires pour la traiter. Fait significatif, les opioïdes puissants ne sont pas recommandés comme traitement principal de la DN. En 2015, une étude systématique réalisée par le Groupe d'intérêt spécial sur la douleur neuropathique (NeuPSIG) de l'Association internationale pour l'étude de la douleur (AIED) a permis de recommander 15 médicaments essentiels pour traiter la DN, groupés en 6 catégories.[207] Afin de traiter efficacement la DN chez tous les patients qui en souffrent, les médecins ont besoin d'avoir accès à au moins un médicament figurant dans chacune de ces six catégories. Ceci donne aux médecins des solutions de rechange, au cas où un malade ne réagit pas bien à un médicament disponible, comme c'est fréquent dans le traitement de la DN.[208] Cependant, une comparaison de la liste marocaine des médicaments essentiels et de la liste des médicaments remboursables par l'AMO et le RAMED à ceux qui sont identifiés dans l'étude du groupe NeuPSIG, révèle un certain nombre de différences importantes. Fait significatif, la liste marocaine ne contient pas deux catégories complètes de médicaments: les inhibiteurs de la recapture de la sérotonine-noradrénaline (serotonin noradrenaline reuptake inhibitors, SNRIs) et les antagonistes des récepteurs alpha-2-delta (alpha-2-delta antagonists). Ces deux catégories sont recommandées comme traitement initial de la DN. Bien que la liste des médicaments remboursables comprenne les SNRI, elle n'inclut pas non plus les antagonistes des récepteurs alpha-2-delta (cf. annexe I). |
Disponibilité des autres analgésiques opioïdes
De nombreux médecins et pharmaciens ont noté que les alternatives à la morphine, telles que l'oxycodone et la méthadone, n'étaient pas disponibles pour le traitement de la douleur au Maroc. La méthadone est disponible pour traiter la dépendance aux opiacés mais pas pour le traitement de la douleur. En conséquence, les médecins n'ont pas d'autre solution que la morphine, ce qui complique le traitement des malades qui ne la supportent pas ou dont les douleurs ne sont pas atténuées par elle. Un médecin oncologue a fait ce commentaire:
Ne pas disposer d'une gamme de sédatifs de la douleur constitue aussi un problème si un patient a une intolérance à la morphine ou souffre d'effets secondaires comme les nausées ou les vertiges. Nous avons de la morphine, donc nous pouvons traiter les douleurs intenses, mais nous avons un problème dès que nous devons l'alterner avec d'autres sédatifs.[209]
Sur la Liste modèle des médicaments essentiels de l'OMS, l'oxycodone est incluse dans la section relative au traitement de la douleur et aux soins palliatifs, en tant que produit de substitution à la morphine. La méthadone ne figure que dans la section sur les troubles découlant de l'utilisation de certaines substances mais est fréquemment utilisée dans le traitement de la douleur dans de nombreux pays.[210]
En outre, des médecins ont relevé que la morphine sous forme buvable n'est pas disponible au Maroc. Ceci complique son administration aux malades qui ont des difficultés à avaler ou qui souffrent de nausées incontrôlables, phénomènes qui ne sont pas rares chez les patients en soins palliatifs. Le Dr. Hessissen, l'oncologue pédiatrique, a noté qu'il s'agissait d'un problème dans le traitement des enfants souffrant de douleurs: « Les jeunes enfants ne peuvent pas avaler des comprimés. [Nous] leur donnons plutôt de la codéine. »[211] L'OMS
retiré la codéine de sa directive clinique sur le traitement des douleurs persistantes chez l'enfant en 2012, en raison de préoccupations de sûreté et d'efficacité.[212]
IV. L'obligation incombant au Maroc d'améliorer l’accès aux soins palliatifs
Loi nationale
À la suite des réformes de 2011, la Constitution du Maroc garantit pour la première fois un certain nombre de droits économiques et sociaux à tous ses citoyens, y compris le droit à la santé.[213] L'article 31 affirme en partie :
L'État, les établissements publics et les collectivités territoriales œuvrent à la mobilisation de tous les moyens disponibles pour faciliter l'égal accès des citoyennes et des citoyens aux conditions leur permettant de jouir du droit: aux soins de santé; … à la protection sociale, [et] à la couverture médicale….[214]
L'article 34 de la constitution ajoute qu'un soin particulier doit être apporté à « traiter et prévenir la vulnérabilité de certaines catégories » de personnes, notamment les personnes âgées.[215]
La Stratégie sectorielle de santé, qui inclut des points d'action sur les soins palliatifs et le traitement de la douleur, souligne le fait que la constitution marocaine de 2011 « considère l'accès aux soins médicaux et à une couverture médicale comme un droit fondamental pour tous les citoyens. »[216] Dans ce contexte, la SSS adopte spécifiquement « une approche basée sur les droits qui vise à intégrer les dispositions concernant le droit à la santé contenues dans la nouvelle constitution. »[217]
Droit à la santé
Le Pacte international relatif aux droits économiques, sociaux et culturels (PIDESC), que le Maroc a ratifié en 1979, spécifie dans son article 12 que toute personne a le droit « de jouir du meilleur état de santé physique et mentale qu'elle soit capable d'atteindre. »[218] Le Comité des droits économiques, sociaux et culturels de l'ONU, organe chargé de superviser l'application des recommandations du PIDESC, a affirmé qu'il doit exister, dans l'État partie, en quantité suffisante, « des installations, des biens et des services ainsi que des programmes fonctionnels en matière de santé publique et de soins de santé », et que ces services doivent être accessibles.[219]
Du fait que les États se situent à des niveaux de ressources différents, le droit international ne précise pas la nature exacte des soins de santé qui doivent être fournis. Le droit à la santé est considéré comme un droit dont « la réalisation s'inscrit dans le temps. » En devenant partie aux accords internationaux, un État accepte « de prendre des mesures … au maximum de ses ressources disponibles » en vue d'assurer le plein exercice de ce droit à la santé.[220] En d'autres termes, les pays à hauts revenus devront généralement fournir des services de santé d'un niveau supérieur à celui des pays dont les ressources sont plus limitées. Mais tous les pays sont censés prendre des mesures concrètes en vue d'accroître ces services et une régression dans la fourniture de services de santé constituera, dans la plupart des cas, une violation du droit à la santé.
Il est à noter que le Comité des droits économiques, sociaux et culturels de l'ONU a également affirmé que certaines obligations sont tellement fondamentales que tous les États doivent s'en acquitter. Si des contraintes en matière de ressources peuvent justifier une réalisation seulement partielle de certains aspects du droit à la santé, le comité a observé vis-à-vis des obligations fondamentales qu'« un État partie ne peut absolument dans aucun cas justifier l'inexécution des obligations fondamentales…, auxquelles il est impossible de déroger. » Le comité a identifié, entre autres, les obligations fondamentales suivantes:
- De garantir le droit d'avoir accès aux équipements, produits et services sans discrimination aucune, notamment pour les groupes vulnérables ou marginalisés;
- De fournir les médicaments essentiels, tels qu'ils sont définis périodiquement dans le cadre du Programme d'action de l'OMS pour les médicaments essentiels;
- De veiller à une répartition équitable de tous les équipements, produits et services sanitaires; et
- D'adopter et de mettre en œuvre au niveau national une stratégie et un plan d'action en matière de santé publique, reposant sur les données épidémiologiques et répondant aux préoccupations de l'ensemble de la population dans le domaine de la santé.[221]
Le comité mentionne l'obligation d'assurer une formation appropriée au personnel de santé comme étant une « obligation tout aussi prioritaire. »[222]
Les soins palliatifs et le droit à la santé
Étant donné que les soins palliatifs sont un élément essentiel des soins de santé, le droit à la santé exige des pays qu'ils prennent des mesures, au maximum de leurs ressources disponibles, pour s'assurer que ces soins soient disponibles. En effet, le Comité des droits économiques, sociaux et culturels de l'ONU a souligné la nécessité « d'accorder aux personnes souffrant de maladies chroniques et aux malades en phase terminale l'attention et les soins voulus, en leur épargnant des souffrances inutiles et en leur permettent de mourir dans la dignité. »[223] Deux obligations différentes découlent de ceci pour les États:
- L'obligation négative de s'abstenir de mettre en place des politiques ou de prendre des mesures qui entravent arbitrairement la fourniture ou le développement des soins palliatifs; et
- L'obligation positive de prendre des mesures raisonnables pour assurer l'intégration des soins palliatifs dans les services de santé existants, tant publics que privés, en faisant usage de leurs pouvoirs règlementaires et autres, ainsi que par des flux de financement.
Éliminer toute entrave aux soins palliatifs
Le Comité des droits économiques, sociaux et culturels de l'ONU a affirmé que le droit à la santé exige que les États « s'abstiennent d'entraver directement ou indirectement l'exercice du droit à la santé ».[224] Les États sont tenus de s'abstenir de refuser ou d'amoindrir l'égalité d'accès de toutes les personnes, d'appliquer des politiques discriminatoires en matière de santé, d'entraver arbitrairement les activités des services de santé existants, ou de limiter l'accès aux informations relatives aux questions de santé.[225] Appliquée aux soins palliatifs, cette obligation signifie que les États sont tenus de s'abstenir de mettre en place des politiques de contrôle des médicaments qui entravent inutilement la disponibilité et l'accessibilité de médicaments essentiels pour les soins palliatifs, tels que la morphine et les autres analgésiques opioïdes.
Assurer l'intégration des soins palliatifs dans les services de santé
Le droit à la santé exige que les États prennent les mesures nécessaires à la « création de conditions qui permettent d'assurer à chacun l'attention et les prestations médicales voulues en cas de maladie. »[226] Le Comité des droits économiques, sociaux et culturels de l'ONU a affirmé que toute personne avait droit à un « système de protection sanitaire qui lui fournisse une égalité de chances de jouir du meilleur état de santé susceptible d'être atteint »,[227] y compris les personnes atteintes de maladies chroniques ou en phase terminale.
Le Comité a appelé à adopter une approche intégrée de la fourniture de différents types de services de santé qui associe des éléments de « prévention, de soins et de réadaptation en matière de traitement médical. »[228] Il a également affirmé que les investissements ne devraient pas favoriser de manière disproportionnée les services de santé curatifs onéreux, qui souvent ne sont accessibles qu'à une petite frange fortunée de la population, plutôt que des soins de santé primaires et une action de prévention sanitaire susceptibles de bénéficier à une proportion bien plus forte de la population.[229] Le même principe s'applique aux services de soins palliatifs. Compte tenu du fort pourcentage de malades du cancer et d'autres patients dont l'état nécessite des services de soins palliatifs, en particulier dans les pays à revenus moyens ou bas, il est nécessaire de donner une urgence considérable au développement de services de soins palliatifs pour ces malades.
Les médicaments de traitement de la douleur et le droit à la santé
Du fait que la morphine, sous ses formes injectable et buvable, figure sur la Liste des médicaments essentiels de l'OMS pour les adultes et pour les enfants, les pays sont tenus de fournir ces médicaments dans le cadre de leurs obligations fondamentales au nom du droit à la santé.[230]Les États devraient s'assurer que ces médicaments soient à la fois disponibles en quantités adéquates et accessibles physiquement et financièrement pour les personnes qui en ont besoin.
Afin d'assurer disponibilité et accessibilité, les États ont, entre autres, les obligations suivantes:
· Les États devraient évaluer régulièrement les progrès accomplis en vue d'assurer la disponibilité et l'accessibilité des médicaments sédatifs de la douleur; et
- Du fait que la règlementation du marché des médicaments contrôlés comme la morphine est entièrement dans les mains des gouvernements, les États doivent mettre en place des règles qui permettent d'assurer un système efficace d'acquisition et de distribution et créer un cadre juridique et règlementaire qui permette aux prestataires de services de santé, tant dans le secteur public que dans le secteur privé, d'obtenir, prescrire et dispenser ces médicaments. Toute règlementation qui entrave arbitrairement l'acquisition et la distribution de ces médicaments peut équivaloir à une violation du droit à la santé;
- Les États devraient adopter et mettre en œuvre une stratégie et un plan d'action pour le déploiement de services de traitement de la douleur et de soins palliatifs. Une telle stratégie et un tel plan d'action devraient identifier les obstacles qui entravent l'amélioration des services ainsi que les mesures nécessaires pour les éliminer;
- L'exigence d'accessibilité physique signifie que ces médicaments doivent être « physiquement accessibles sans danger pour tous les groupes de la population, en particulier les groupes vulnérables ou marginalisés. »[231]Les États doivent s'assurer qu'un nombre suffisant de prestataires de services de santé ou de pharmacies stockent et dispensent de la morphine et qu'un nombre adéquat de professionnels de santé soient formés et autorisés à prescrire ces médicaments.
Bien que le droit à la santé n'exige pas des États qu'ils offrent des médicaments gratuitement, l'accessibilité économique signifie que les médicaments devraient être « d'un coût abordable pour tous ». Ainsi que l’affirme le comité:
Le coût des services de soins de santé ... doit être établi sur la base du principe de l'équité, pour faire en sorte que ces services, qu'ils soient fournis par des opérateurs publics ou privés, soient abordables pour tous, y compris pour les groupes socialement défavorisés. L'équité exige que les ménages les plus pauvres ne soient pas frappés de façon disproportionnée par les dépenses de santé par rapport aux ménages plus aisés.[232]
Le traitement de la douleur et le droit de vivre à l'abri des traitements cruels, inhumains ou dégradants
Le droit de vivre à l'abri des traitements ou des châtiments cruels, inhumains ou dégradants est un droit humain fondamental qui est reconnu dans de nombreux instruments internationaux relatifs aux droits humains.[233] Outre qu'il interdit le recours à des traitements cruels, inhumains ou dégradants, ce droit crée également une obligation positive pour les États de protéger de tels traitements les personnes qui relèvent de leur autorité.[234]
Cette obligation a été interprétée comme incluant le devoir de protéger les personnes de douleurs évitables liées à leur état de santé. Comme l'a écrit Manfred Nowak, alors Rapporteur spécial de l'ONU sur la torture et les autres traitements ou châtiments cruels, inhumains ou dégradants, dans une lettre écrite conjointement avec le Rapporteur spécial de l'ONU sur le droit à la santé à la Commission des stupéfiants en décembre 2008:
Les gouvernements ont également l'obligation de prendre des mesures pour protéger les personnes qui relèvent de leur autorité contre les traitements inhumains et dégradants. L'abstention de la part des gouvernements de prendre des mesures raisonnables pour assurer l'accessibilité des traitements anti-douleur, qui place des millions de personnes en situation de souffrir inutilement de douleurs intenses et souvent prolongées alors qu'elles seraient évitables, pose la question de savoir s'ils se sont acquittés de cette obligation de manière adéquate.[235]
Dans un rapport au Conseil des droits de l'homme, Manfred Nowak a ultérieurement précisé que, de son point de vue d'expert, « le déni d'accès de facto aux antalgiques ou analgésiques, s'il se traduit par des douleurs et des souffrances sévères, constitue une peine ou un traitement inhumain ou dégradant. »[236]
Cependant, lorsqu’une personne souffrant de douleurs sévères n’a pas accès à un traitement approprié, cela n’est pas nécessairement constitutif d’une peine ou d’un traitement cruel, inhumain ou dégradant. Dans un rapport présenté en 2013 au Conseil des droits de l'homme, le Rapporteur spécial de l'ONU sur la torture de l'époque, Juan Mendez, a affirmé que pour que tel soit le cas, les critères suivants doivent être réunis:
- La douleur est sévère et dépasse le seuil minimum fixé en vertu de l’interdiction de la torture et des mauvais traitements;
- L’État a, ou devrait avoir, connaissance de la souffrance;
- Un traitement est disponible pour éliminer ou atténuer la douleur mais aucun traitement approprié n'a été offert; et
- L’État n’a pas de justification raisonnable pour expliquer le fait que des analgésiques n'étaient pas disponibles et accessibles.[237]
V. Recommandations complètes
L'introduction des soins palliatifs au Maroc, dans de grands hôpitaux ainsi qu'au niveau de la communauté, est une nécessité urgente afin d'éviter des souffrances inutiles à des milliers de personnes dans le pays. En tant que signataire de divers traités internationaux relatifs aux droits humains et des conventions de l'ONU sur les stupéfiants, le gouvernement a l'obligation de s'assurer que ses citoyens ont accès à des soins palliatifs financièrement abordables et aux médicaments essentiels à ce service de santé.
Le gouvernement marocain a fait d'importants pas en avant en vue de lever les obstacles au développement des soins palliatifs. Il est par conséquent en bonne position pour commencer à mettre en œuvre la vision articulée dans son Plan national de prévention et de contrôle du cancer (PNPCC) et sa Stratégie sectorielle de santé (SSS) pour la fourniture de soins palliatifs à tous les niveaux du système de santé du pays, ce qui apporterait d'énormes bienfaits chaque année à des dizaines de milliers de Marocains. Pour atteindre ce but, Human Rights Watch estime qu'il est essentiel de prendre les mesures suivantes:
- Créer des centres de soins palliatifs généraux dans chacun des cinq centres hospitaliers universitaires. Ces unités devraient disposer d'équipes multidisciplinaires, comprenant des médecins, des infirmières et des psychologues, tous formés aux techniques des soins palliatifs. Cette mesure est d'une importance centrale car elle permettrait au Maroc d'avancer dans trois domaines importants:
- La nécessité d'offrir des soins palliatifs à des malades non cancéreux;
- Le personnel de ces services pourrait aider à enseigner la composante sur les soins palliatifs du nouveau programme d'études de médecine adopté par le Maroc et permettre des roulements de service cliniques en soins palliatifs; et
- Ces institutions académiques pourraient aider à développer et mettre en œuvre un calendrier de recherches sur les soins palliatifs dont le besoin se fait sentir pour déterminer les normes et les modèles de soins qui sont appropriés pour le Maroc.
- Créer des centres de soins palliatifs dans tous les centres régionaux d'oncologie et dans l'hôpital d'oncologie pédiatrique de Rabat. Le gouvernement devrait s'assurer que tous les centres régionaux de traitement du cancer fonctionnant actuellement, ainsi que ceux qui ont ouvert récemment, disposent de services de soins palliatifs. Ces centres pourront alors servir de base pour la poursuite de la décentralisation des soins palliatifs. Une unité de soins palliatifs dans l'unité d'oncologie pédiatrique de Rabat pourrait constituer une base pour les efforts de développement des soins palliatifs pédiatriques et de décentralisation progressive de ceux-ci.
- Intégrer le traitement de la douleur et assurer la disponibilité des analgésiques opiacés absorbables par voie buccale dans les établissements médicaux de niveau secondaire.
- Le gouvernement devrait s'assurer que tous leshôpitaux locaux, provinciaux et régionaux disposent de personnel suffisamment formé à l'évaluation et au traitement de la douleur et que de la morphine absorbable par voie buccale soit disponible. Il devrait s'assurer que se trouvent à proximité de ces hôpitaux des pharmacies qui stockent de la morphine absorbable par voie buccale ou, à défaut, que les pharmacies attachées à ces hôpitaux en dispensent aux malades en consultation ambulatoire.
Pour mettre en œuvre ces mesures, nous faisons les recommandations spécifiques suivantes:
Dans le domaine de l'intégration des soins palliatifs dans la structure du système de santé
- Mettre en œuvre les mesures concernant les soins palliatifs et le traitement de la douleur identifiées dans la SSS et le PNPCC. Le ministère de la Santé devrait établir des points de référence et des calendriers pour la mise en œuvre des mesures relatives aux soins palliatifs recommandées dans la SSS et dans le PNPCC et désigner clairement les agences ou les acteurs qui en seront responsables. Il devrait établir un budget qui soit clairement affecté à la mise en œuvre de la composante de la SSS relative aux soins palliatifs. Il devrait le faire par un processus non exclusif, incluant les principales parties intéressées. Le ministère de la Santé devrait également surveiller régulièrement les progrès.
- Développer et mettre en œuvre un modèle pour la fourniture de soins palliatifs dans les établissements de soins de niveaux primaire et secondaire. Ceci devrait inclure un modèle de référence pour des équipes mobiles et pour les soins palliatifs à domicile.
- Développer des réseaux de soins palliatifs.Le gouvernement devrait mettre au point des modèles et des protocoles destinés à permettre une communication efficace entre divers prestataires de soins palliatifs à différents niveaux du système de santé. Le but devrait être de permettre aux malades de recevoir des soins palliatifs dans l'établissement le plus proche de leur domicile qui puisse fournir une qualité de soins appropriée.
- Inclure les soins palliatifs dans la prochaine stratégie OMS de coopération avec les pays. Cette mesure assurerait que le Maroc bénéficie des travaux actuels de l'OMS sur la mise en œuvre de la résolution de l'Assemblée mondiale de la santé sur les soins palliatifs.
- Mettre en œuvre le Plan d'action mondial de l'OMS sur les maladies non transmissibles (MNT) et la résolution de l'AMS sur les soins palliatifs.
Dans le domaine de l'intégration des soins palliatifs dans le financement du système de santé
- Réviser la couverture par le RAMED des médicaments essentiels. La couverture du RAMED devrait être réformée en vue d'assurer que le coût des médicaments ne constitue pas un obstacle excessif à l'obtention de médicaments essentiels en soins palliatifs.
- Rembourser les malades à bas revenus de leurs frais de voyage. Tandis que le gouvernement entreprend de décentraliser la fourniture de soins palliatifs, il devrait créer un mécanisme destiné à soutenir les malades qui doivent effectuer de longs trajets pour accéder à des soins palliatifs, afin de s'assurer que le coût de ces déplacements ne leur impose pas une charge financière trop lourde. La mesure 68 du PNPCC reconnait la charge financière représentée par ces frais de voyage pour les malades et appelle à « l'octroi d'une couverture financière pour assurer un transport en toute sécurité de l'hôpital au domicile et du domicile à l'hôpital. »[238]
- Étendre progressivement l'assurance maladie aux Marocains dépourvus d'assurance. En conformité avec sa constitution et avec les recommandations de l'OMS et de la Banque mondiale, le Maroc devrait étendre progressivement le champ de l'assurance maladie pour s'assurer qu'elle couvre les citoyens aujourd'hui dépourvus de couverture.
Dans le domaine de l'éducation
- Étendre progressivement les programmes d'études de permier cycle en soins palliatifs pour y inclure les aspects cliniques. Les ministères de l'Enseignement supérieur et de la Santé devraient produire, en coopération avec les parties prenantes, une présentation détaillée de la composante concernant les soins palliatifs du nouveau programme d'études de médecine. Ils devraient également élaborer et mettre en œuvre un plan prévoyant d'exposer les étudiants en médecine aux soins palliatifs en milieu clinique lors de leurs 6ème et 7ème années d'études.
- Parrainer des cours de formation continue aux soins palliatifs. Bien que la composante concernant les soins palliatifs du nouveau cursus d'études de premier cycle préparera les futurs médecins à fournir des soins palliatifs, il est essentiel que le Maroc investisse dans la formation des milliers de médecins actuellement en exercice qui n'ont pas bénéficié de la réforme du programme des études de médecine. Le ministère de la Santé devrait parrainer des séminaires d'enseignement continu destinés à un vaste auditoire de personnels de santé en exercice.
- Mettre en place des formations cliniques obligatoires aux soins palliatifs dans les établissements de soins de niveau intermédiaire. Le ministère de l'Enseignement supérieur, en partenariat avec les universités publiques pertinentes, devrait mettre en place un plan visant à imposer des rotations dans les unités de soins palliatifs pour les médecins suivant certains programmes de troisième cycle, y compris en oncologie, gastroentérologie, réanimation et gériatrie (quand celle-ci est ajoutée comme une spécialité médicale, telle qu'identifiée dans la SSS) afin d'assurer une exposition aux soins palliatifs en milieu clinique.
- Reconnaître les soins palliatifs comme une spécialité médicale.Les spécialistes des soins palliatifs jouent un rôle essentiel dans la fourniture de toute une gamme d'interventions en matière de soins palliatifs dans les établissements de soins de niveau tertiaire, dans la coordination des services dispensant ces soins au sein des régions, et dans la formation d'autres médecins à la fourniture de prestations de base dans ce domaine. Le gouvernement marocain devrait reconnaître les soins palliatifs comme une spécialité médicale et le ministère de l'Enseignement supérieur, en partenariat avec les universités publiques compétentes, devrait commencer à élaborer un cursus d'études dans cette spécialité.
- Élaborer un plan pour l'intégration des soins palliatifs dans les programmes d'éducation des employés du système de santé.Le ministère de l'Enseignement supérieur devrait organiser une réunion inclusive des parties prenantes afin de mettre au point conjointement un plan d'action en vue de l'introduction progressive d'une instruction sur les soins palliatifs dans les programmes d'études menant aux professions d'infirmière, de psychologue médicale et d'assistante sociale.
Dans le domaine de la disponibilité des médicaments
- Élaborer et mettre en œuvre un programme visant à lutter contre les malentendus et les peurs concernant les analgésiques opiacés et à accroître le nombre des médecins dotés de privilèges de prescription. Le gouvernement devrait combattre activement « la morphinophobie » en développant des programmes de formation à l'utilisation des analgésiques opiacés et des programmes de sensibilisation afin d'assurer que les médecins des établissements de soins de niveau secondaire disposent de carnets à souche leur permettant de prescrire des opioïdes.
- Simplifier le processus par lequel les médecins privés obtiennent des privilèges de prescription. Le processus d'obtention du privilège de prescrire des opiacés est plus compliqué pour les médecins exerçant dans des hôpitaux privés que pour ceux qui sont dans les hôpitaux publics. Le ministère de la Santé devrait modifier ces procédures pour s'assurer que les médecins privés ne soient pas dissuadés d'obtenir des carnets à souche spéciaux.
- Amender la loi sur les substances contrôlées et toute autre règlementation pertinente pour assurer que les analgésiques opioïdes et d'autres médicaments ne soient plus considérés comme substances vénéneuses.
- S'assurer de la disponibilité des analgésiques opiacés hors des grandes villes. Le gouvernementdevrait s'assurer que chaque région du Maroc compte des pharmacies qui stockent des analgésiques opioïdes. Dans les régions dans lesquelles ce n'est pas le cas, les pharmacies d'hôpital devraient fournir ces médicaments aux malades en ambulatoire.
- Inclure sur la liste marocaine des médicaments essentiels et sur la liste du RAMED et de l'AMO tous les médicaments palliatifs de chaque catégorie de produit recommandés pour traiter les douleurs neuropathiques par le NeuPSIG.
- Élargir la variété des analgésiques opioïdes disponibles et approuvés pour utilisation en soins palliatifs. Le gouvernementdevrait s'assurer que des produits de substitution aux comprimés de morphine, tels que la morphine buvable, la méthadone et l'oxycodone, soient disponibles pour les malades qui en ont besoin.
- Commencer à utiliser le système électronique d'import/export pour les médicaments contrôlés lancé par l'OICS en mars 2015.[239]Le ministère de la Santé a informé Human Rights Watch que recourir à ce système exigera l'apport de changements aux procédures règlementaires et administratives, mais qu'il prévoyait de mettre en œuvre les réformes nécessaires.[240]
Remerciements
Les recherches pour les besoins de ce rapport ont été menées par Matthew Simon, chercheur à la faculté de droit de l'Université de New York attaché à la division Santé et Droits humains de Human Rights Watch; Joseph Amon, directeur de la division Santé et Droits humains de Human Rights Watch; Diederik Lohman, directeur associé de la division Santé et Droits humains de Human Rights Watch; et Laura Thomas, consultante auprès de la division Santé et Droits humains de Human Rights Watch. Le rapport a été rédigé par Matthew Simon. Brahim Elansari, assistant de recherche à la division Moyen-Orient et Afrique du Nord de Human Rights Watch, a fourni une assistance précieuse en termes de recherche et de traduction. Le rapport a été revu par Diederik Lohman; Joseph Amon; Aisling Reidy, conseiller juridique à Human Right Watch; Eric Goldstein, directeur adjoint de la division Moyen-Orient et Afrique du Nord de Human Rights Watch, et Danielle Haas, rédactrice senior au Bureau des Programmes.
Jennifer Pierre, collaboratrice senior de la division Santé et Droits humains; Meg Mszyco, collaboratrice de la division Santé et Droits humains; et Thierno Adenhof, Jeff Eamon, et Stephanie Martinez, stagiaires à la division Santé et Droits humains de Human Rights Watch, ont fourni une assistance précieuse. La traduction en français a été assurée par Hervé Couturier et revue par Peter Huvos. Grace Choi, Kathy Mills, Jessie Graham, Pierre Bairin, Fitzroy Hepkins, et José Martinez ont prêté leur soutien pour la production.
Nous sommes profondément reconnaissants envers les nombreuses personnes nécessitant des soins palliatifs au Maroc qui, bien que gravement malades, ont accepté d'être interrogées pour ce rapport. Sans elles et leurs proches, ce manuscrit n'aurait pas pu être produit. Nous sommes déterminés à utiliser ce rapport pour tenter de faire en sorte que d'autres personnes qui souffriront de maladies incurables—et des douleurs et autres symptômes liés—n'auront pas à endurer les souffrances que beaucoup de ces patients ont subies.
Nous exprimons également notre profonde gratitude aux nombreuses personnes qui plaident en faveur des soins palliatifs: médecins, infirmières, pharmaciens, assistantes sociales et bénévoles au Maroc et ailleurs, qui nous ont aidé à mener nos recherches, à comprendre ce que nous découvrions et à rédiger ce rapport. Leur dévouement au service de personnes se trouvant au moment de leur vie où elles sont le plus vulnérables est à la fois une leçon d'humilité et une inspiration. Nous sommes particulièrement reconnaissants pour son assistance au Dr. Mati Nejmi—l'ancien chef du service de réanimation de l'Institut national d'oncologie, fondateur de la Société marocaine pour les soins palliatifs et pionnier des efforts en vue de doter le Maroc de soins palliatifs—dont l'activité de plaidoyer et le travail clinique ont amélioré la vie de milliers de Marocains.
Annexe: Comparaison des sédatifs de la douleur neuropathique avec les listes des médicaments essentiels de l'OMS et du Maroc
|
Catégorie thérapeutique |
Médicament
|
Liste des médicaments essentiels de l'OMS |
Liste marocaine des médicaments essentiels |
Liste de l'AMO/RAMED |
|
Médicaments de premier recours |
||||
|
TCA* |
Amitriptyline |
|
|
|
|
Clomipramine |
|
|
|
|
|
Desipramine |
|
|
|
|
|
Imipramine |
|
|
|
|
|
Nortriptyline
|
|
|
|
|
|
SNRI* |
Duloxetine |
|
|
|
|
Venlafaxine |
|
|
|
|
|
antagoniste α2δ* |
Gabapentine |
|
|
|
|
Pregabaline |
|
|
|
|
|
Médicaments de deuxième recours |
||||
|
Opioïde |
Tramadol |
|
|
|
|
Topique |
8% Capsaïcine |
|
|
|
|
5% Lidocaïne** |
|
|
|
|
|
Médicaments opioïdes puissants |
||||
|
|
Méthadone |
|
|
|
|
Morphine |
|
|
|
|
|
Oxycodone |
Répertoriée comme substitut de la morphine |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
TCA: antidépressants tricycliques; SNRI: inhibiteurs de recapture de la sérotonin noradrénaline; et α2δ: Alpha-2-Delta.
**La lidocaïne n'a pas été enregistrée comme figurant sur le liste de l'OMS/RAMED car sa formulation topique correspondait à une concentration de moins de 5 %.
Indique une formulation médicamenteuse ne figurant pas sur la liste.
figurant sur la liste du Maroc mais non disponible au Maroc pour le traitement de la douleur neuropathique.